Casi clinici.
A sottolineare almeno 3 significativi aspetti di questo nostro studio retrospettivo riportiamo 3 casi clinici esemplificativi:
CASO CLINICO 1.
L.M., anni 30, maschio.
1989: diagnosi di colangite sclerosante e colite ulcerosa; 1993: TOF (Londra);
1994: 2° TOF per ematoma epatico (Londra); 2001 settembre: rigetto cronico duttopenico;
2001 ottobre: ricovero in Malattie Infettive per incremento ittero ed indici di colestasi; in
terapia con ciclosporina 500 mg/die + MPN 8 mg/die.
Esami bioumorali: SGOT 92 U/L, SGPT 180 U/L, γ-GT 599 U/L, ALP 1927 U/L,
bilirubina 38 mg/dl.
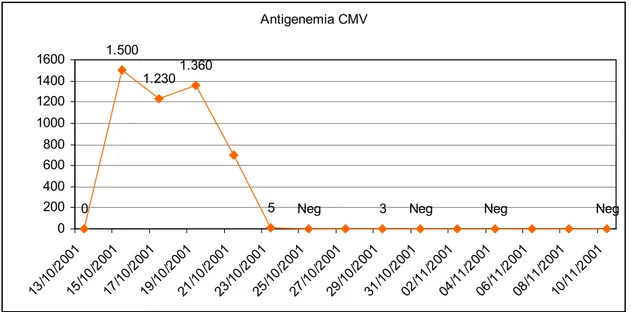
Antigenemia CMV
0
1.500
1.360
3 Neg Neg Neg
Neg 5 1.230 0 200 400 600 800 1000 1200 1400 1600 13/1 0/20 01 15/1 0/20 01 17/1 0/20 01 19/1 0/20 01 21/1 0/20 01 23/1 0/20 01 25/1 0/20 01 27/1 0/20 01 29/1 0/20 01 31/1 0/20 01 02/1 1/20 01 04/1 1/20 01 06/1 1/20 01 08/1 1/20 01 10/1 1/20 01
Figura 20: Valori di antigenemia pp65 CMV rilevati dal 13/10/01 al 10/11/01; inizia terapia con ganciclovir in data 19/10/01.
Rx torace: “tenui e circoscritti addensamenti parenchimali in campo polmonare medio-inferiore sx.” TAC torace: “diffuso impegno parenchimale bilaterale caratterizzato da aree di aumentata densità tipo
vetro smerigliato, alcune centrolobulari; modesto ispessimento dei setti interlobulari, prevalente ai campi superiori. Multiple aree di consolidamento parenchimale prevalenti ai campi superiori. Reperti TC compatibili con processo infettivo virale.”
Terapia empirica con Meropenem; No escreato; Emocolture negative; No defervescenza;
2 novembre 2001: BAL. Colorazione Giemsa: evidenza di cisti di P. jirovecii.
Diagnosi: PCP ed infezione da CMV in paziente sottoposto a secondo trapianto epatico
per colangite sclerosante, rigetto cronico duttopenico, rettocolite ulcerosa.
Terapia: Cotrimossazolo 8 fl/die dal 31 ottobre al 13 novembre.
Esito: guarigione.
CASO CLINICO 2.
C.L., anni 46, maschio.
Timoma mediastinico anteriore asintomatico, stabile (40 mm);
1989: Cavernoma portale con evoluzione a cirrosi biliare secondaria; Febbraio 2002: aggravamento clinico-biochimico della cirrosi biliare
→ drenaggio biliare esterno con successiva emobilia;
28.02.02: TOF + shunt cavernoma portale con VCI + splenectomia; 3.03.02: trombosi portale;
8.03.02: 2° TOF.
21.03.02: ematemesi → shunt cavernoma-VCI con graft venoso.
Terapia immunosoppressiva: ciclosporina.
Aprile 2002: infezione da CMV, in assenza di localizzazione d’organo, trattata con
ganciclovir → da quella data: 5 recidive;
04.12.02: scotoma luminoso in OD e lieve confusione mentale;
RM encefalo (m.d.c.): “lesione unica temporo-occipitale sn cortico-sottocorticale; edema perilesionale;
Ipotesi diagnostiche → Ascesso; → Encefalite toxoplasmica; → Criptococcoma; → Tubercoloma; → Neurocisticercosi;
→ Neoplasia primitiva o secondaria.
• Ascesso ? Flogosi mascellare; Paziente apiretico;
Non dolorabilità alla pressione dei seni mascellari; VES: 69 mm/h;
• Encefalite toxoplasmica ? HIV Ab negativo;
IgM ed IgG per T. gondii: negativi;
CD4+: 34% pari a 626/mmc (Rapporto CD4+/CD8+ > 2). • Criptococcoma ? HIV Ab negativo; CD4+: 34% pari a 626/mmc (Rapporto CD4+/CD8+ > 2); Ag Criptococcico negativo. • Tubercoloma ? Mantoux negativo;
Esami microscopici e di amplificazione genica: negativi su differenti campioni; Esami strumentali: non esiti toracici.
• Neurocisticercosi ?
Sierologia per Echinococcus granulosus: negativa (IHA); Sierologia per Cysticercus cellulosae: negativa (Western blot).
• Neoplasia ? Primitiva: ?
Secondaria: ?
TAC total body: conferma del solo timoma stabile.
12.12.02: biopsia cerebrale stereotassica (frammento di 0,3 x 0,2 x 0,2 cm)
Esami microscopici e colturali per germi comuni e miceti: negativi; Colorazione Ziehl Neelsen negativa.
EBV genoma (nested PCR): positivo
Esame istologico: LNH di derivazione linfocitaria B (CD20+), diffuso a grandi cellule
(REAL)
Su sangue: sierologia per EBV: IgM negativo; IgG dubbio; EBV genoma: positivo.
Terapia e follow-up: modificazione della terapia immunosoppressiva: 18.12.02: stop ciclosporina, inizio tacrolimus (FK 506);
21.01.03: I dose di rituximab: 656 mg (375 mg mq) (Ab monoclonali anti CD20); 28.01.03: II dose;
06.02.03: ricovero per ematemesi (Hb 5.9 g/dl): angioplastica di shunt cavernoma portale-
VCI;
08.03.03: IV dose di rituximab;
luglio 2005: RM encefalo: esiti della lesione ed assenza di recidiva.
Esito: guarigione.
CASO CLINICO 3.
F.C., anni 61, maschio, emogruppo: 0.
Ottobre 2004: epatite fulminante criptogenetica;
Biopsia: epatite acuta con necrosi massiva panlobulare; fibrosi assente;
1 Novembre 2004: TOF da donatore 0 positivo;
Comparsa precoce e persistenza di febbre;
Insufficienza respiratoria → intubazione prolungata (15 gg); Insufficienza renale acuta → emodialisi;
Emocolture e BAL: negative;
Drenaggio peritoneale per ascite (E. faecium);
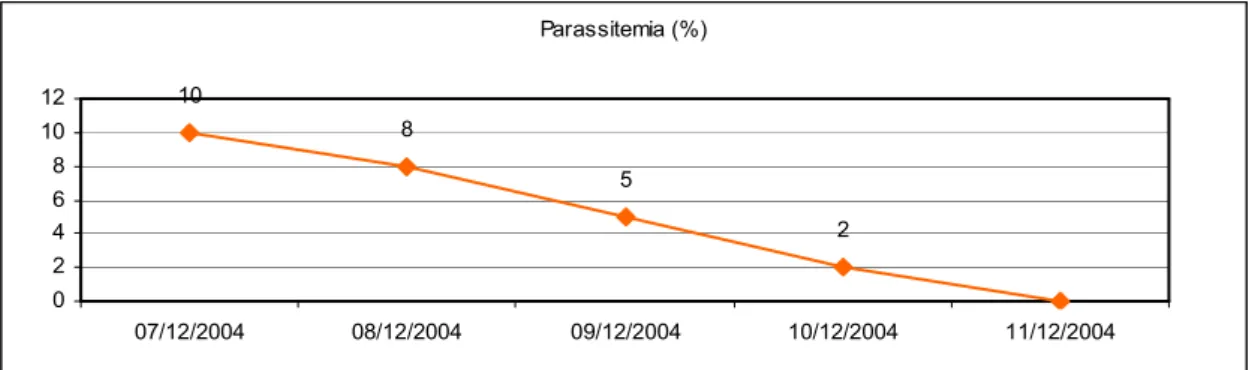
7 dicembre 2004: Emoscopia su striscio sottile. Emazie parassitate da trofozoiti di P.
7 dicembre 2004: inizio terapia con Chinino E.V. + Doxiciclina. Parassitemia (%) 10 8 2 5 0 2 4 6 8 10 12 07/12/2004 08/12/2004 09/12/2004 10/12/2004 11/12/2004
Figura 21: Valori di parassitemia (%) rilevati all’emoscopia su striscio sottile dal 07/12/04 all’11/12/04; inizia terapia con Chinino E.V. + Doxiciclina in data 07/12/04.
Esito: guarigione.
Paziente VIVENTE al 30.06.08.
Dati epidemiologici:
Donatore: maschio del Ghana, rientrato in Italia da 1 mese, morte traumatica;
Donazione di fegato (Pisa), reni (Vicenza, Bergamo);
Trapianto renale Bergamo: 01/11/04, donna → malaria da P. falciparum diagnosticata il 04/12/04: Meflochina per 3 giorni → guarigione.