40
Capitolo 3
ASPETTI PREDITTIVI DELL’OUTCOME SECONDO
PARAMETRI FISIOLOGICI E PERIOPERATORI
3.1)La necessità di uno scoring system nell’assessment
prognostico dei pazienti con peritonite acuta diffusa
Gli indici di predittività, o scoring systems, sono sistemi di valutazione del grado di severità di una condizione patologica, del suo decorso e della sua prognosi. Sviluppati inizialmente in risposta ad una crescente enfasi circa la valutazione ed il monitoraggio dei servizi sanitari, gli indici prognostici sono poi divenuti indispensabili laddove, come in ambito chirurgico e di terapia intensiva, non è possibile disporre di gruppi di controllo per la valutazione dell’efficacia dei trattamenti somministrati.
Nei pazienti con peritonite, in particolare, condizione clinica spesso dalla rapida e drammatica evoluzione, diviene indispensabile, come discusso nel precedente capitolo, impostare rapidamente una strategia terapeutica adeguata, talvolta aggressiva e dalla gestione complessa, quale una laparostomia. Occorre pertanto disporre di un metodo pratico, standardizzato e ripetibile per poter ottenere una stima dell’outcome.5
41
3.2)Vari indici prognostici
Esistono numerosissimi tipi di scoring system, sia generali, ed applicabili quindi a tutte tipologie di pazienti, sia specifici per patologia. Inoltre, gli indici prognostici possono venir suddivisi anche in anatomici, o d’organo, e fisiologici, o d’organismo. I primi valutano il grado e l’estensione di una lesione, i secondi i suoi effetti a livello sistemico.5
Gli scores predittivi più conosciuti ed utilizzati sono l’ASA (American Society of Anesthesiologists), l’APACHE II (Acute Physiology and
Chronic Health Evaluation), il SAPS (Simplified Acute Physiology Score), il SOFA (Sequential Organ Failure Assessment),88 il POSSUM
(Physiologic and Operative Severity Score for the enUmeration of Mortality and morbidity),89 il PIA (Peritonitis Index of Altona), l’SRS (Surgical Risk Score), il MPI (Mannheim Peritonitis Index).90
Allo scopo di stimare la mortalità dei pazienti con peritonite secondaria diffusa sottoposti a laparostomia, sono stati impiegati i tre indici di questa serie maggiormente impiegati in letteratura per questa tipologia di pazienti, ovvero l’APACHE II, il POSSUM ed il MPI.
3.3)L’ Acute Physiology And Chronic Health Evaluation
(APACHE II)
L’Acute Physiology and Chronic Health Evaluation, o APACHE, è un indice prognostico sviluppato nella seconda metà degli anni ’70 da William Knaus,91 che, grazie all’analisi dell’alterazione di differenti parametri, permette di stimare la severità delle condizioni cliniche dei pazienti valutati. Dapprima basato sulla valutazione di 34 parametri fisiologici, l’APACHE è stato poi revisionato, eliminando delle variabili di misurazione
42
infrequente (come il lattato sierico o l’osmolalità), o ridondante (come il BUN). In seguito ad analisi multivariate, è stato possibile ottenere, nel 1985, l’APACHE II, i parametri fisiologici di valutazione, di numero notevolmente ridotto, sono stati affiancati da altri elementi risultati determinanti ai fini della valutazione prognostica, come l’età, il punteggio Glasgow (GCS), l’insufficienza renale acuta, e fattori di correzione stimati sulla base dell’eventuale presenza di patologie croniche o di insufficienza d’organo.92
L’APACHE II può venir suddiviso in due parti:
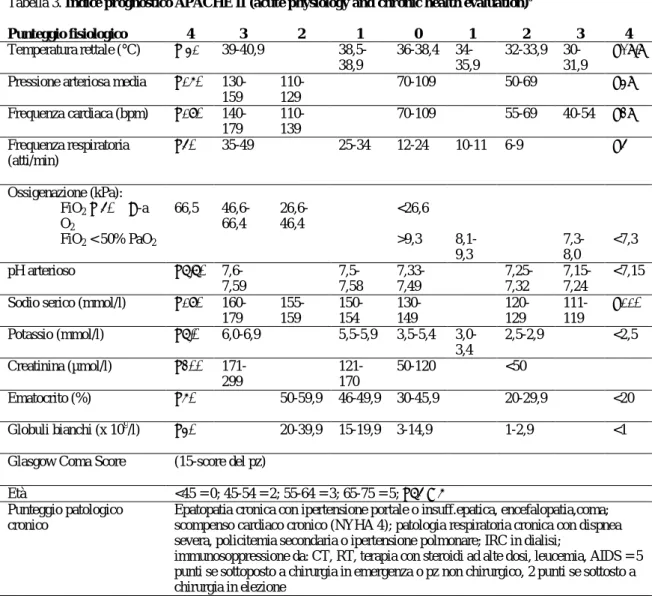
- la valutazione del punteggio fisiologico acuto(Acute Physiologic Score, APS), da assegnare considerando i peggior valori riscontrati entro le prime 24 ore dall’ammissione in terapia intensiva, consistente in 12 variabili ( creatinina: 0-8 punti; Glasgow Coma Score: 0-12 punti; temperatura rettale, frequenza cardiaca, frequenza respiratoria, pressione arteriosa media, ossigenazione, pH arterioso, sodio e potassio serici, ematocrito, leucociti: 0-4 punti ciascuno; età: 0-6 punti ),
- il punteggio delle patologie croniche e di danno d’organo (0-5 punti), fino al raggiungimento di uno score massimo di 71 punti.5 (Tabella 3)
43
Tabella 3. Indice prognostico APACHE II (acute physiology and chronic health evaluation)5
Punteggio fisiologico 4 3 2 1 0 1 2 3 4 Temperatura rettale (°C) ≥ 41 39-40,9 38,5-38,9 36-38,4 34-35,9 32-33,9 30-31,9 ≤29,9 Pressione arteriosa media ≥160
130-159 110-129 70-109 50-69 ≤49 Frequenza cardiaca (bpm) ≥180 140-179 110-139 70-109 55-69 40-54 ≤39 Frequenza respiratoria (atti/min) ≥50 35-49 25-34 12-24 10-11 6-9 ≤5 Ossigenazione (kPa): FiO2 ≥ 50% A-a O2 66,5 46,6-66,4 26,6-46,4 <26,6 FiO2 < 50% PaO2 >9,3 8,1-9,3 7,3-8,0 <7,3 pH arterioso ≥7,70 7,6-7,59 7,5-7,58 7,33-7,49 7,25-7,32 7,15-7,24 <7,15 Sodio serico (mmol/l) ≥180
160-179 155-159 150-154 130-149 120-129 111-119 ≤110 Potassio (mmol/l) ≥7,0 6,0-6,9 5,5-5,9 3,5-5,4 3,0-3,4 2,5-2,9 <2,5 Creatinina (µmol/l) ≥300 171-299 121-170 50-120 <50 Ematocrito (%) ≥60 50-59,9 46-49,9 30-45,9 20-29,9 <20 Globuli bianchi (x 109/l) ≥40 20-39,9 15-19,9 3-14,9 1-2,9 <1 Glasgow Coma Score (15-score del pz)
Età <45 = 0; 45-54 = 2; 55-64 = 3; 65-75 = 5; ≥75 = 6 Punteggio patologico
cronico
Epatopatia cronica con ipertensione portale o insuff.epatica, encefalopatia,coma; scompenso cardiaco cronico (NYHA 4); patologia respiratoria cronica con dispnea severa, policitemia secondaria o ipertensione polmonare; IRC in dialisi;
immunosoppressione da: CT, RT, terapia con steroidi ad alte dosi, leucemia, AIDS = 5 punti se sottoposto a chirurgia in emergenza o pz non chirurgico, 2 punti se sottosto a chirurgia in elezione
In questo modo, tramite lo svolgimento di un’equazione con variabili date dal punteggio APACHE II, da fattori di correzione per la presenza di patologie croniche e della necessità di interventi chirurgici d’urgenza (Tabella 4), è possibile ottenere una stima del rischio di mortalità ospedaliera. Da studi effettuati su un esteso numero di pazienti ricoverati in UTI, la mortalità stimata utilizzando l’equazione risulta essere strettamente correlata alla mortalità osservata (p < 0,05).93
44 Tabella 4. Calcolo della mortalità individuale intraospedaliera stimata93
Ln (R/1-R) = 3,157 + (APACHE II x 0,146) + D + S
dove
R = rischio di mortalità intraospedaliera
D = peso della patologia cronica, secondo il rischio relativo imposto da una patologia specifica (range: - 3,35 a +0,89) S = punteggio addizionale per la chirurgia in emergenza (0,603) Ln = Log e
Lo scoring system APACHE II è impiegato da oltre venti anni come controllo in studi di valutazione nei quali non è possibile confrontare trattamenti diversi, come parametro di stratificazione del rischio in una popolazione in esame, come controllo di qualità per le UTI e per unità operative non di terapia intensiva, per il corretto stanziamento delle risorse economiche e sanitarie, e per fornire un valido strumento di valutazione prognostica.
3.4)Il Physiologic and Operative Severity Score for the
enUmeration of Mortality and morbidity (POSSUM)
L’obiettivo principale di questo indice prognostico, elaborato alla fine degli anni ’80 da G.P. Copeland e colleghi, è quello di permettere una valutazione sensibile e specifica non solo della mortalità, target della totalità degli scoring system, ma anche della morbidità, parametro di stima degli standard operativi e terapeutici fino ad allora praticamente ignorato.94 In seguito ad uno studio prospettico su 1372 pazienti ammessi presso l’ospedale Walton di Liverpool, è stato messo a punto un sistema prognostico costituito da una coppia di punteggi, uno fisiologico,
45
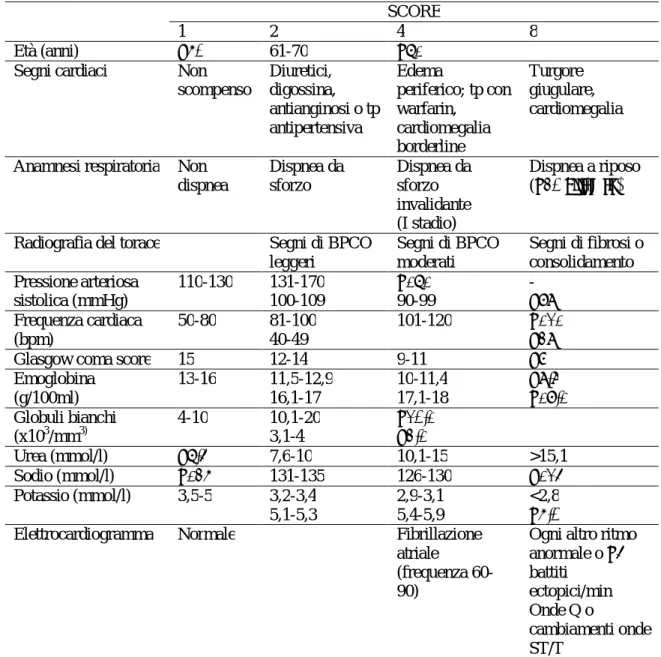
preoperatorio, (Tabella 5) ed uno chirurgico, postoperatorio, (Tabella 3.6) calcolati analizzando dati fisiologici, clinici, strumentali ed intraoperatori differenti.94
Tabella 5. Score fisiologico POSSUM94
SCORE
1 2 4 8
Età (anni) ≤60 61-70 ≥71
Segni cardiaci Non
scompenso Diuretici, digossina, antianginosi o tp antipertensiva Edema periferico; tp con warfarin, cardiomegalia borderline Turgore giugulare, cardiomegalia
Anamnesi respiratoria Non dispnea Dispnea da sforzo Dispnea da sforzo invalidante (I stadio) Dispnea a riposo (≥30 atti/min)
Radiografia del torace Segni di BPCO
leggeri Segni di BPCO moderati Segni di fibrosi o consolidamento Pressione arteriosa sistolica (mmHg) 110-130 131-170 100-109 ≥171 90-99 - ≤89 Frequenza cardiaca (bpm) 50-80 81-100 40-49 101-120 ≥121 ≤39
Glasgow coma score 15 12-14 9-11 ≤8
Emoglobina (g/100ml) 13-16 11,5-12,9 16,1-17 10-11,4 17,1-18 ≤9,9 ≥18,1 Globuli bianchi (x103/mm3) 4-10 10,1-20 3,1-4 ≥20,1 ≤3,1 Urea (mmol/l) ≤7,5 7,6-10 10,1-15 >15,1 Sodio (mmol/l) ≥136 131-135 126-130 ≤125 Potassio (mmol/l) 3,5-5 3,2-3,4 5,1-5,3 2,9-3,1 5,4-5,9 <2,8 ≥6,0
Elettrocardiogramma Normale Fibrillazione
atriale
(frequenza 60-90)
Ogni altro ritmo anormale o ≥5 battiti ectopici/min Onde Q o cambiamenti onde ST/T
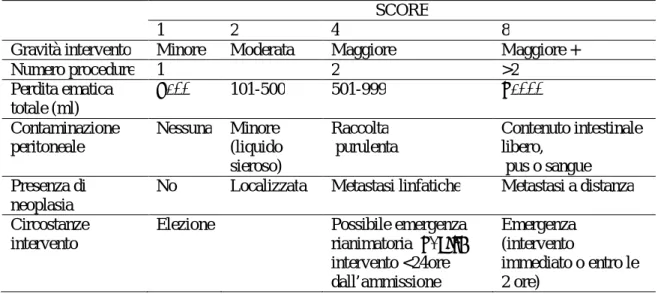
46 Tabella 6. Score di severità chirugica POSSUM99
SCORE
1 2 4 8
Gravità intervento Minore Moderata Maggiore Maggiore +
Numero procedure 1 2 >2 Perdita ematica totale (ml) ≤100 101-500 501-999 ≥1000 Contaminazione peritoneale Nessuna Minore (liquido sieroso) Raccolta purulenta Contenuto intestinale libero, pus o sangue Presenza di neoplasia
No Localizzata Metastasi linfatiche Metastasi a distanza
Circostanze intervento
Elezione Possibile emergenza
rianimatoria ≥2ore; intervento <24ore dall’ammissione Emergenza (intervento immediato o entro le 2 ore)
Morbidità e mortalità stimate possono essere calcolate attraverso l’uso di due equazioni.94 (Tabella 7)
La novità concettuale di questo sistema predittivo risiede nella distinzione dei punteggi fisiologico e chirurgico, in grado di valutare anche separatamente le condizioni preoperatorie e la gravità della procedura chirurgica, nell’acquisizione di dati di diagnostica strumentale per la valutazione del danno d’organo, nonché nell’introduzione della morbidità come parametro di outcome.
Tabella 7. Formule di calcolo di morbidità e mortalità POSSUM Morbidità (R):
ln R/1 – R = - 5,91 + (0,16 x score fis.) + (0,19 x score chir.)
Mortalità (R):
47
In grado, con i punteggi fisiologico e chirurgico minimi, pari a 12 e 6 rispettivamente, di stimare una mortalità minima dell’1,1%, lo scoring POSSUM è stato analizzato successivamente anche in altri studi, ed è stata proposta una equazione, il Portsmouth POSSUM (p-POSSUM), che permette di prevedere una mortalità stimata minima dello 0,2%.95
3.5)Il Mannheim Peritonitis Index (MPI)
L’indice di Mannheim per la peritonite, o Mannheim Peritonitis Index (MPI), è un indice prognostico ideato da Wacha, Linder e colleghi nel 1987, tramite derivazione retrospettiva su un campione di 1253 pazienti, in seguito all’esigenza di disporre di un parametro di valutazione dell’outcome che fosse specifico per la peritonite secondaria, patologia dalla mortalità estremamente elevata, anche al fine di poter testare accuratamente eventuali nuove strategie terapeutiche.96
Inoltre, l’assenza di un parametro oggettivo che permettesse una classificazione del grado di sepsi di tali pazienti e di una opportuna stratificazione del rischio, per poter validare l’impiego di tecniche aggressive come le laparotomie on demand ed il trattamento aperto dell’addome, ha spinto altri autori verso la conduzione di ulteriori studi che confermassero l’efficacia predittiva in termini di sensibilità e specificità dell’indice prognostico.97
Dotato di elevata praticità, il MPI utilizza 8 parametri, tutti di semplice reperibilità, in cui, accanto a dati anagrafici quali età e sesso, ed alla valutazione dell’ insufficienza d’organo99 (Tabella 8), si affiancano informazioni cliniche, quali la presenza di neoplasia, la durata della
48
peritonite, l’origine colica della sepsi, la sua estensione e le caratteristiche macroscopiche del liquido peritoneale.98,99 (Tabella 9)
Tabella 8. Definizione di insufficienza d’organo97
Rene Creatinina ≥ 177µmol/l
Urea ≥ 167mmol/l Oliguria < 20ml/h
Polmone Po2 < 50mmHg
Pco2 >50mmHg
Shock (sec. Shoemaker) Ipodinamico o Iperdinamico Occlusione intestinale Paralisi ≥ 24h o ileo
meccanico completo
Tabella 9. Punteggio Mannheim Peritonitis Index97,98
Fattore di rischio Punteggio, se presente
Età > 50 aa 5
Sesso femminile 5
Insufficienza d’organo 7
Neoplasia maligna 4
Durata preoperatoria della peritonite > 24 h 4
Origine non colica della sepsi 4
Peritonite diffusa 6 Essudato: -chiaro -torbido,purulento -stercoraceo 0 6 12
Anche l’assegnazione del punteggio per ciascun parametro è lineare, indicando un punteggio preciso con una regola del tipo ‘tutto o nulla’ applicata alla presenza di ciascuna condizione, ed un punteggio di 0, viceversa, per la sua assenza.