INTRODUZIONE
La chirurgia laparoscopica e le tecniche mini-invasive hanno rivoluzionato i trattamenti chirurgici, inducendo un radicale cambiamento culturale nella gestione dei pazienti.
Oggi molte procedure di chirurgia addominale e pelvica possono essere portate a termine con tecniche mini invasive. La chirurgia laparoscopica può essere definita semplicemente come un accesso mininvasivo (leggasi meno invasivo) alla cavità addominale mediato da un apparato tecnologico sofisticato, che supera la tradizionale laparotomia ,ovvero le incisioni addominali “classiche.”
Sono trascorsi quasi 30 anni dalla prima videolaparo-colecistectomia(CL), ed oggi la chirurgia laparoscopica della colecisti è universalmente considerata il gold standard nel trattamento della litiasi della colecisti.
Dal 1882 anno in cui è stata eseguita la prima colecistectomia open, si è dovuto attendere il 1985 per la prima video-colecistectomia eseguita da Muhe, che dal 1985 al 1987 portò a termine ben 97 procedure.1
L'introduzione di questa metodica è avvenuta grazie a vari progressi della tecnologia :
- nel 1938 Janos Veress sviluppò uno speciale ago a molla per l'induzione dello pneumotaorace, tale da ridurre il rischio di perforazione di strutture nobili sottostanti durante la sua introduzione.Lo stesso ago venne poi usato per l'induzione dello pneumoperitoneo.
- nel 1953 H.H.Hopkins propose un sistema a fibre ottiche e lenti su supporto rigido che resero più agevoli le laparoscopie diagnostiche e che successivamente permisero le prime laparoscopie interventistiche e quindi la chirurgia laparoscopica. - nel 1988 E.J.Reddick e B. McKernan eseguirono la prima videolaparo-colecistectomia negli Stati Uniti e negli anni successivi sempre un maggior numero di chirurghi si dedicarono alla sperimentazione di questa tecnica.
All'inizio dell'esperienza si ebbe, rispetto alla chirurgia tradizionale, un iniziale aumento delle complicanze (soprattutto rappresentate da lesioni delle vie biliari).
Tuttavia con il miglioramento dell'esperienza degli operatori, le percentuali tornarono ad essere sovrapponibili e studi randomizzati del 1992 dimostrano che colecistectomia laparoscopica è superiore alla colecistectomia open2.
In condizioni normali/fisiologiche, l'addome è una cavità virtuale e quindi non esplorabile da fibre ottiche /telecamere. Per rendere tale cavità reale è necessario insufflare gas(CO2 /anidride carbonica a pressioni controllate), formando in tal modo una camera d'aria: lo pneumoperitoneo.
Chiaramente, l'insufflazione a pressione dell'addome provoca delle alterazioni dell'equilibrio cardiorespiratorio, per cui la tecnica laparoscopica non può essere applicata a tutti i pazienti :controindicazioni assolute sono le gravi patologie dell'apparato cardiovascolare e polmonare.
Lo pneumoperitoneo può essere preparato con due tecniche: o tramite l'uso del già citato ago di Verres, che è un ago con
protezione a molla che consente un' introduzione sicura in modo da ridurre il rischio di lesione degli organi sottostanti o attraverso la preparazione chirurgica di una breccia a tutto spessore, di circa 10-12mm,nella parete addominale, in cui viene introdotto un trocar a sezione conica (trocar di Hasson). La prima tecnica appare più immediata, mentre la seconda più sicura; alcune scuole le usano entrambe, riservando la seconda per i pazienti già sottoposti a chirurgia e con possibile presenza di aderenze viscero-parietali. I pazienti con pregressi interventi addominali possono avere una controindicazione relativa all'uso della laparoscopia3. L'introduzione degli strumenti operativi e delle fibre ottiche necessari alla chirurgia laparoscopica avviene attraverso delle particolari cannule (trocars) provviste di valvole che servono per
mantenere la pressione positiva intraddominale
(pneumoperitoneo); tali cannule dall'inizio dell'esperienza sono divenute sempre più sofisticate, con l'aggiunta di sistemi di protezione per diminuire il rischio di lesione di organi addominali durante l'introduzione(punte smusse, punte a molla retrattili, mandrini trasparenti) che permettono di mantenere la visione durante l'avanzamento del trocar stesso attraverso la parete addominale.
Per eseguire la colecistectomia laparoscopica vengono usati generalmente quattro trocar di cui uno da 10 mm posizionato in sede ombelicale, attraverso il quale verrà inserita l'ottica, ed altri tre da 3-5mm posizionati in sedi variabili a seconda delle varie scuole chirurgiche.
camera addominale di un endoscopio a fibre ottiche collegato ad una microtelecamera e quindi ad un monitor, realizzando così un sistema per la ripresa e la trasmissione delle immagini. Chiaramente la visione sarà una visione in due dimensioni; durante queste procedure il chirurgo rinuncia alla percezione tattile e palpatoria degli organi che sarà soltanto una percezione trasmessa attraverso gli strumenti operativi. D'altra parte aumenterà notevolmente, anche se in due dimensioni, la sua capacità visiva in quanto la telecamera è in grado di magnificare l'immagine endo-addominale di 4-6 volte.
Il Chirurgo non potrà preparare il campo anatomico con le mani e con gli strumeti classici, dislocare anse intestinali, tendere e divaricare: questa problematica viene superata con l'aumento dell'esperienza e con accorto uso della divaricazione gravitazionale (posizione chirurgica); d'altra parte la manipolazione degli organi addominali in chirurgia tradizionale è anche responsabile di numerosi microtraumi in grado di pesare sul decorso post-operatorio4. Inoltre la pressione esercitata sugli organi dallo pneumoperitoneo agevola anche l'emostasi spontanea degli innumerevoli e microscopici capillari che vengono lesi durante l'intervento, e come conseguenza della visione magnificata, il gesto chirurgico potrà essere estremamente più accurato e preciso, riducendo le perdite ematiche intraoperatorie e, grazie alla mancata esposizione degli organi addominali anche la dispersione di liquidi e del calore corporeo.
Numerosi studi, hanno infatti evidenziato, che gli interventi di laparoscopia sono, rispetto agli interventi tradizionali, meno dolorosi,
consentono un recupero funzionale(ripresa dell'alimentazione, della deambulazione e dimissione dall'ospedale) più rapido e, per tali motivi, hanno un rischio di complicanze infettive e cardiopolmonari più basso in maniera statisticamente significativa5.
Come già affermato, attualmente la colecistectomia laparoscopica rappresenta il gold standard nel trattamento della colelitiasi.
Nonostante i già ben noti e consolidati benefici nella chirurgia laparoscopica, il trauma dei tessuti continua ad essere associato al convenzionale approccio laparoscopico, a causa del numero dei port usato.
In questo percorso-trend si inserisce lo sviluppo della chirurgia laparoscopica della colecisti single access, tecnica che adotta un'unica incisione utilizzando come porta d'accesso l'orifizio ombelicale, per l'inserzione di un unico port di 2,5 cm di diametro attraverso il quale si introducono tre trocar, due dei quali sono utilizzati per l'inserimento della strumentazione chirurgica, e il terzo per il passaggio di un ottica di 5mm di diametro generalmente a 30 °.
Il primo tentativo di colecistectomia single-port, eseguito da Paganini6, risale al 1995, seguito da Donini7 nel 1996.
I primi importanti dati riguardanti la colecistectomia laparoscopica single port furono in seguito riportati da Navarra8 nel 1997.
I benefici potenziali dell'accesso singolo includono un diminuito dolore post operatorio, un minor periodo di ricovero, una minor morbilità, costi ridotti e soprattutto una miglior cosmesi910 11.
In caso di una qualsiasi difficoltà intraoperatoria la tecnica SILS (Single Incision Laparoscopic Surgery)può facilmente essere convertita in un convenzionale intervento laparoscopico di
colecistectomia multiport.
Alla fattibilità della tecnica può essere obbiettata la ridotta triangolazione degli strumenti, dovuta alla minima distanza fra gli strumenti stessi. Per superare questo limite tecnico, un artificio ampiamente utilizzato è l'impiego di strumenti flessibili o curvi, il che permette di raggiungere un certo grado di triangolazione . Sebbene l'impiego di strumenti curvi mitighi il problema della collisione tra gli stessi e della mancata triangolazione, talvolta è necessario incrociare gli strumenti all'interno del cavo addominale: ne consegue che la mano destra dell'operatore controlla lo strumento sinistro in cavo addominale e viceversa. Questo richiede un operatore realmente ambidestro perchè spesso le manovre devono poter essere eseguite con la mano non dominante12.
La deficitaria trazione sui tessuti e la conseguente insufficiente esposizione delle strutture, possono compromettere la corretta visione del triangolo di Calot, e l'identificazione delle strutture, ovvero la cosiddetta “critical view of safety” descritta da Strasberg13 che é da sempre riconosciuta come momento fondamentale per evitare lesioni biliari durante la colecistectomia laparoscopica1415.
Gli alti livelli di capacità e abilità tecniche richieste per superare gli ostacoli e le difficoltà tecniche insite in questo approccio, potrebbero rappresentare un limite all'apprendimento di questa tecnica su larga scala, anche se le varie casistiche pubblicate tendono ad evidenziare un effetto “learning curve” con significativa riduzione dei tempi operatori al crescere dell'esperienza16.
Scopo di questa tesi è stato confrontare la colecistectomia laparoscopica tradizionale versus SILS, con i seguenti end point:
dolore post-operatorio, degenza post-operatoria, risultato cosmetico e Quality of life (considerati come parametri primari), e difficoltà di esposizione, difficoltà di dissezione, tempi operatori, numero di conversioni(considerati come parametri secondari).
MATERIALI E METODI
Progetto dello studio
E' stato progettato uno studio pilota prospettico, randomizzato per confrontare 10 colecistectomie SILS con 10 CL standard.
La partecipazione allo studio è stata offerta a tutti i pazienti soddisfacenti i criteri di inclusione riportati nella tabella 1, candidati a CL presso il dipartimento di Chirurgia Generale 2 dell'Azienda Ospedaliera-Universitaria Pisana, tra il 31/1/2011 e il 31/1/2012.
Tabella 1 . Criteri di inclusione ed esclusione
Inclusione Esclusione
Età (anni) 18-75 < 18, > 75
BMI (Kg/ m) < 30 > 30
Pregressa chirurgia /
aderenze Nessuna chirurgia o tratto GI inferiore Tratto GI superiore o colon destro Clinica / rilievi
ecografici
Litiasi della colecisti Colecistite acuta, calcolosi VBP, pancreatite
ASA score I- III > III
Grado di Nassar I-III IV
ASA = American Society of Anesthesiologists, ; BMI= body mass index; GI gastro -intestinale
Lo studio si è concluso ad un mese dall'esecuzione dell'ultima colecistectomia per consentire la valutazione (follow up ad un mese) della Quality of life post operatoria.
I pazienti sono stati randomizzati in uno dei due gruppi, colecistectomia SILS o CL, e stratificati in tre gruppi ,grado Nassar 1,2,3, secondo le difficoltà della colecistectomia valutata con punteggio Nassar17attribuito all'ispezione iniziale del campo operatorio.(tabella2)
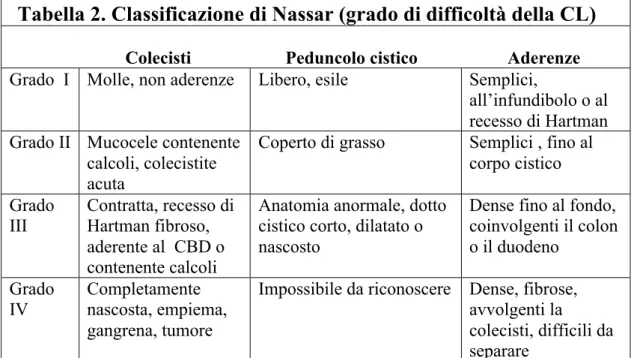
Tabella 2. Classificazione di Nassar (grado di difficoltà della CL)
Colecisti Peduncolo cistico Aderenze
Grado I Molle, non aderenze Libero, esile Semplici,
all’infundibolo o al recesso di Hartman Grado II Mucocele contenente
calcoli, colecistite acuta
Coperto di grasso Semplici , fino al corpo cistico Grado
III Contratta, recesso di Hartman fibroso, aderente al CBD o contenente calcoli
Anatomia anormale, dotto cistico corto, dilatato o nascosto
Dense fino al fondo, coinvolgenti il colon o il duodeno Grado IV Completamente nascosta, empiema, gangrena, tumore
Impossibile da riconoscere Dense, fibrose, avvolgenti la
colecisti, difficili da separare
I pazienti che sono rientrati nello studio sono stati informati dell'eventuale possibilità di essere assegnati in maniera casuale all'uno o all'altro gruppo, e sono stati informati del tipo di intervento effettuato solo alla dimissione . Un unica voluminosa medicazione
mascherante le ferite chirurgiche è stata utilizzata per coprire l'addome al termine dell'intervento.
Le difficoltà di esposizione e dissezione sono state valutate soggettivamente dall'operatore con attribuzione di un punteggio da 1(nessuna difficoltà) a 4 (massima difficoltà con necessità di conversione).
La gestione peri-operatoria è stata simile per tutti i pazienti.
Un medico indipendente dall'operatore ha valutato i pazienti nel post operatorio.
Il dolore post-operatorio è stato valutato con Visual Analogue Scale(VAS), con range da 0(dolore assente)a 10(dolore massimo)il giorno dell'intervento,ai giorni1e 2(dismissione)post-operatori e a follow-up a 1 mese. E' stato anche registrato il consumo di analgesici, somministrati solo a richiesta e con preparati a potere crescente iniziando con i comuni agenti non steroidei.
La soddisfazione cosmetica soggettiva è stata valutata usando una VAS con range dallo 0% (peggior risultato) al 100% (miglior risultato).I risultati cosmetici sono stati anche valutati con la misurazione della lunghezza dell'incisione ombelicale al termine degli interventi di entrambi i gruppi di studio. L'incisione è stata misurata dopo rimozione della colecisti, dato che durante la CL l'incisione può essere allargata per consentire l'estrazione di colecisti spesse e con calcoli voluminosi.
La QoL è stata valutata ad un mese dall'intervento usando il questionario SF-36.
Obiettivi
Gli obiettivi dello studio sono stati la valutazione di possibili differenze tra colecistectomia SILS e CL standard.
La QoL ha rappresentato l'end point primario, ed è stata valutata analizzando la durata del ricovero, il dolore post operatorio, i risultati cosmetici e i punteggi del questionario SF-36.
End point secondari sono stati considerati il tempo operatorio, le conversioni a CL standard, le difficoltà di dissezione e il tasso di complicanze.
Raccolta dei dati
Sono stati raccolti nel database i seguenti dati:
-Demografici: età, sesso, ASA(American Society of
Anesthesiologists)score e BMI(body max index) -Indicazione all'intervento.
-Grado di Nassar(1-3; il 3 grado è stato incluso solo in assenza di segni di colecistite acuta).
-Procedura: intervento (CL standard o colecistectomia SILS), tempo operatorio, complicanze intra operatorie, difficoltà di esposizione ,difficoltà di dissezione ,conversione in colecistectomia open o CL(sì o no ), e lunghezza dell'incisione cutanea.
-Decorso post operatorio: durata della degenza, dolore post operatorio VAS1,2,3,farmaci analgesici 1,2(sì o no), complicanze post operatorie e risultati cosmetici VAS 1.
-Follow up a 30 giorni :dolore post operatorio VAS 4, cosmesi VAS 2 ,punteggio del questionario SF-36.
Randomizzazione
La scelta di effettuare una CL standard o una SILS è stata presa in base all'estrazione, effettuata in sala operatoria dalla ferrista, da una scatola dove erano presenti 20 biglietti(in 10 dei quali era scritto CL standard mentre nei restanti SILS).
Dimensione del campione
L'end point primario è stato la QoL, misurata come una combinazione di durata della degenza ,dolore post-operatorio, risultati estetici e risultati del questionario SF-36.
L'ipotesi era che la colecistectomia SILS migliorasse la QoL e i risultati Estetici e riducesse il dolore post-operatorio e la degenza. Sono stati confrontati i punteggi risultati dalla valutazione soggettiva del dolore e del risultato estetico con VAS, la lunghezza dell'incisione cutanea, la degenza e risultati del questionario SF-36: pertando la deviazione standard poteva variare.
Si è impiegato il monogramma di Altman per calcolare la presunta dimensione del campione del RCT, arbitrariamente, assumendo una più probabile deviazione standard (0,3). Con un criterio di significatività fissato a 0,05 usando un test a due code, il numero dei pazienti per gruppo richiesto per una potenza del 90% risultava di circa 500. Di conseguenza si è deciso di realizzare questo studio pilota, selezionando 20 pazienti(10 per ogni gruppo), per valutare le differenze in ciascuno degli end point e adattare conseguentemente la dimensione del campione necessario per il più ampio RCT multicentrico.
Analisi dei dati
I dati sono stati analizzati usando la versione 2009/5/1di XLSTAT(Addinsoft )-New York,NY,USA).
I dati demografici peri pazienti dei 2 gruppi di trattamento sono stati confrontati usando un χ2 test per le misure categoriche e il t test per i dati continui. Con il Mann-Whytney U test sono stati raffrontati degenze (LoS), punteggi VAS del dolore post operatorio e del risultato cosmetico, lunghezza dell'incisione cutanea, otto parametri del questionario SF-36,durata dell'intervento, difficoltà di esposizione e difficoltà di dissezione nei due gruppi. Il χ 2 test è stato impiegato per raffrontare il tasso di conversione e la somministrazione di analgesici, dicotomizzata come si o no , nei 2 gruppi. Tutte le variabili sono state significative per p<0,05.I risultati del modello logistico vengono riportati come rapporti, estremi di intervallo di confidenza al 95% e valori di p.
TECNICA CHIRURGICA
CL standard
Paziente in posizione supina, con l'operatore tra gli arti inferiori divaricati (posizione alla francese).
La CL standard è stata eseguita inducendo il pneumoperitoneo con ago di Veress attraverso l'orifizio ombelicale, in quanto, la Nostra Scuola limita l'uso del Trocar di Hasson ai pazienti con pregresso intervento dell'addome che sono stati esclusi da questo studio.
Sono stati usati 4 trocar di cui 1 da 10mm, per l'ingresso dell'ottica, posizionato a livello ombelicale, dei restanti 3 trocar,2 sono stati immessi in sede sottoxifoidea ed in sede epigastrica a livello della linea alba, e il 4o in sede ipocondriaca destra sul margine esterno del muscolo retto dell'addome. Comunque la posizione dei trocar può essere lievemente variata a seconda del fenotipo del paziente.
Una volta ottenuto il pneumoperitoneo e introdotto il primo trocar da 10-12mm a livello ombelicale ,viene introdotta l'ottica ,indifferentemente da 0°o in alternativa 30°, e si procede all'esplorazione del cavo addominale.
Terminata l'esplorazione si posizionano gli altri 3 trocar da 5mm, eseguendo l'introduzione sotto visione, e cercando di evitare i vasi più evidenti della parete addominale con la tecnica della transilluminazione.
Il primo operatore esegue la colecistectomia utilizzando i 3 trocar da 5mm posizionati come sopra detto in sede sottoxifoidea ed epigastrica.
afferrare l'infundibolo e basculare medialmente e lateralmente lo stesso, in modo da esporre sia la porzione laterale che quella mediale del peritoneo che ricopre la porzione infundibolo-cistica. Dopo aver inciso il foglietto peritoneale con il dissettore bipolare, introdotto tramite il trocar sottoxifoideo, la trazione viene esercitata soprattutto in senso laterale in modo da aprire il triangolo del Calot, all' interno del quale con una dissezione delicata vengono individuati e isolati l'arteria cistica e il dotto cistico. Attraverso il trocar sottoxifoideo, l'arteria cistica viene chiusa con clip vascolare di 5mm e una sola clip para-infundibolare viene posizionata sul dotto cistico.
Viene poi eseguita una parziale incisione del dotto cistico e tramite ago-cannula un ago bottonuto da colangiografia viene immesso nel cistico, e il tutto viene solidarizzato dall'apposizione di una clip in modo da consentire l'iniezione nella via biliare del mezzo di contrasto e la visualizzazione radioscopica della via biliare.
La colangiografia intraoperatoria, tecnica che veniva eseguita di routine nell'intervento di colecistectomia open, non veniva utilizzata con la solita frequenza agli esordi dell'intervento di CL standard a causa delle difficoltà tecniche allora riscontrate.
Attualmente può essere eseguita in circa il 95% dei pazienti anche nella tecnica laparoscopica standard. Sebbene sia discussa l'opportunità di eseguirla in ogni caso, la colangiografia intraoperatoria rimane senza dubbio l'unico mezzo in grado di dare informazioni di notevole precisione sulla morfologia della via biliare e sulla presenza di calcoli nella via biliare principale.
Oggi, grazie all'avvento della colangio-RM e al notevole miglioramento delle capacità visive e della strumentazione
laparoscopica, l'utilizzo della colangiografia intraoperatoria non è più considerato necessario di routine ma rimane tuttavia una indagine di fondamentale ausilio qualora l'operatore nutra dei dubbi riguardanti le anomalie dell'albero biliare.
Ad anatomia confermata dopo colangiografia, viene eseguita la legatura tramite clip della porzione distale del cistico e la sua
completa sezione seguita da quella dell'arteria cistica
precedentemente chiusa con clip, quindi viene portata a termine la colecistectomia retrograda utilizzando una forbice bipolare.
Si controlla infine l'emostasi e l'assenza di leakage biliare da o dal letto della colecisti (dotti di Luscka, possibile lesione della via biliare, incompleta chiusura del cistico).
La colecisti viene estratta per via ombelicale tramite endobag. Talvolta a causa della presenza di calcoli molto voluminosi si rende necessario l'ampliamento della breccia ombelicale.
Generalmente un drenaggio viene posizionato a livello del letto della colecisti attraverso il trocar in ipocondrio.
Colecistectomia SILS
Le 10 colecistectomie SILS sono state eseguite utilizzando la normale dotazione laparoscopica comprendente pinza bipolare ed almeno uno strumento da presa angolato e rotante, ed un port di accesso unico ( sono stati utilizzati il Single Portal Access della ditta Storz ed il SILS TM port Covidien). L’ottica utilizzata è stata una ottica Storz da 5 mm a 0 gradi.
Il dispositivo viene inserito attraverso un'incisione cutanea e fasciale di 20mm verticale che attraversa la cicatrice ombelicale, e collocato
in cavo peritoneale con tecnica laparoscopica open.
Dopo l'esplorazione viene assegnato un punteggio alla difficoltà della procedura, secondo la scala di Nassar.
Il posizionamento di un trocar accessorio per migliorare la visione del campo operatorio è stato considerato una conversione in CL standard. L'introduzione percutanea di un minigrasper (1,8-3mm di diametro) per migliorare la visione del campo operatorio (o anche una sutura transfissa per la trazione della colecisti e la fissazione del fondo alla parete addominale), non è stata considerata come conversione.
La dissezione della colecisti viene realizzata dopo l'isolamento del dotto e dell'arteria cistica (Strasberg critical view) dissezionata tramite clip. Il cistico viene sempre legato con clip al titanio o riassorbibile.
La colecisti viene estratta con bag che viene rimosso assieme al port per evitare contaminazione della parete addominale.
RISULTATI
Dati demografici e intra-operatori
Dal 31/1/2011 al 31/1/2012, 20 pazienti affetti da litiasi sono stati sottoposti a colecistectomia laparoscopica.
10 sono stati sottoposti a CL standard e inclusi nel gruppo A, 10 a colecistectomia con tecnica SILS e inclusi nel gruppo B.
Nel gruppo A erano presenti 6 donne e 4 uomini, l'età media è risultata di 53 anni e il BMI espresso come media di 24.
Nel gruppo B erano presenti 7 donne e 3 uomini, l’età media è risultata di 45 anni e il BMI espresso come media di 26.
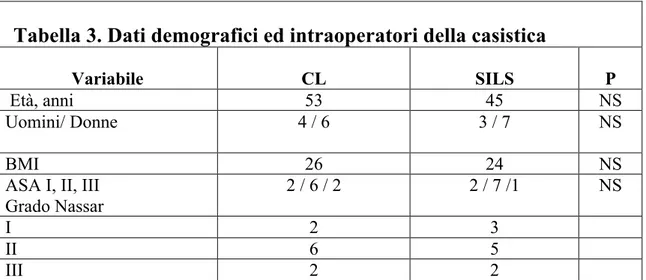
La tabella 3 mostra i dati per i pazienti di ciascun braccio. L'unico parametro intraoperatorio considerato ovvero il punteggio di Nassar per la definizione del grado di difficoltà della colecistectomia, non ha mostrato differenze statistiche tra i due gruppi.
Secondo questa classificazione 2 dei 10 pazienti del gruppo CL e 2 dei 10 pazienti del gruppo colecistectomia SILS appartenevano a terzo grado per la presenza di aderenze e di un anatomia non chiara. A nessuno dei casi arruolati è stato attribuito un 4 grado secondo Nassar, e pertanto non si sono verificate esclusioni dallo studio.
Tabella 3. Dati demografici ed intraoperatori della casistica
Variabile CL SILS P
Età, anni 53 45 NS
Uomini/ Donne 4 / 6 3 / 7 NS
BMI 26 24 NS
ASA I, II, III Grado Nassar
2 / 6 / 2 2 / 7 /1 NS
I 2 3
II 6 5
III 2 2
Dolore post operatorio
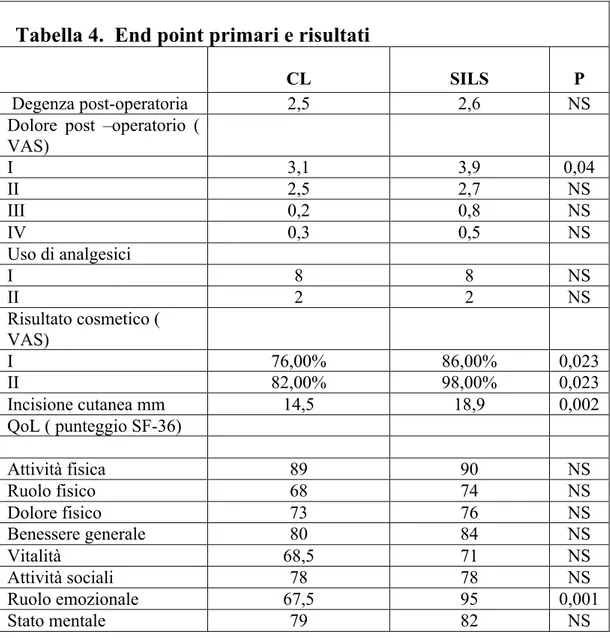
La valutazione del dolore post operatorio misurato con scala VAS il giorno stesso dell'intervento è risultato significativamente migliore nel gruppo delle CL standard rispetto a quello delle colecistectomie eseguite con tecnica LESS.(p=0,041). Nonostante il dolore fosse maggiore nel braccio delle colecistectomie SILS non è stata rilevata una differenza significativa nella somministrazione di analgesici durante la degenza post-operatoria tra i due gruppi, che hanno avuto una gestione operatoria sostanzialmente simile.
Tutti i dati inerenti il dolore operatorio sono contenuti nella Tabella 4.
Degenza
I due gruppi non mostrano differenze statisticamente significative del periodo di degenza post-operatorio. Solo un paziente del gruppo delle colecistectomie SILS convertito durante l'intervento a CL standard è stato dimesso in quarta giornata. Per tutti gli altri pazienti la degenza post operatoria è durata da 1 a 3 giorni.
Tutti i dati inerenti la degenza sono contenuti nella tabella 4.
Risultati cosmetici
Una maggior soddisfazione per il risultato cosmetico della cicatrice chirurgica nel follow up ad un mese è stata rilevata come statisticamente significativa nel braccio delle colecistectomie SILS, pur risultando la dimensione della cicatrice chirurgica maggiore per questo gruppo (media,18.8 colecistectomie SILS vs. 14,31 CL standard).
Il risultato cosmetico misurato con scala VAS non ha mostrato differenze statisticamente significative tra colecistectomie SILS e CL standard.
Tutti i dati inerenti i risultati cosmetici sono contenuti nella tabella 4.
QoL
La Quality of life misurata con questionario standard SF-36 ha mostrato risultati sostanzialmente simili nei 4 parametri concernenti il benessere fisico, mentre nei quattro parametri riguardanti il benessere mentale, solo il Ruolo Emotivo ha mostrato un'evidenza statisticamente significativa(p=0,0001)tra i due gruppi a favore delle colecistectomie SILS.
Tabella 4. End point primari e risultati
CL SILS P
Degenza post-operatoria 2,5 2,6 NS
Dolore post –operatorio ( VAS) I 3,1 3,9 0,04 II 2,5 2,7 NS III 0,2 0,8 NS IV 0,3 0,5 NS Uso di analgesici I 8 8 NS II 2 2 NS Risultato cosmetico ( VAS) I 76,00% 86,00% 0,023 II 82,00% 98,00% 0,023 Incisione cutanea mm 14,5 18,9 0,002 QoL ( punteggio SF-36) Attività fisica 89 90 NS Ruolo fisico 68 74 NS Dolore fisico 73 76 NS Benessere generale 80 84 NS Vitalità 68,5 71 NS Attività sociali 78 78 NS Ruolo emozionale 67,5 95 0,001 Stato mentale 79 82 NS
End point secondari
Il tempo operatorio, considerato da noi come end point secondario, ha mostrato differenze statisticamente significative tra i due gruppi (p=0,0001), a favore del braccio delle CL standard che ha riportato tempi operatori minori rispetto a quello delle colecistectomie eseguite con tecnica SILS.
I tassi di conversione sono risultati sostanzialmente simili tra i due gruppi, un solo paziente infatti, nel gruppo delle colecistectomie SILS, è stato convertito a intervento di colecistectomia laparoscopica
standard, avendo necessitato dell'inserzione di un ulteriore trocar per una movimentazione adeguata della colecisti.
La difficoltà di esposizione, secondo i nostri dati, è stata rilevata come più complessa da ottenere nel gruppo della colecistectomie LESS(P=0,004); mentre non si sono rilevate differenze tra i due gruppi per quanto riguarda il quarto parametro da noi considerato negli end point secondari che concerne la difficoltà di dissezione. Da ultimo, le complicanze intra e post-operatorie che non hanno mostrato differenze statisticamente significative.
Tabella 5.End point secondari e risultati CL Colecistectomia SILS p Difficoltà di esposizione 1,5 2,2 0,004 Difficoltà di dissezione 1,55 2,2 NS Tempi operatori(min) 55,25 84,75 <0,0001 Conversioni nessuna 1 NS
Tabella 5: i dati sono espressi come media;la difficoltà di dissezione ed
esposizione sono valutate soggettivamente dal chirurgo(difficoltà crescente da 1 a 4)
DISCUSSIONE
L'ipotesi di questo studio è stata che la colecistectomia SILS fosse fattibile e offrisse una qualità di vita complessivamente migliore rispetto alla CL standard18 19 20 21.
L'analisi dei risultati degli end point da noi proposti come primari (dolore post operatorio, questionario emotivo e risultati cosmetici), mostra come il dolore post-operatorio sia stato significativamente maggiore nel gruppo delle colecistectomie eseguite con tecnica SILS. Il dato probabilmente è correlato alla lunghezza dell'incisione ombelicale, che risulta maggiore tra i pazienti operati con tecnica SILS.
Nonostante l'incisione ombelicale risulti maggiore in questo gruppo, la soddisfazione per il risultato estetico al follow up ad un mese era maggiore nei pazienti del braccio SILS.
La probabile interpretazione del dato è che nel follow up a un mese la cicatrice sull'orifizio ombelicale è risultata meno visibile rispetto alle cicatrici dei quattro trocar distribuiti sull'addome nel gruppo delle CL standard.
Infatti, l'elemento a maggior favore della colecistectomia SILS è proprio l'opportunità di eseguire interventi chirurgici scarless, cioè con cicatrici che siano a basso impatto sull'estetica corporea, utilizzando l'orifizio ombelicale che si presta come ideale all'accesso chirurgico per i vantaggi di tipo anatomico che offre, legati alla presenza congenita di un difetto della parete22.
Diversamente però ,utilizzare l' ombelico come port d'ingresso limita i candidati a questo approccio, poichè la distanza tra ombelico e organo bersaglio può essere importante, come nel caso dei pazienti
obesi23.Anche i precedenti interventi chirurgici addominali sono stati considerati come controindicazione all'approccio chirurgico trans-ombelicale, limite che non è dovuto alla porta d'ingresso chirurgica, ma alla maggior possibilita' di riscontrare aderenze e pregressi esiti cicatriziali in pazienti precedentemente operati24.
I risultati correlati al questionario SF-36, sono sostanzialmente paragonabili nei due gruppi, ad eccezione del parametro che riguarda il ruolo emotivo, che è migliore nel braccio della colecistectomia SILS; questo parametro, misura il grado di interferenza delle problematiche emotive con il lavoro e le attività quotidiane, incluso la riduzione del tempo dedicato al lavoro, la minor resa e la minor accuratezza lavorativa.
Per quanto concerne gli end point secondari,vi è una differenza significativa nei tempi operatori tra i due gruppi, con un tempo maggiore per il gruppo delle colecistectomie SILS, e con riduzione dei tempi operatori tra le prime 2 colecistectomie SILS eseguite e le ultime 2.
Probabilmente, il divario dei tempi operatori tra i due gruppi, è dovuto al fatto che gli operatori avevano già acquisito un'ampia esperienza nella tecnica della colecistectomia laparoscopica standard , mentre rientravano ancora nella fase di apprendimento (learning curve) per la colecistectomia SILS.
Infatti, essendo la SILS un tecnica laparoscopica avanzata, al chirurgo viene richiesta una maggior abilità ed esperienza a causa delle difficoltà che si riscontrano nel manovrare la strumentazione e nella corretta visualizzazione del campo operatorio25.
learning curve, con significativa riduzione dei tempi operatori al crescere dell' esperienza. Ad esempio in una casistica sigle port recentemente riportata26, mentre il tempo operatorio medio su 100 casi era di 50,8 min, i primi 50 casi mostravano un tempo operatorio medio di 74 min vs. 45,1 min dei secondi 50 casi. Gli effetti dell'esperienza sui risultati sono evidenti anche dalla casistica riportata da Tacchino27: il tempo operatorio medio si riduceva da 180 min del primo caso a 105 per il secondo, fino a stabilizzarsi ad una media di 50 min. Nonostante ciò, la learning curve per l'approccio single port, sebbene non specificamente studiata in lavori dedicati, sembra ragionevolmente rappresentare un limite secondario alla sua diffusione su larga scala; in uno studio28 su simulatore chirurgico lo score complessivo è risultato significativamente inferiore per la single port rispetto alla laparoscopia standard in tutti i tre gruppi di partecipanti(non esperti, esperti in laparoscopia, esperti in single port).
La difficoltà di apprendimento della tecnica SILS evidenziata dagli studi sulla learning curve, è dovuta principalmente ad un ambiente di lavoro poco ergonomico per il chirurgo.
Rispetto alla CL standard lo spazio tra i trocar nella SILS è pressoche virtuale, fatto che implica una difficoltà nella triangolazione degli strumenti per il chirurgo 29 30 31; per cercare di ovviare al problema e ottenere un certo grado di triangolazione spesso si ricorre all'utilizzo di strumenti ricurvi32 che però obbligano l'operatore a manovre anti-intuitive all'esterno dell'addome(ne consegue che la mano destra dell'operatore controlla lo strumento sinistro in cavo addominale e viceversa).
Inoltre, spesso gli strumenti e i cavi collidono tra loro ,aumentando la difficoltà di esecuzione delle manovre (servirebbero strumenti più sottili e di diversa lunghezza), per altro l'industria sta sperimentando e mettendo a disposizioni soluzione tecniche nuove come ad esempio la Single Port-Robot assisted33 34, che unirebbe l'opportunità di eseguire interventi chirurgici single-site coadiuvati dalla robotica, al fine di eliminare le difficoltà che la SILS presenta nella scarsa maneggevolezza della strumentazione e nei movimenti anti-manuali, ed è già in via di sperimentazione la Trocarless Laparoscopy, che si avvale, tramite l'introduzione attraverso un' unico trocar, di videocamere e strumenti chirurgici intra-corporei ,controllati e ancorati tramite magneti alla parete addominale35 36.
Un dato importante evidenziato dagli end point secondari rigurda l'esposizione chirurgica, che è risultata significativamente più complessa nel braccio delle colecistectomie SILS.
Infatti, un ulteriore difficoltà sempre dovuta ai limiti ergonomici e strumentali della tecnica SILS è la deficitaria trazione sui tessuti e la conseguente insufficiente esposizione delle strutture. Uno dei presupposti fondamentali per evitare lesioni biliari nella colecistectomia laparoscopica è la corretta esposizione e identificazione delle strutture del triangolo del Calot ,ovvero la cosidetta “critical view of safety” descritta da Strasberg.
Nell'approccio single-port la “critical view”è spesso riportata da diversi autori come più difficile da ottenere (in particolare sul versante anteriore del Calot)37.
Per aumentare l'esposizione alcuni chirurghi praticano l'ancoraggio del fondo della colecisti alla parete addominale attraverso dei punti
percutanei di sospensione38 39, anche se il fissaggio del fondo della colecisti alla parete addominale contravviene all'insegnamento classico dell'esposizione del Calot, che si basa sulla frequente mobilizzazione da parte dell'operatore della tasca di Hartman durante la dissezione delle strutture, e i punti di sutura sulla parete della colecisti possono favorire lo spillage biliare. Anche l'utilizzo di specifici device come gli Endograb TM (Virtual Port,Misgav,Israele) 40 che facilitano la sospensione degli organi alla parete ) può essere d'aiuto al chirurgo per aumentare la visuale del campo operatorio . Il tasso di conversione da colecistectomia SILS a CL standard è risultato non significativo nello studio (1 caso solo),ma va sottolineato come la tecnica SILS sia facilmente convertibile a CL standard in caso di difficoltà.
I risultati per le complicanze intra e post-operatorie non sono risultati statisticamente significativi. Il dato può essere spiegabile sia per il contenuto numero di colecistectomie inserite nel nostro studio(che è rimasto preferenzialmente legato a dimostrare la fattibilità della tecnica),sia per il follow up che riamane circoscritto ad un mese dall'intervento.
Tra la bibliografia disponibile in proposito, una review sistematica analizza i dati di 24 diverse casistiche di colecistectomia single-port41: da questa review emerge un'importante tasso di perforazione intraoperatoria della colecisti, con incidenze fino al 30%; la perforazione della colecisti può determinare un' aumento dell'incidenza delle complicanze post-operatorie(infezione di ferita, ascessi intraddominali, dolore post-operatorio, oltre che rappresentare un potenziale serbatoio di diffusione intra-peritoneale di neoplasie
misconosciute. Nella stessa review ,il tasso complessivo di complicanze è risultato del 5,4%, ed il tasso di complicanze biliari dello 0,7%,ma va sottolineato come il follow up mediano fosse di 3 mesi(range0,25-12), tempo in cui molte complicanze biliari stenotiche non si sono ancora rese evidenti.
In un'altra recentissima review42, basata su 29 serie di colecistectomie single port ,il tasso medio di complicanze intra-operatorie è risultato del 2,7%,le più frequenti delle quali sono state la perforazione della colecisti(2,2%)ed il sanguinamento(0,3%); la comparazione di questi dati con quelli della colecistectomia laparoscopica, che ad oggi è divenuta una tecnica ben standardizzata, con tassi di complicanze inferiori all'1% e di lesioni biliari inferiori allo 0,2%43 44, e con più del 90% dei pazienti che restano in ospedale per 24 ore o meno, richiede un'attenta riflessione per definire limiti accettabili entro cui far rientrare gli standard di sicurezza per la tecnica SILS.
Un altra importante preoccupazione legata alla chirurgia single-port, i cui dati non sono ricavabili dal nostro studio per la brevità del periodo di follow up, è la possibilità di una maggiore incidenza a lungo termine di laparoceli ombelicali, legati all'accesso di 2,2cm di diametro; sfortunatamente ad oggi anche la maggior parte delle casistiche pubblicate si basa su un follow up del tutto inadeguato a studiare la reale incidenza di tali complicanze; a questo proposito è interessante notare che il tasso di complicanze da ferita nella laparoscopia standard in una meta-analisi condotta su 78.747 pazienti45, ha riportato un'incidenza di infezioni da ferita dell'1,1% e di ematomi dello 0,6%, mentre le ernie incisionali sui trocar, a seguito di colecistectomia laparoscopica, presentano un'incidenza
dello 0,77%46.
In ultimo lo studio non si è occupato di analizzare i rapporti costo- efficacia della colecistectomia SILS vs CL standard ,la prima delle quali però appare ad oggi più dispendiosa a causa del costo dei nuovi strumenti47,dei device ottici ,e di tempi operatori prolungati.
Alcuni autori che si sono occupati della problematica legata ai costi della SILS, hanno proposto di risparmiare sulla strumentazione con degli ingegnosi escamotage (ad esempio collegando il bordo di un piccolo guanto chirurgico a un piccolo retrattore cutaneo e inserire i trocar nelle dita del guanto48 49).
CONCLUSIONI
La colecistectomia SILS è una tecnica chirurgica che necessita di essere standardizzata in termini di sicurezza e migliorata laddove sono state riscontrate difficoltà tecniche. Anche il nostro studio a questo stadio della casistica, che al momento comprende un numero contenuto di pazienti , dimostra la fattibilità della colecistectomia con tecnica LESS ;per valutare gli effettivi vantaggi sarà comunque necessario arruolare un numero congruo di pazienti in maniera randomizzata. IL nostro lavoro per altro ci ha permesso di fare esperienza su tecniche, strumenti e device diversi ,consentendoci di acquisire conoscenze tecniche indispensabili per gli sviluppi successivi dello lavoro. Gli studi ad oggi disponibili nella letteratura internazionale hanno dimostrato la fattibilità della tecnica colecistectomia SILS, anche questi dati rimangono preliminari e necessitano di ulteriori approfondimenti attraverso studi multicentrici e randomizzati, condotti su un numero di pazienti più ampio. Al di là delle controversie che colecistectomia SILS può sollevare e pur essendo una tecnica sostanzialmente ancora agli esordi, sicuramente ad essa spetta il merito di gettare già un ponte verso il futuro, stimolando la proposta , da parte della ricerca, dell'ambiente chirurgico e dell'industria, di soluzioni nuove tese a facilitare e a migliorare le tecniche oggi disponibili , a proporne di nuove ed a implementare i potenziali benefici per i pazienti.
BIBLIOGRAFIA
1Rao PP, Rao PP, Bhagwat S. Single-incision laparoscopic surgery - current status and controversies. J Minim Access Surg. 2011 Jan;7(1):6-16.
2 Huang SM,Wu CW,Lui WY,P’Eng FK.A prospective randomized study of laparoscopic vs.open cholecistectomyin aged patiens whit cholecystolithiasis.1996 Nov S Afr J Surg:177-9;discussion 179-80.
3 A. J. Karayiannakis, A. Polychronidis, S. Perente, S. Botaitis and C. Simopoulos. Laparoscopic cholecystectomy in patients with previous upper or lower abdominal surgery . Surgical Endoscopy
Volume 18, Number 1, 97-101, DOI: 10.1007/s00464-003-9001-4
4 Veenhof AA, Vlug MS, van der Pas MH, Sietses C, van der Peet DL, de Lange-de Klerk ES, Bonjer HJ, Bemelman WA, Cuesta MA. Surgical stress response and postoperative immune function after laparoscopy or open surgery with fast track or standard perioperative care: a randomized trial. Ann Surg. 2012 Feb;255(2):216-21.
5 Ludwig K, Pätel K, Wilhelm L, Bernhardt J. Prospective study on patients outcome following laparoscopic vs. open cholecystectomy. Zentralbl Chir. 2002 Jan;127(1):41-6
6 Paganini A, Lomonto D, Navordino M. One port laparoscopic cholecystectomy in selected patients. Third International Con- gress on New Technology and Advanced Techniques in Surgery. Luxembourg, 1995.
7 Donini A, Petri R, Terrosu G, Pasqualucci A, Prati M, Cautero N, et al. Trans-umbilical cholecystectomy: a new laparoscopic cholecystectomy technique. Description of the technique and preliminary results. Ann Ital Chir 1996; 67: 475-8.
8 Navarra G, Pozza E, Occhionorelli S, Carcoforo P, Donini I. One-wound laparoscopic cholecystectomy. Br J Surg 1997; 84:695
9 Canes D, Desai MM, Aron M, Haber GP, Goel RK, Stein RJ, et al. Transumbilical single-port surgery: evolution and current status. Eur Urol 2008; 54: 1020-9.
10 Hernandez JM, Morton CA, Ross S, Albrink M, Rosemurgy AS. Laparoendoscopic single site cholecystectomy: the first 100 patients. Am Surg 2009; 75: 681-5.
11 Gill SI, Advincula AP, Aron M, Cadeddu J, Canes D, Curcillo PG, et al. Consensus statement of the Consortium for Laparo- Endoscopic Single-Site (LESS) Surgery. In: Gill SI. Consor- tium establishes criteria for single port surgery. Ren Urol News, October 01, 2008.
12 Zhu JF, Hu H, Ma YZ, Xu MZ. Totally transumbilical endo- scopic cholecystectomy without visible abdominal scar using improved instruments. Surg Endosc 2009; 23: 1781-4.
13 Strasberg SM, Hertl M, Soper NJ. An analysis of the problem of biliary injury during laparoscopic cholecystectomy. J Am Coll Surg 1995; 180: 101-25.
14 Strasberg SM. Avoidance of biliary injury during laparoscopic cholecystectomy. J Hepatobiliary Pancreat Surg 2002; 9: 543-7.
15 Connor S. Single-port-access cholecystectomy: history should not be allowed to repeat. World J Surg 2009; 33: 1020-1.
16 Rivas H, Varela E, Scott D. Single-incision laparoscopic chole- cystectomy: initial evaluation of a large series of patients. Surg Endosc 2010; 24: 1403-12.
17 Nassar AHM, Ashkar KA, Mohamed AY, Hafiz AA. Is laparo- scopic cholecystectomy possible without video technology? Minim Invasive Ther Allied Technol 1995; 4: 63-5.
18 Nassar AHM, Ashkar KA, Mohamed AY, Hafiz AA. Is laparo- scopic cholecystectomy possible without video technology? Minim Invasive Ther Allied Technol 1995; 4: 63-5.
19 Hernandez JM, Morton CA, Ross S, Albrink M, Rosemurgy AS. Laparoendoscopic single site cholecystectomy: the first 100 patients. Am Surg 2009; 75: 681-5.
20 Bucher P, Pugin F, Morel P. From single-port access to laparo- scopic single-site cholecystectomy. Surg Endosc 2010; 24: 234-5.
21 Kuon Lee S, You YK, Park JH, Kim HJ, Lee KK, Kim DG. Single-port transumbilical
laparoscopic cholecystectomy: a preliminary study in 37 patients with gallbladder disease. J La- paroendosc Adv Surg Tech A 2009; 19: 495-9.
22
cholecystectomy: the first 100 patients. Am Surg 2009; 75: 681-5.
24 Ahmed K, Wang TT, Patel VM, Nagpal K, Clark J, Ali M, et al. The role of single-incision
laparoscopic surgery in abdomi- nal and pelvic surgery: a systematic review. Surg Endosc 2011; 25: 378-96.
25 Hong TH, You YK, Lee KH. Transumbilical single-port la- paroscopic cholecystectomy: scarless cholecystectomy. Surg Endosc 2009; 23: 1393-7.
26 Rivas H, Varela E, Scott D. Single-incision laparoscopic chole- cystectomy: initial evaluation of a large series of patients. Surg Endosc 2010; 24: 1403-12.
27 Tacchino R, Greco F, Matera D. Single-incision laparoscopic cholecystectomy: surgery without a visible scar. Surg Endosc 2009; 23: 896-9.
28 Santos BF, Enter D, Soper NJ, Hungness ES. Single-incision laparoscopic surgery (SILSTM) versus standard laparoscopic surgery: a comparison of performance using a surgical simula- tor. Surg Endosc 2011; 25: 483-90.
29 Hong TH, You YK, Lee KH. Transumbilical single-port la- paroscopic cholecystectomy: scarless cholecystectomy. Surg Endosc 2009; 23: 1393-7.
30 Kravetz AJ, Iddings D, Basson MD, Kia MA. The learning curve with single-port cholecystectomy. JSLS 2009; 13: 332-6.
31 Philipp SR, Miedema BW, Thaler K. Single-incision laparo- scopic cholecystectomy using
conventional instruments: early experience in comparison with the gold standard. J Am Coll Surg 2009; 209: 632-7.
32 Dominguez G, Durand L, De Rosa J, Danguise E, Arozamena C, Ferraina PA. Retraction and triangulation with neodymium magnetic forceps for single-port laparoscopic cholecystectomy. Surg Endosc 2009; 23: 1660-6.
33 Ostrowitz MB, Eschete D, Zemon H, De Noto G. Robotic-as- sisted single-incision right colectomy: early experience. Int J Med Robot 2009; 5: 465-70.
34 Stein RJ, White WM, Goel RK, Irwin BH, Haber GP, Kaouk JH. Robotic laparoendoscopic single-site surgery using Gel- Port as the access platform. Eur Urol 2010; 57: 132-6.
35 Cadeddu J, Fernandez R, Desai M, Bergs R, Tracy C, Tang SJ, et al. Novel magnetically guided intra-abdominal camera to facilitate laparoendoscopic single-site surgery: initial hu- man experience. Surg Endosc 2009; 23: 1894-9.
36 Rao PP, Rao PP, Bhagwat S. Single-incision laparoscopic surgery - current status and controversies. J Minim Access Surg 2011; 7: 6-16.
37 Kuon Lee S, You YK, Park JH, Kim HJ, Lee KK, Kim DG. Single-port transumbilical
laparoscopic cholecystectomy: a preliminary study in 37 patients with gallbladder disease. J La- paroendosc Adv Surg Tech A 2009; 19: 495-9.as
38 Rivas H, Varela E, Scott D. Single-incision laparoscopic chole- cystectomy: initial evaluation of a large series of patients. Surg Endosc 2010; 24: 1403-12.
39 Fronza JS, Linn JG, Nagle AP, Soper NJ. A single institution’s ex- perience with single incision cholecystectomy compared to stan- dard laparoscopic cholecystectomy. Surgery 2010; 148: 731-6
40 Shussman N, Schlager A, Elazary R, Khalaileh A, Keidar A, Talamini M, et al. Single-incision laparoscopic cholecystecto- my: lessons learned for success. Surg Endosc 2011; 25: 404-7.
41 Allemann P, Schafer M, Demartines N. Critical appraisal of sin- gle port access cholecystectomy. Br J Surg 2010; 97: 1476-80.
42 Antoniou SA, Pointner R, Granderath FA. Single-incision la- paroscopic cholecystectomy: a systematic review. Surg Endosc 2011; 25: 367-77.
43 Connor S, Garden OJ. Bile duct injury in the era of laparo- scopic cholecystectomy. Br J Surg 2006; 93: 158-68.
44 Tantia O, Jain M, Khanna S, Sen B. Iatrogenic biliary injury: 13,305 cholecystectomies experienced by a single surgical team over more than 13 years. Surg Endosc 2008; 22: 1077-86.
45 Shea JA, Healey MJ, Berlin JA, Clarke JR, Malet PF, Staroscik RN, et al. Mortality and complications associated with laparoscop- ic cholecystectomy. A meta-analysis. Ann Surg 1996; 224: 609-20.
718-20.
47 Hong TH, You YK, Lee KH. Transumbilical single-port la- paroscopic cholecystectomy: scarless cholecystectomy. Surg Endosc 2009; 23: 1393-7.
48 Kuon Lee S, You YK, Park JH, Kim HJ, Lee KK, Kim DG. Single-port transumbilical laparoscopic cholecystectomy: a preliminary study in 37 patients with gallbladder disease. J La- paroendosc Adv Surg Tech A 2009; 19: 495-9.
49 Hong TH, You YK, Lee KH. Transumbilical single-port la- paroscopic cholecystectomy: scarless cholecystectomy. Surg Endosc 2009; 23: 1393-7.