1 INDICE
Riassunto pag. 3
Introduzione
Fisiologia del sistema endocrino della vitamina D pag. 7
Azioni della vitamina D pag. 10
Definizione dello stato vitaminico D pag. 12
Epidemiologia della deficienza/insufficienza di
vitamina D
pag. 14
Fattori di rischio di ipovitaminosi D - Vitamina D ed esposizione solare
- Contenuto di vitamina D nel latte umano, nelle formule e negli alimenti
- Malattie croniche - terapie croniche - Bambini adottati - immigrati
- Obesità
La profilassi con vitamina D
pag. 18 pag. 18 pag. 23 pag. 25 pag. 25 pag. 26 pag. 27
Indicazioni pratiche alla profilassi con vitamina D in età pediatrica
pag. 29
Scopi dello studio pag. 31
Pazienti e metodi
Pazienti pag. 32
2
Consenso informato pag. 40
Metodi pag. 40
Analisi statistica pag. 42
Risultati
Stato vitaminico D in relazione ai gruppi di età ed alle
stagioni
pag. 43
Relazione tra stato vitaminico e metabolismo fosfo-calcico
pag. 48
Prevalenza di deficienza/insufficienza/sufficienza di
vitamina D in relazione ai fattori di rischio
pag. 53
Analisi alimentare pag. 61
Correlazioni pag. 61
Discussione pag. 64
Conclusioni pag. 78
3 RIASSUNTO
Premessa. Recenti evidenze hanno sottolineato come uno stato vitaminico D adeguato sia importante in età pediatrica, sia per le classiche azioni che la vitamina D esercita a livello scheletrico, sia per tutta una serie di nuove azioni “extrascheletriche”. Diversi studi riportano un’elevata prevalenza di ipovitaminosi D in molti paesi; in particolare, sono noti diversi fattori di rischio capaci di influenzare negativamente lo stato vitaminico del bambino e dell’adolescente. I principali fattori di rischio modificabili sono la scarsa esposizione solare, l’obesità e la mancata profilassi con vitamina D. Ad oggi, pochi studi hanno analizzato la prevalenza dell’ipovitaminosi D in età evolutiva in Italia e il ruolo dei diversi fattori di rischio nell’influenzare lo stato vitaminico D dei bambini, degli adolescenti e dei giovani adulti italiani.
Scopi dello studio. Valutazione dello stato vitaminico D e del metabolismo fosfo-calcico in un gruppo di bambini, adolescenti e giovani adulti residenti nell’area pisana. Valutazione della prevalenza di deficienza/insufficienza di vitamina D in età evolutiva. Analisi dei principali fattori di rischio di sviluppare ipovitaminosi D in età evolutiva.
Pazienti. Nel presente studio sono stati esaminati 652 pazienti, reclutati nel periodo compreso tra Ottobre 2010 e Dicembre 2012 presso la Sezione di Endocrinologia Pediatrica e il Reparto di Degenza della Pediatria di Pisa. I pazienti analizzati sono stati suddivisi nelle seguenti classi di età: bambini (n = 283, età compresa tra 2.0-10.9 anni), adolescenti (n = 248, età compresa tra 11.0-17.9 anni), giovani adulti (n = 121, età compresa tra 18.0-21.0 anni). Al momento della valutazione, nessun paziente aveva ricevuto supplementazione con vitamina D nei 12 mesi precedenti.
4 Metodi. Il protocollo di studio ha previsto la valutazione, mediante prelievo venoso, dei livelli di 25-idrossivitamina D (25-OH-D), 1,25-diidrossivitamina D [1,25(OH)2D], paratormone (PTH), calcio e fosforo. Lo stato vitaminico D è stato valutato in base ai livelli circolanti di 25-OH-D, secondo i cut off di riferimento proposti dall’Endocrine Society (deficienza per valori di 25-OH-D < 20 ng/ml, insufficienza per valori di 25-OH-D compresi tra 20 e 30 ng/ml, ipovitaminosi per valori di 25-OH-D inferiori a 30 ng/ml, sufficienza per 25-OH-D ≥ 30 ng/ml). La valutazione dei diversi fattori di rischio di sviluppare ipovitaminosi D è stata effettuata mediante la somministrazione di un questionario. I dati sulle abitudini alimentari raccolti sono stati elaborati per mezzo di un software specifico per l’analisi alimentare (questionari completi 342/652, 52.4%).
Risultati. Dall’analisi del campione intero è emersa un’elevata prevalenza di ipovitaminosi D (79.4%), con percentuali di deficienza e di insufficienza rispettivamente del 45.7% e del 33.7%. I livelli medi circolanti di 25-OH-D sono risultati 22.6 ± 11.0 ng/ml. Gli adolescenti presentavano livelli medi di 25-OH-D inferiori ai bambini e ai giovani adulti (rispettivamente 21.3 ± 10.2 ng/ml, 23.9 ± 11.5 ng/ml, 22.5 ± 11.1 ng/ml, p=0.030). La stagione di esecuzione del prelievo influenzava lo stato vitaminico D, con livelli di 25-OH-D massimi in estate e minimi in primavera (28.8 ± 13.0 ng/ml vs 19.6 ± 8.7 ng/ml, p<0.0001). Mentre nelle altre stagioni non vi era differenza tra i vari gruppi di età, in estate gli adolescenti presentavano livelli medi circolanti di 25-OH-D inferiori rispetto a bambini e giovani adulti (rispettivamente 25.1 ± 11.6 ng/ml, 30.3 ± 12.4 ng/ml, 34.2 ± 16.0 ng/ml, p=0.037). I soggetti di etnia non caucasica presentavano livelli di 25-OH-D inferiori rispetto ai pazienti caucasici (11.4 ± 6.6 ng/ml vs 23.2 ± 10.9, p<0.0001); in particolare solo un paziente tra i 31 non caucasici reclutati presentava uno stato vitaminico D sufficiente. Anche lo stato ponderale influenzava lo stato vitaminico: tra i soggetti normopeso, in
5 sovrappeso o obesi vi era differenza tra i livelli di 25-OH-D (rispettivamente 23.8 ± 11.9 ng/ml, 21.1 ± 8.0 ng/ml, 20.2 ± 7.3 ng/ml, p=0.003) e tra la prevalenza di ipovitaminosi D (76.3%, 82.3%, 91.8%, p=0.002). I soggetti che si erano esposti significativamente al sole < 15 giorni nell’estate precedente la valutazione presentavano una prevalenza di deficienza di ipovitaminosi D superiore rispetto ai soggetti esposti 15-30 giorni o > 30 giorni (91.8%, 79.6%, 80.9%, p=0.001). L’applicazione regolare di filtri solari determinava, nei soggetti esposti al sole > 30 giorni, livelli inferiori di 25-OH-D rispetto ai soggetti che non utilizzavano o facevano uso occasionale dei filtri (20.2 ± 7.5 ng/ml vs 23.6 ± 9.3 ng/ml, p=0.019). Il sesso e la residenza non influenzavano lo stato vitaminico D. Mediante regressione logistica, i fattori di rischio di ipovitaminosi D sono risultati la stagione del prelievo (autunno OR 5.72, inverno OR 15.32, primavera OR 16.57 vs estate), lo stato ponderale (sovrappeso OR 6.51, obesità OR 4.61 vs normopeso), l’esposizione solare (< 15 giorni OR 3.49 vs > 15 giorni), l’utilizzo regolare di filtri solari (OR 2.35 vs no-occasionale).
I livelli di 25-OH-D correlavano inversamente con i valori di PTH (R2=0.12, p<0.0001); inoltre, i livelli medi di PTH differivano significativamente in base allo stato vitaminico D in tutti i gruppi di età, risultando più elevati nei pazienti con deficienza di vitamina D. Nel campione intero 44 soggetti (6.7%) presentavano iperparatiroidismo secondario (PTH > 65 pg/ml). Di questi, 36 (82%) presentavano livelli di 25-OH-D nel range della deficienza, mentre 8 (18%) presentavano una condizione di iperparatiroidismo secondario già nel range dell’insufficienza di vitamina D. Per quanto riguarda l’analisi dei livelli di calcio, fosforo e 1,25(OH)2D in base allo stato vitaminico, ad eccezione dei bambini in cui i livelli di calcio risultavano significativamente superiori nei soggetti con
6 stato vitaminico sufficiente, negli adolescenti e nei giovani adulti non emergevano differenze significative.
Dall’analisi alimentare emergeva che i bambini presentavano apporti medi giornalieri di calcio inferiori rispetto ad adolescenti e giovani adulti (rispettivamente 508.9 ± 177.9, 549.8 ± 206.6, 817.4 ± 463.5 mg/die, p<0.0001). Gli apporti giornalieri medi di vitamina D con la dieta risultavano trascurabili in tutti i gruppi di età .
Conclusioni. I pazienti in età evolutiva (2-21 anni) residenti nell’area pisana non sottoposti a profilassi con vitamina D presentano un’elevata prevalenza di ipovitaminosi D, in particolare durante l’adolescenza. L’ipovitaminosi D può ripercuotersi negativamente sulla salute ossea del bambino e dell’adolescente, in quanto può portare all’instaurarsi di iperparatiroidismo secondario. Dato il riscontro di casi di iperpara-tiroidismo anche nella fascia dell’insufficienza di vitamina D, si consiglia di considerare livelli di 25-OH-D > 30 ng/ml come espressione di uno stato vitaminico D ottimale. Alla latitudine di Pisa, i fattori che maggiormente influenzano lo stato vitaminico D sono le stagioni dell’anno (inverno-primavera), l’etnia non caucasica, la scarsa esposizione solare durante l’estate, l’utilizzo regolare di filtri solari e l’eccesso ponderale. L’apporto dietetico di vitamina D è risultato trascurabile, confermando come l’esposizione alla luce solare rappresenti la forma principale di approvvigionamento di vitamina D. Nei soggetti in cui sono presenti uno o più fattori di rischio di ipovitaminosi D appare opportuno promuovere un’adeguata profilassi con vitamina D.
7 INTRODUZIONE
Fisiologia del sistema endocrino della vitamina D
La vitamina D svolge un ruolo fondamentale nel regolare l’omeostasi fosfo-calcica e in particolare i processi di mineralizzazione ossea (Figura 1). Il termine vitamina D comprende due diverse forme presenti in natura: la vitamina D3 (colecalciferolo), di origine animale, e la vitamina D2 (ergocalciferolo), di origine vegetale. L’uomo è in grado si sintetizzare vitamina D3 a livello cutaneo in seguito all’esposizione alla luce solare e può introdurre con la dieta vitamina D3 e vitamina D2, presenti in quantità significative solo in alcuni cibi (ad esempio salmone, sardina, olio di fegato di merluzzo, etc.). Un’altra fonte dietetica importante di vitamina D è rappresentata dagli alimenti supplementati come latte, cereali e succhi di frutta; comunque, il 90% della vitamina D deriva dall’esposizione solare (1). A livello cutaneo, in seguito ad irraggiamento ultravioletto B (UVB, lunghezza d’onda compresa fra 290 e 315 nm) del 7-deidrocolesterolo (7-DHC) presente negli strati basale e spinoso dell’epidermide, si produce pre-vitamina D3, una molecola instabile che viene trasformata in vitamina D3 tramite un processo di termo-conversione. Una proteina di trasporto, la DBP (vitamin D binding protein), veicola la vitamina D al fegato dove viene idrossilata in posizione 25 dalla 25-idrossilasi a formare la 25-idrossivitamina D (25-OH-D o calcidiolo) che è il maggior metabolita circolante della vitamina D e che rappresenta, quindi, l'indice più accurato per valutare lo stato vitaminico D di un individuo (2). La 25-OH-D giunge quindi al rene dove subisce una seconda idrossilazione da parte
dell’1-alfa-8 idrossilasi formando così la 1,25-diidrossivitamina D [1,25(OH)2D] o calcitriolo, la forma ormonale attiva della vitamina D.
L’1,25(OH)2D si lega al recettore per la vitamina D (VDR) espresso a livello nucleare dalle cellule del piccolo intestino; il recettore attivato forma quindi un complesso con il recettore X dell’acido retinoico (RXR) che va a legarsi agli elementi di risposta alla vitamina D (VDRE, vitamin D-responsive element). Tutto ciò comporta la trascrizione di geni che fanno esprimere canali per il calcio da parte degli enterociti con conseguente aumento dell’assorbimento intestinale del calcio. L’1,25(OH)2D promuove, inoltre, l’assorbimento intestinale di fosforo (2).
Il calcitriolo non agisce soltanto a livello degli enterociti, poiché è in grado di regolare l’omeostasi fosfo-calcica a vari livelli. E’ stato recentemente dimostrato che quando i livelli di calcio assunti con la dieta sono inadeguati, il calcitriolo interagisce con il VDR espresso dagli osteoblasti facendo loro esprimere la citochina RANKL. Questa citochina lega quindi il recettore RANK espresso sulla membrana plasmatica dei preosteoclasti portando questi ultimi a maturazione e favorendo il riassorbimento di calcio e fosforo dall’osso. L’azione del calcitriolo è quindi sinergica a quella del paratormone (PTH), l’ormone ipercalcemizzante prodotto dalle paratiroidi. Il PTH agisce a livello osseo, dove stimola il riassorbimento di calcio da parte degli osteoclasti, e a livello renale dove promuove il riassorbimento tubulare di calcio, l’escrezione di fosfato e la conversione della vitamina D nella sua forma ormonale attiva [1,25(OH)2D] per azione dell’1-alfaidrossilasi (3).
9 Figura 1. Sintesi e metabolismo della vitamina D (4).
10 Azioni della vitamina D
La vitamina D esercita numerose azioni che risultano di fondamentale importanza per la salute dell’organismo, in particolare durante l’età pediatrica. Sin dalla sua scoperta, avvenuta nella prima metà del Novecento, era noto che la vitamina D contribuiva alla regolazione dei processi di mineralizzazione ossea, per cui la profilassi con vitamina D trovava la principale indicazione nella prevenzione del rachitismo carenziale (5, 6). La vitamina D, inoltre, rappresenta uno dei fattori ambientali modificabili più importanti per l’ottimizzazione dei processi di acquisizione della massa ossea (7).
Oltre alle azioni sul metabolismo osseo, negli ultimi anni è stato dimostrato che la vitamina D riveste un ruolo nella regolazione di molti processi fisiologici, raggruppati comunemente sotto il termine di azioni “extra-scheletriche” della vitamina D (Figura 2). Il recettore della vitamina D, infatti, è espresso in maniera pressoché ubiquitaria nei diversi organi e tessuti dell’organismo e contribuisce alla regolazione di oltre 2.000 geni (4, 8). Tra queste “nuove” azioni della vitamina D, la regolazione della risposta immunitaria svolge un ruolo di primo piano, in particolare in età pediatrica. Uno stato vitaminico D ottimale è risultato protettivo nei confronti sia di alcune infezioni batteriche (come la tubercolosi) (9) che virali (bronchiolite, wheezing pre-scolare, influenza) (10-12). Il ruolo della vitamina D nella regolazione dell’immunità è inoltre stato evidenziato da studi di associazione che correlavano la presenza di ipovitaminosi D al rischio di sviluppare patologie autoimmuni come ad esempio il diabete mellito di tipo 1 (13). A tale proposito è stato dimostrato che la profilassi con vitamina D riduceva sensibilmente il rischio di sviluppare diabete nelle epoche successive della vita, e che tale effetto era direttamente proporzionale alla dose di vitamina D somministrata (14).
11 Figura 2. Azioni extrascheletriche della vitamina D (4).
12 Definizione dello stato vitaminico D
Alla luce di queste considerazioni, risulta fondamentale la definizione dello stato vitaminico D ottimale (o sufficiente): la valutazione dello stato vitaminico D è possibile tramite il dosaggio dei livelli sierici circolanti di 25-OH-D, il metabolita epatico della vitamina D.
In età adulta vi è un ragionevole accordo nel considerare come sufficienti livelli di 25-OH-D superiori a 30 ng/ml, e nel definire insufficienza e deficienza di vitamina D la presenza di valori di 25-idrossivitamina D rispettivamente compresi fra 20 e 30 ng/ml o inferiori a 20 ng/ml (15). Al contrario, in età pediatrica tale questione risulta ancora dibattuta e la scelta del cut-off da adottare per definire uno stato vitaminico D sufficiente risulta incerta.
Per definire il cut-off di normalità, sono stati presi in considerazione diversi parametri come ad esempio la relazione tra livelli di 25-OH-D e PTH. Secondo un recente studio condotto su una popolazione adulta i livelli di PTH iniziano ad aumentare per valori circolanti di 25-OH-D inferiori a 30 ng/ml (16-18); secondo altri studi però tale relazione è variabile, in quanto influenzata dal sesso e dall’età (19, 20). Un altro studio recente, sempre condotto in adulti, ha analizzato in sede autoptica la presenza di osteomalacia in circa 700 pazienti in relazione allo stato vitaminico D. Dall’analisi è emerso che circa il 9% dei soggetti presentava osteomalacia in presenza di uno stato vitaminico D insufficiente (20-30 ng/ml). Pertanto, gli autori concludono definendo desiderabili livelli di 25-OH-D superiori a 30 ng/ml (21). La relazione tra 25-OH-D e PTH è stata valutata anche in età pediatrica. Gli autori di un recente studio condotto in 553 pazienti (età 10.1 ± 5.9 anni), hanno evidenziato come i livelli di PTH iniziano ad elevarsi per valori di 25-OH-D inferiori a 30 ng/ml e concludono
13 proponendo 30 ng/ml come cut-off per uno stato vitaminico D sufficiente anche in età pediatrica (22).
Le ultime raccomandazioni emanate dall’Accademia Americana di Pediatria (AAP) risalgono al 2008. Allora l’AAP consigliava di considerare come cut-off per la deficienza di vitamina D nel bambino e nell’adolescente livelli di 25-OH-D pari a 20 ng/ml (6).
Nel 2012 l’Institute of Medicine (IOM) ha emanato i nuovi fabbisogni giornalieri raccomandati di vitamina D; secondo l’IOM non vi sono attualmente dati per raccomandare livelli circolanti di 25-OH-D superiori a 30 ng/ml, per cui tale Istituzione consiglia di mantenere il cut off di 20 ng/ml come soglia per la deficienza di vitamina D, sia in età pediatrica che in età adulta (23). Tale posizione ha scatenato non poche polemiche, poiché secondo diversi autori la revisione dell’IOM non teneva conto di dati di recente pubblicazione (24-35). In risposta all’IOM, sempre nel 2012 sono state emanate le nuove linee guida dell’Endocrine Society inerenti la gestione dei pazienti a rischio di deficienza di vitamina D, secondo cui è opportuno considerare sufficienti, insufficienti e deficienti livelli di 25-OH-D rispettivamente superiori a 30 ng/ml, compresi fra 20 e 30 ng/ml o inferiori a 20 ng/ml. Con il termine ipovitaminosi si definisce, quindi, la presenza di livelli di 25-OH-D inferiori a 30 ng/ml (15, 29).
La corretta valutazione dello stato vitaminico D in età pediatrica risulta fondamentale per conoscere l’effettiva prevalenza di deficienza ed insufficienza di vitamina D. Infatti, è stato dimostrato che anche una condizione di insufficienza di vitamina D può comportare delle conseguenze importanti sulla salute del bambino (aumentato rischio di infezioni respiratorie, di asma, di allergia, di patologie autoimmuni etc.) (36, 37). Il pronto riconoscimento di uno stato vitaminico D non ottimale consente di correggere precocemente i fattori di rischio che possono aver
14 determinato tale condizione, ricorrendo se necessario alla supple-mentazione farmacologica.
Epidemiologia della deficienza/insufficienza di vitamina D
L’ipovitaminosi D è una condizione estremamente diffusa nel mondo, sia nei paesi sviluppati che nei paesi in via di sviluppo. In letteratura sono riportati numerosi studi, anche con ampie casistiche (in particolare gli studi NHANES condotti nell’ultimo decennio in USA). Un’analisi comparativa di questi studi non è semplice, dal momento che molte sono le variabili confondenti (es. diversità dei cut-off per la definizione dello stato vitaminico, numerosità del campione reclutato, periodo dell’anno in cui viene valutato lo stato vitaminico D, latitudine di residenza della popolazione studiata, prevalenza di obesità della popolazione studiata, variabile ricorso alla supplementazione con vitamina D, arruolamento di gruppi multi-etnici, metodica di laboratorio utilizzata per il dosaggio dei livelli circolanti di 25-OH-D, etc.). Nella tabella 1 sono riportati alcuni tra i principali studi che hanno analizzato lo stato vitaminico D in bambini e adolescenti non affetti da patologie note per interferire con il metabolismo fosfo-calcico (38-56). A fronte dei numerosi dati disponibili per gli USA, un numero relativamente inferiore di studi sono stati condotti per analizzare la prevalenza di ipovitaminosi D in Europa, in particolare in Italia. Lippi e colleghi (52) hanno valutato la prevalenza di deficienza di vitamina D nella popolazione pediatrica veneta (Verona), reclutando 192 tra neonati, bambini e adolescenti di età compresa tra 1 settimana e 18 anni. Dallo studio è emerso che il 6,2% del campione analizzato presentava livelli di 25-OH-D < 11 ng/ml (mediana della distribuzione dei livelli di 25-OH-D 48.4 ng/ml).
15 Marrone e colleghi (53) hanno reclutato 93 tra bambini e adolescenti, di età compresa tra 2 mesi e 18 anni, residenti nel Nord-Est della penisola (al di sopra del 46°grado di latitudine). Lo studio evidenziava che il 54.8% del campione presentava deficienza di vitamina D (25-OH-D < 20 ng/ml). Dalla valutazione dei fattori di rischio emergeva che i soggetti non caucasici e gli obesi presentavano un rischio maggiore di deficienza di vitamina D, così come i soggetti valutati durante il periodo compreso tra Novembre e Maggio. Recentemente è stata pubblicata una casistica italiana più ampia (54) comprendente 270 adolescenti di età compresa tra 12 e 21 anni, residenti a Parma (44°N). Questo studio rileva una percentuale di ipovitaminosi D inferiore rispetto agli altri studi italiani (55.6%), ma non riporta se i soggetti arruolati assumevano supplementazione con vitamina D. Infine gli studi di Mazzoleni (55) e Chinellato (56), seppur condotti su piccole casistiche, riportano un’elevata prevalenza di ipovitaminosi D (rispettivamente 68% e 88.2%) (Tabella 1).
16 Tabella 1. Studi che hanno analizzato la prevalenza di deficienza/insufficienza di vitamina D in diversi paesi.
Studio
Autore (Voce bibl.) Anno Paese Età, anni Latitudine n.
Deficienti, % (< 20 ng/ml) Insufficienti, % (20-30 ng/ml) Sufficienti, % (≥ 30 ng/ml)
Maguire JL et al. (38) 2013 Canada 1 - 5 43°N 1898 6 29 65
Mansbach J et al. (39) 2009 USA 1 - 11 NHANES 01-06 3951 18 51 31
Kumar J et al. (40) 2009 USA 1 - 21 NHANES 01-04 6275 9^ 61^ 30
Gordon CM et al. (41) 2004 USA 11 - 18 42°N 307 42.0 - -
Saintonge S et al. (42) 2009 USA 12 - 19 NHANES III 2955 14 - -
Dong Y et al. (43) 2010 USA 14 - 18 33°N 559 28.8 27.6 43.6
Weng FL et al. (44) 2007 USA 6 - 21 40°N 382 26 29 45
Santos BR et al. (45) 2012 Brasile 7 - 18 25°S 234 36.3 54.3 9.4
Absoud M et al. (46) 2011 Gran Bretagna 4 - 18 53-59°N 1102 35 - -
Hill TR et al. (47) 2008 Irlanda 12 - 15 54-55°N 1015 36 42° 22°
17
Studio
Autore (Voce bibl.) Anno Paese Età, anni Latitudine n.
Deficienti, % (< 20 ng/ml) Insufficienti, % (20-30 ng/ml) Sufficienti, % (≥ 30 ng/ml)
Akman AO et al. (48) 2011 Turchia 1 - 16 39°N 849 8.0 25.5 66.5
Zhu Z et al. (49) 2012 Cina
2 - 5 6 - 11 12 - 16 30°N 2269 1440 183 21.9 40.4 46.4 46.7 47.9 43.2 31.4 11.7 10.4
Nam GE et al. (50) 2012 Corea 12 - 18 37°N 1504 75.3 - -
Kim SH et al. (51) 2012 Corea 10 - 18 37°N 2062 54.7 - -
Lippi G et al. (52) 2007 Italia 0 - 18 45°N (Verona) 192 6.2* - -
Marrone G et al. (53) 2012 Italia 2 mo - 18 aa 46°N (Udine) 93 54.8 - -
Lippi G et al. (54) 2012 Italia 12 - 21 44°N (Parma) 270 19.3 36.3 44.4
Mazzoleni S et al. (55) 2012 Italia 1.1-15.3 45°N (Padova) 58 50 27 23
Chinellato I et al. (56) 2011 Italia 9-12 45°N (Verona) 59 42.4 45.8 11.8
18 Fattori di rischio di ipovitaminosi D
Un’attenta analisi dei fattori di rischio di sviluppare ipovitaminosi D è fondamentale per identificare i soggetti che più frequentemente possono presentare uno stato vitaminico D non ottimale.
Tra i più importanti ricordiamo: • Scarsa esposizione solare
• Elevata pigmentazione melanica della cute (legata all’etnia) • Allattamento al seno (esclusivo o misto) prolungato
• Deficienza materna di vitamina D (durante la gravidanza) • Patologie croniche
• Trattamenti farmacologici • Adozione/Immigrazione • Obesità
• Mancata profilassi con vitamina D
Vitamina D ed esposizione solare
La radiazione solare UVB è fondamentale per la sintesi di vitamina D. L’esposizione cutanea agli UVB viene misurata in dosi minime eritematose (MED): 1 MED corrisponde alla quantità di UVB necessaria a causare un minimo eritema cutaneo. Negli adulti l’esposizione dell’intera superficie corporea a 1 MED permette il rilascio in circolo di 10.000-20.000 UI di vitamina D nelle 24 ore, mentre l’esposizione del 40% del corpo ad un quarto di MED può generare 1.000 UI/die (57). I bambini necessitano, rispetto agli adulti, di una minore esposizione alla luce solare per produrre sufficienti quantità di vitamina D, sia per la loro maggior superficie corporea in rapporto al volume che per la loro maggior capacità di produrre vitamina D (58, 59). Nel 1985 Specker ha dimostrato che un lattante può ottenere valori di 25-OH-D maggiori di 11 ng/ml (in Cincinnati, Ohio)
19 esponendo al sole durante il periodo estivo il volto e le mani 2 ore alla settimana, oppure sono sufficienti 30 minuti di esposizione se il bambino indossa soltanto il pannolino (60). Comunque, la durata dell’esposizione solare capace di mantenere i valori di 25-OH-D > 30 ng/ml in età evolutiva, il valore proposto attualmente come indice di uno stato di sufficienza di vitamina D, deve ancora essere determinata, in particolare a seconda del momento della giornata, della stagione e del colorito della pelle (61).
L’efficacia della radiazione solare è influenzata infatti da molti parametri: pigmentazione cutanea, massa corporea, latitudine (62) (Figura 3), stagione, inquinamento atmosferico, percentuale di cute esposta, tipo di vestiario ed utilizzo di filtri solari. Nel Medio Oriente e nei paesi arabi, nonostante una situazione climatica con elevata irradiazione solare, la deficienza di vitamina D può essere frequente soprattutto nelle donne a causa di motivi culturali e religiosi che vietano di stare all’aperto o di esporre al sole gran parte del proprio corpo (63).
Alla latitudine di Pisa (43°N), la sintesi cutanea di vitamina D avviene soltanto in alcuni mesi dell’anno in rapporto alla quantità di raggi UVB che raggiungono la superficie terrestre. In autunno inoltrato, nei mesi invernali e all’inizio della primavera, il bambino, anche se esposto al sole, non è in grado di produrre vitamina D (Figura 4) (64). Durante i mesi invernali, quindi, l'esposizione ai raggi solari è inefficace nel produrre un’adeguata sintesi di pre-vitamina D3: in questo periodo dell’anno un adeguato stato vitaminico D può essere garantito solo dalle riserve endogene di vitamina D accumulate durante il periodo estivo o da una supplementazione esogena farmacologica. D’altra parte, una prolungata esposizione alla luce solare nei mesi estivi, oltre a essere potenzialmente dannosa, non può incrementare in maniera proporzionale la produzione di vitamina D poiché la pre-vitamina D3, raggiunto un livello soglia, viene degradata in prodotti inerti (lumisterolo e tachisterolo) (Figura 1) (4).
20 Figura 3. Sintesi cutanea di vitamina D in seguito all’esposizione solare in base alla latitudine (62).
23.5 N
23.5 S 66.5 N
21 Figura 4. Conversione in vitro della pre-vitamina D3 a partire dal 7-DHC durante i diversi mesi dell’anno alla latitudine di Pisa (43°N) (64).
P
re
-v
it
.
D
3,
p
h
o
to
s
y
n
th
e
s
is
%
22 L’esposizione ai raggi UVB durante l’infanzia è stata messa in relazione con l’insorgenza, negli anni successivi, di tumori cutanei; l’AAP ha raccomandato che i lattanti sotto i 6 mesi di vita non vengano esposti direttamente alla luce solare e ha suggerito l’uso di abiti protettivi e creme solari per i bambini più grandi (65, 66). Anche altri autori sconsigliano l’esposizione alla luce solare senza protezioni, in quanto considerano la supplementazione degli alimenti con vitamina D come il metodo più sicuro per raggiungere uno stato vitaminico D ottimale (67). In particolare, l'esposizione prolungata agli UVB è stata associata al rischio di sviluppare cheratosi attinica e carcinoma cutaneo a cellule squamose, mentre altri tumori cutanei, come il melanoma e il carcinoma cutaneo a cellule basali, sono da mettere maggiormente in relazione con l’esposizione a un tipo diverso di raggi ultravioletti contenuti nella luce solare, gli UVA (61, 68). In risposta a quanti sconsigliano di esporre i bambini alla luce solare, Holick (4) fa notare che evitare l’esposizione diretta alla luce solare aumenta pericolosamente il rischio di deficienza di vitamina D e sottolinea come sia sufficiente esporre per 5-30 minuti le braccia e le gambe (in base a tutti i parametri che influenzano l’efficacia della radiazione solare, precedentemente ricordati) due volte alla settimana nell’orario compreso fra le ore 10 e le ore 15, in primavera, estate e autunno, periodo in cui maggiormente gli UVB raggiungono la superficie terrestre. Ovviamente i bambini dalla carnagione scura necessitano di tempi di esposizione alla luce solare maggiori. Per tempi di esposizione maggiori l’uso di filtri con un fattore di protezione solare (sun protector factor, SPF) di 15 o superiore è raccomandato per prevenire gli effetti dannosi dell’esposizione cronica ed eccessiva alla luce solare. I filtri solari riducono drammaticamente la produzione di vitamina D: un SPF di 8 la riduce del 95%, un SPF di 15 la riduce più del 98% (4, 57, 70).
23 Più del 90% delle richieste di vitamina D derivano dalla casuale esposizione alla luce solare, per cui appare opportuno rivalutare gli effetti benefici del sole. Sicuramente nel bambino l’esposizione solare deve essere promossa in maniera ragionata (“sensible sun exposure”): se da una parte appare eccessivo scoraggiare completamente l’esposizione al sole, può essere ragionevole esporre il bambino per un periodo di tempo limitato alla luce solare (10-15 minuti) la mattina presto o nel tardo pomeriggio (quando l’intensità dei raggi UV è minore) e negli altri momenti applicare i filtri solari per ridurre gli effetti nocivi della radiazione solare (1, 4).
Contenuto di vitamina D nel latte umano, nelle formule e negli alimenti Il latte umano contiene scarse quantità di vitamina D nella frazione liposolubile (<50 UI/l) (70, 71) mentre le concentrazioni di vitamina D inizialmente riscontrate nella frazione idrosolubile (72, 73) erano il risultato di un grossolano errore di laboratorio (74). Questa erronea convinzione ha determinato una scarsa diffusione della supplementazione con vitamina D negli allattati al seno negli anni ’70 e ’80, con la conseguente evidenza di numerosi casi di rachitismo in quegli anni (75). Nel lattante alimentato con allattamento formulato l’apporto di vitamina D dipende dal contenuto di vitamina D delle formule (compreso tra 400 e 560 UI/l nelle formule di partenza, tra 400 e 600 UI/l nelle formule di proseguimento e tra 440 e 840 UI/l nei latti di crescita) e quindi dalla quantità di formula assunta dal lattante. Pertanto, l'apporto di 400 UI/die consigliato nel primo anno di vita può essere assicurato solo quando il lattante ha raggiunto un peso intorno ai 5 - 6 Kg . Per quanto riguarda i latti di crescita, la quantità giornaliera di latte che il bambino dovrebbe assumere per ricevere l'apporto consigliato di vitamina D risulta piuttosto elevata per la maggioranza delle formule e, quindi, difficilmente somministrabile (76).
24 L’insufficiente apporto di vitamina D con il latte, sia materno che mediante formula, espone il lattante al rischio di ipovitaminosi D, che è tanto più precoce quanto maggiore è la riduzione delle scorte di vitamina D alla nascita. A maggior rischio di ipovitaminosi D sono i nati da madri con scarse riserve di vitamina D (77).
Gli alimenti naturali contengono scarse quantità di vitamina D, ad eccezione dei pesci grassi (aringa, salmone, scombro, halibut, sarda, pesce azzurro, merluzzo) che ne contengono maggiori quantità (3, 4, 61, 78) (Tabella 4). Gli alimenti naturali non sono quindi una fonte adeguata di vitamina D per l’uomo tranne che in alcune popolazioni che vivono a elevate latitudini (79-81) in cui il pesce, e l’olio e le uova di pesce, rappresentano importanti fonti di sostentamento.
Alcuni paesi come gli Stati Uniti, il Canada e il Regno Unito, hanno adottato, ormai da molti anni, la fortificazione di alcuni alimenti con vitamina D (latte, margarina, yogurt, cereali e succhi/bevande a base di frutta). La fortificazione degli alimenti non sembra comunque prevenire l’ipovitaminosi D nelle popolazioni maggiormente a rischio durante il periodo invernale (18, 82-85).
In Italia, solo alcuni latti o yogurt del commercio sono supplementati con vitamina D e/o calcio. Comunque, l’apporto di vitamina D nel latte fortificato può risultare insufficiente rispetto ai fabbisogni raccomandati e non tutte le fasce della popolazione assumono regolarmente questi alimenti. Queste evidenze indicano che il latte e gli alimenti in generale, anche se fortificati con vitamina D (almeno alle dosi attualmente utilizzate o consentite) non rappresentano una modalità ottimale per la prevenzione dell’ipovitaminosi D nel bambino e nell’adolescente.
25 Malattie croniche - terapie croniche
L’ipovitaminosi D può associarsi a diverse malattie croniche attraverso vari meccanismi: danno degli organi deputati ai processi di attivazione della vitamina D, in particolare fegato e rene, o dell’organo deputato al suo assorbimento, cioè l’intestino prossimale (duodeno e digiuno), insufficiente esposizione solare per frequenti ricoveri o patologie curabili a domicilio, ridotta vita di relazione, ridotte scorte di vitamina D per diminuzione della quantità di tessuto adiposo. All’ipovitaminosi D può associarsi un deficit di apporto di calcio per scarsa assunzione di latte e derivati, ridotto assorbimento intestinale di calcio per effetto di alcuni farmaci (corticosteroidi) o malassorbimento intestinale (4, 61).
Anche il trattamento cronico con alcuni farmaci, come il fenobarbital, la dintoina, la rifampicina, l'isoniazide, i corticosteroidi e la terapia antiretrovirale per il trattamento dell'AIDS può determinare un aumentato catabolismo dei metaboliti della vitamina D con una riduzione progressiva dello stato vitaminico D, alla quale può associarsi un ridotto accumulo di massa ossea con osteopenia (4, 86-92). Il trattamento prolungato con corticosteroidi, oltre a ridurre il processo di formazione ossea mediante una stimolazione dell'osteoclastogenesi ed un’inibizione dell'osteo-blastogenesi, determina una riduzione dell'assorbimento intestinale di calcio e fosforo ed un aumento della calciuria (4, 93, 94)
Bambini adottati - immigrati
I bambini adottati, soprattutto se provenienti dall'Est europeo, possono presentare un ridotto stato vitaminico D per una scarsa esposizione solare causata dalla prolungata istituzionalizzazione e per la mancata somministrazione di vitamina D (95-99).
I bambini immigrati rappresentano un’ulteriore categoria di individui a rischio di ipovitaminosi D e rachitismo. I nati da genitori di origine
nord-26 africana o provenienti dal Medio-Oriente per peculiari abitudini culturali (allattamento al seno esclusivo e prolungato, scarsa esposizione solare, eccessiva copertura con indumenti) e per motivazioni religiose che limitano l'esposizione solare della madre durante la gravidanza (uso del velo) sono particolarmente a rischio di ipovitaminosi D (100-104).
Obesità
L’obesità è una condizione frequentemente associata alla deficienza di vitamina D. La vitamina D è liposolubile, pertanto è ipotizzabile un suo sequestro da parte del tessuto adiposo con riduzione dei livelli circolanti. Infatti, è stata rilevata una correlazione negativa tra i livelli di 25-OH-D e i valori dell'indice di massa corporea (BMI) e massa grassa (4, 105, 106). L’obesità può associarsi a ipovitaminosi D anche per altri motivi. I bambini obesi generalmente praticano poca attività all’aperto e pertanto di espongono scarsamente alla luce solare; infine, nei paesi dove viene praticata la supplementazione degli alimenti con vitamina D, i bambini obesi generalmente consumano bevande dolci al posto del latte e/o non fanno correttamente colazione (fenomeno del breakfast skipping), non consumando cereali o altri prodotti supplementati (fenomeno importante soprattutto in USA) (107).
Uno studio condotto su un piccolo gruppo di soggetti obesi Afro-americani ha dimostrato che la supplementazione con 400 UI/die di vitamina D per un mese non determinava un aumento delle concentrazioni di 25-OH-D ≥ 30 ng/ml, suggerendo che dosi maggiori (almeno 1.000 UI/die) e tempi di somministrazione più lunghi (non definiti) sarebbero necessari per ottenere tali valori (108). Diversi studi recenti hanno dimostrato come lo stato vitaminico sia inversamente correlato con l’insulino-resistenza. Gli obesi presentano, infatti, una maggior frequenza di ipovitaminosi D (109) e la deficienza di vitamina D si associa a un incremento
dell’insulino-27 resistenza, indipendentemente dall’età e dal BMI, con un conseguente aumento del rischio di sviluppare diabete mellito di tipo 2 e sindrome metabolica (110-116).
La profilassi con vitamina D
Il rachitismo rappresenta la conseguenza estrema della deficienza di vitamina D e colpisce prevalentemente bambini a rischio come gli adottati e gli immigrati (5). Casi di rachitismo carenziale sono ancora segnalati sia nei paesi in via di sviluppo che nei paesi industrializzati. D’altra parte, numerosi studi hanno dimostrato che la prevalenza attuale della deficienza di vitamina D è elevata in tutto il mondo potendosi, infatti, instaurare in maniera subdola e non essere clinicamente evidente (117). La presenza, variamente combinata dei fattori di rischio di ipovitaminosi D precedentemente descritti, soprattutto in assenza di una corretta profilassi con vitamina D, rappresenta il principale motivo dell’elevata prevalenza della deficienza di vitamina D attualmente registrata.
Inoltre, anche se le nuove azioni extrascheletriche ascritte alla vitamina D necessitano sicuramente di una maggior caratterizzazione, dal momento che le evidenze finora disponibili si basano principalmente su studi di associazione (118, 119), tali risultati sono comunque estremamente interessanti perché suggeriscono di considerare la deficienza di vitamina D come un fattore di rischio modificabile per diverse condizioni patologiche, frequenti in età pediatrica.
Pertanto, compito del pediatra è promuovere e supervisionare l’effettiva esecuzione della profilassi con vitamina D durante i primi anni di vita; il pediatra deve inoltre identificare precocemente le condizioni associate a deficienza di vitamina D al fine di mettere in atto prontamente adeguate strategie preventive.
28 A tale proposito è da osservare che, ad oggi, scarsi sono gli studi che hanno analizzato l’atteggiamento dei pediatri riguardo alla profilassi con vitamina D (120-124). In un recente studio americano pubblicato su Pediatrics (120) sono state intervistate le famiglie di circa 2.000 bambini nel primo anno di vita al fine di valutare la percentuale dei soggetti che ricevevano profilassi e che soddisfacevano i fabbisogni giornalieri di vitamina D secondo le raccomandazioni AAP del 2003 (200 UI/die) e del 2008 (400 UI/die). Lo studio, infatti, è stato condotto negli anni 2005-2007, quando ancora erano in vigore le raccomandazioni del 2003. Dall’analisi emergeva che solo il 4-7% dei bambini riceveva profilassi con vitamina D (valutata come almeno 3 somministrazioni giornaliere a settimana nelle ultime due settimane), con percentuali lievemente superiori nei bambini allattati al seno (5-12%). Quanto ai fabbisogni, il 44% dei bambini di 2 mesi soddisfaceva le raccomandazioni del 2003, mentre solo il 16% soddisfaceva anche quelle del 2008; anche nei bambini più grandi i dati riportavano un andamento simile. Dati maggiormente incoraggianti derivano da uno studio condotto in Canada nel 2008 (121) in cui sono state intervistate 343 madri. Dall’analisi è emerso che, a circa 10 mesi di vita, i bambini allattati esclusivamente al seno, gli alimentati con allattamento misto e i bambini allattati con formula soddisfacevano gli apporti giornalieri di vitamina D raccomandati in Canada (400 UI/die) rispettivamente nel 73%, 50% e 30% circa dei casi. Un solo studio condotto in Connecticut (USA) nel 2007 riporta i risultati di un questionario rivolto direttamente ai pediatri; da tale analisi è emerso che, su 293 pediatri intervistati, l’88.6% consigliava la profilassi con vitamina D dai 6 ai 12 mesi di vita (122).
Recentemente la Clinica Pediatrica dell’Università di Pisa ha collaborato con la Federazione Italiana Medici Pediatri per analizzare, mediante questionario, le attitudini dei pediatri di libera scelta italiani in merito alla profilassi con vitamina D durante l’età evolutiva. Dall’analisi dei 422
29 questionari ottenuti, è emerso che i pediatri italiani sono sensibilizzati riguardo all’importanza della profilassi con vitamina D, che promuovono in maniera efficace ed appropriata alle più recenti raccomandazioni internazionali (125).
Indicazioni pratiche alla profilassi con vitamina D in età pediatrica • L’AAP consiglia la profilassi con vitamina D in ogni bambino che non
assuma almeno 1 litro al giorno di latte formulato supplementato con 400 UI/l di vitamina D, a partire dai primi giorni di vita (6).
• L’AAP non pone un limite preciso di durata della profilassi (6). Appare ragionevole somministrare la profilassi con vitamina D alle dosi consigliate dall’IOM nel 2011 (400 UI/die nel primo anno indipendentemente dall’allattamento, quindi 600 UI/die successi-vamente) (23) continuativamente almeno fino al secondo anno di vita, periodo in cui i processi di accrescimento sono massimamente rappresentati. Nelle epoche successive di vita, la profilassi con vitamina D deve essere individualizzata sulla base dell’esposizione solare del bambino e dell’adolescente o sull’eventuale presenta di condizioni a rischio di deficienza di vitamina D.
• Nei nati pretermine l’European Society for Pediatric Gastroenterology Hepatology And Nutrition (ESPGHAN) nel 2010 ha consigliato una profilassi con vitamina D a dosi superiori (800-1.000 UI/die), da somministrare solo nei primi mesi di vita (126), fino a un’età post-concezionale pari a quella a termine (esempio: in un nato pretermine di 34 settimane per 6 settimane di vita) (127).
• Secondo le raccomandazioni emanate dall’Endocrine Society nel 2011, nei pazienti a rischio di deficienza di vitamina D la profilassi può essere
30 somministrata a dosi maggiori (400-1.000 UI/die nel primo anno di vita, 600-1.000 UI/die dal secondo anno di vita in poi) (15).
• Una particolare attenzione deve essere rivolta al periodo adolescenziale, in cui è necessario garantire uno stato vitaminico D sufficiente al fine di ottimizzare i processi di acquisizione della massa ossea (125).
31 SCOPI DELLO STUDIO
Valutazione dello stato vitaminico D e del metabolismo fosfo-calcico in un gruppo di bambini, adolescenti e giovani adulti residenti nell’area pisana.
Valutazione della prevalenza di deficienza/insufficienza di vitamina D in età evolutiva.
Analisi dei principali fattori di rischio di sviluppare ipovitaminosi D in età evolutiva.
32 PAZIENTI E METODI
Pazienti
Nel presente studio sono stati esaminati 652 pazienti, reclutati nel periodo compreso tra Ottobre 2010 e Dicembre 2012 presso la Sezione di Endocrinologia Pediatrica e il Reparto di Degenza della Pediatria di Pisa.
I pazienti analizzati sono stati suddivisi nelle seguenti classi di età: 1) Bambini (n = 283): fascia di età compresa tra 2.0-10.9 anni 2) Adolescenti (n = 248): fascia di età compresa tra 11.0-17.9 anni 3) Giovani adulti (n = 121): fascia di età compresa tra 18.0-21.0 anni Le caratteristiche auxologiche dei pazienti reclutati nello studio sono riassunte nelle tabelle 2 e 3.
I pazienti non presentavano segni clinici di rachitismo carenziale né patologie scheletriche associate a deficienza di vitamina D né patologie epatiche e/o renali che potevano alterare le diverse tappe di attivazione della vitamina D (Tabella 4).
Al momento della valutazione clinico-laboratoristica nessun paziente aveva ricevuto supplementazione con vitamina D nei 12 mesi precedenti.
33 Tabella 2. Caratteristiche auxologiche dei pazienti arruolati nello studio suddivisi per sesso ed età.
n media ± DS p Età, anni Tutti Maschi Femmine Bambini Adolescenti Giovani adulti 652 324 328 283 248 121 12.4 ± 5.6 12.0 ± 5.6 12.8 ± 5.6 7.4 ± 2.7 13.8 ± 1.9 19.9 ± 0.9 p=0.045 p<0.0001 Statura, SDS Tutti Maschi Femmine Bambini Adolescenti Giovani adulti 491 242 249 177 195 119 -0.4 ± 1.4 -0.5 ± 1.3 -0.3 ± 1.5 -0.2 ± 1.7 -0.6 ± 1.2 -0.3 ± 1.2 p=0.164 p=0.050 Peso, SDS Tutti Maschi Femmine Bambini Adolescenti Giovani adulti 631 315 316 270 242 119 0.4 ± 1.7 0.4 ± 1.6 0.4 ± 1.7 0.5 ± 1.8 0.5 ± 1.8 0.0 ± 1.4 p=0.696 p=0.025
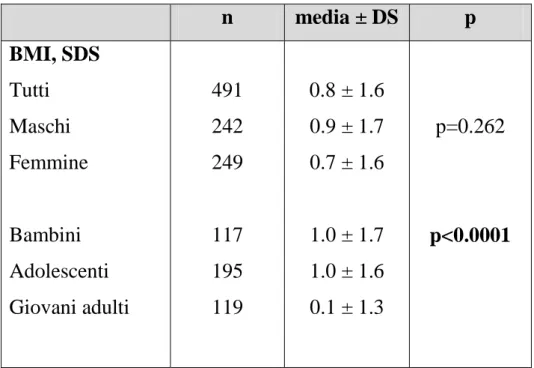
34 n media ± DS p BMI, SDS Tutti Maschi Femmine Bambini Adolescenti Giovani adulti 491 242 249 117 195 119 0.8 ± 1.6 0.9 ± 1.7 0.7 ± 1.6 1.0 ± 1.7 1.0 ± 1.6 0.1 ± 1.3 p=0.262 p<0.0001
Tabella 3. Stato ponderale dei pazienti arruolati nello studio suddivisi per sesso ed età. Stato ponderale Normopeso (n/tot) (%) Sovrappeso (n/tot) (%) Obesi (n/tot) (%) p Tutti Maschi Femmine Bambini Adolescenti Giov. adulti 288/491 (58.6) 141/242 (58.3) 147/249 (59.0) 98/177 (55.4) 106/195 (54.4) 84/119 (70.6) 94/491 (19.2) 44/242 (18.2) 50/249 (20.1) 30/177 (17.0) 41/195 (21.0) 23/119 (19.3) 109/491 (22.2) 57/242 (23.5) 52/249 (20.9) 49/177 (27.6) 48/195 (24.6) 12/119 (10.1) p=0.727 p=0.004
35 Tabella 4. Condizioni patologiche associate ad ipovitaminosi D.
____________________________________________________
Aumentato catabolismo
Anticonvulsivanti (fenobarbital, fenitoina), glucocorticoidi, terapie antiretrovirali e farmaci anti-rigetto.
Ridotta sintesi di 25-OH-D
Insufficienza epatica
Aumentata perdita urinaria di 25-OH-D
Sindrome nefrosica
Ridotta sintesi di 1,25(OH)2D
Insufficienza renale cronica (stadi II-V)
Rachitismi genetici
Rachitismo vitamina D dipendente tipo 1
Rachitismo vitamina D dipendente tipo 2
Rachitismi ipofosfatemici
Patologie acquisite
Osteomalacia indotta da patologia neoplastica
Iperparatiroidismo primario
Malattie granulomatose
36 Disegno dello studio
Il protocollo di studio utilizzato consta di due fasi.
1) L’esecuzione di un prelievo venoso per il dosaggio di 25-OH-D, 11,25(OH)2D, PTH, calcio e fosforo. I prelievi sono stati eseguiti nell’arco di tempo compreso tra i mesi di Ottobre 2010 e Dicembre 2012.
Lo stato vitaminico D è stato valutato in base ai livelli circolanti di 25-OH-D in relazione ai cut off di riferimento proposti dall’Endocrine Society (15) (deficienza per valori di 25-OH-D < 20 ng/ml, insufficienza per valori di 25-OH-D compresi tra 20 e 30 ng/ml, ipovitaminosi per valori di 25-OH-D inferiori a 30 ng/ml, sufficienza per 25-OH-D ≥ 30 ng/ml). Nei pazienti affetti da patologia infettiva reclutati presso il Reparto di Degenza della Pediatria Universitaria, i livelli di 1,25(OH)2D non sono stati analizzati in quanto possibilmente influenzati dal processo infettivo.
2) La compilazione di un questionario per la valutazione dei diversi fattori di rischio di sviluppare ipovitaminosi D (questionari completi 342/652, 52.4%). Il questionario era composto di una prima parte, la scheda anagrafica, in cui sono stati raccolti i dati generali dei pazienti che hanno aderito allo studio, compresa l’area di residenza (urbana/rurale).
Sono state quindi indagate alcune abitudini comportamentali che possono influenzare la sintesi di vitamina D, come l’esposizione solare e l’eventuale utilizzo di filtri solari. In particolare, è stata valutata la frequenza di esposizione al sole (regioni esposte: almeno volto, arti superiori ed inferiori; modalità dell’esposizione: almeno 15 minuti/die senza applicazione di filtri solari) durante i mesi estivi precedenti la nostra valutazione (giugno - settembre). Il dato è stato espresso come numero di giorni di esposizione solare significativa durante il periodo di tempo
37 esaminato (mesi estivi). Esposizioni solari giornaliere di durata inferiore a 15 minuti sono state trascurate.
Quanto ai filtri solari, l’applicazione dei medesimi è stata definita:
Regolare: applicazione costante di filtri con fattore di protezione solare (sun protection factor, SPF) > 15, almeno 1 ora pre-esposizione e riapplicati successivamente in caso di esposizioni solari prolungate.
Occasionale: applicazione non costante di filtri solari con SPF > 15 pre-esposizione oppure applicazione post-esposizione solare di filtri con SPF > 15.
Non applicati: esposizione di bambini alla luce solare senza nessuna applicazione di filtri solari.
Si segnala che dal questionario è emerso che tutti i filtri applicati presentavano un SPF di almeno 15.
I dati sulle abitudini alimentari, ottenuti attraverso il questionario sono stati elaborati con il programma Winfood, un software specifico per l’analisi alimentare. La necessità di utilizzare questo programma è nata in seguito al riscontro della mancanza in letteratura di riferimenti precisi per le qualità bromatologiche dei diversi alimenti proposti nell’indagine. Da ciò è emersa l’impossibilità di stimare dei valori precisi di intake di calcio e vitamina D per i soggetti intervistati, necessari per poter verificare l’influenza dietetica sullo stato vitaminico D e per avere una stima precisa delle quantità di calcio e vitamina D provenienti dalla dieta. Winfood ha consentito la creazione di modelli di dieta giornaliera per ogni soggetto intervistato così da risalire alle quantità medie di calcio e vitamina D consumate quotidianamente da ogni paziente (Figura 5).
38 Figura 5. Esempi di interfacce grafiche del software Winfood.
39 Tabella 5. Alimenti scelti per l’indagine alimentare.
ALIMENTO
Latte intero, parzialmente scremato, scremato, di soia, cioccolata
Latte con cereali Yogurt (alla frutta)
Yogurt bianco Gelato Mozzarella Formaggi a pasta dura
Pasta con formaggio Formaggio fresco
Verdure a foglia verde (spinaci, cavolo verde) Succo d’arancia
Pane bianco, integrale Biscotti Spaghetti al pomodoro Uova Crostacei Salmone Sardine Mandorle
40 Consenso informato
In tutti i pazienti è stato acquisito il consenso informato scritto (nei pazienti minorenni il consenso è stato rilasciato da parte dei genitori). Lo studio è stato condotto in conformità alla Dichiarazione di Helsinki II.
Metodi
Parametri auxologici
Statura e peso sono stati misurati rispettivamente con statimetro fissato al muro e con un’analisi di impedenza bioelettrica (BIA), utilizzando una bilancia Tanita BC-420 MA. La statura è stata espressa sia in cm che in Z-score, il peso è stato indicato in Kg e in Z-score. L’indice di massa corporea (BMI) è stato calcolato con la formula seguente:
peso (Kg) statura2 (m2)
ed è stato espresso in Kg/m2 ed in Z-score.
I valori in Z-score sono stati calcolati in base alla formula:
valore del paziente – valore normale per età e sesso DS del valore normale per età e sesso
I valori della statura e del peso espressi in Z-score sono stati calcolati mediante il metodo di Freeman et al. (128); i valori del BMI espressi in Z-score sono stati, invece, calcolati con il metodo di Cole et al. (129). Sulla base dei valori di BMI i bambini e gli adolescenti sono stati classificati
41 come normopeso (per BMI < percentile corrispondente a 25 Kg/m2), sovrappeso (per BMI compreso tra i percentili corrispondenti a 25 Kg/m2 e a 30 Kg/m2) ed obesi (per BMI ≥ percentile corrispondente a 30 Kg/m2 (Figura 6) (130).
Figura 6. Curve del BMI secondo Cole et al. (130).
Parimenti i pazienti giovani adulti sono stati calcolati secondo i valori di BMI (normopeso per BMI < 25 kg/m2, sovrappeso per BMI compreso tra 25 kg/m2 e 30 kg/m2, obesi per BMI ≥ 30kg/m2) (130).
Esami ematici
Per la determinazione quantitativa della 25-OH-D nel siero è stato utilizzato il kit 25-idrossivitamina D 125I RIA (DiaSorin).
Per la determinazione quantitativa della 1,25(OH)2D nel siero è stato utilizzato il kit 1,25-diidrossivitamina D 125I RIA (DiaSorin).
42
Per la determinazione quantitativa dell'ormone paratiroideo C-terminale (hPTH) nel siero è stato utilizzato il kit C-terminal PTH 125I RIA (DiaSorin).
Tutti i kit RIA avevano un coefficiente di variazione intra- ed inter-dosaggio < 10%.
Per la valutazione quantitativa del calcio e del fosforo nel plasma sono stati impiegati i sistemi Roche/Hitachi Cobas c.
Analisi statistica
I dati ottenuti sono stati elaborati con il programma di statistica SPSS-versione 19.0 (Statistical Package of Social Sciences, SPSS Inc., Chicago, IL, USA). I risultati sono stati espressi come media ± DS o ES (come specificato). La comparazione dei valori medi tra due gruppi è stata effettuata mediante test t di Student (tra dati non appaiati). Il test ANOVA è stato utilizzato per analizzare le differenze tra più di due gruppi. Le correlazioni lineari (bivariate e parziali) tra variabili continue sono state effettuate mediante la formula di Pearson. La regressione lineare è stata utilizzata per analizzare la relazione tra 25-OH-D e PTH e tra i livelli di 25-OH-D e le variabili nominali. La prevalenza di deficienza-insufficienza-sufficienza di vitamina D in base ai diversi fattori di rischio è stata valutata mediante analisi di contingenza e test del chi-quadrato. Gli Odds Ratio sono stati calcolati mediante regressione logistica binaria.
E’ stato considerato significativo un valore di p<0.05 per tutte le analisi statistiche effettuate.
43 RISULTATI
Stato vitaminico D in relazione ai gruppi di età ed alle stagioni
In tabella 6 sono riportati i livelli medi circolanti di 25-OH-D (ng/ml) analizzati nel campione interno, in relazione ai diversi gruppi di età ed alla stagione del prelievo. Per ogni gruppo sono stati calcolati i percentili di distribuzione dei livelli di 25-OH-D. I livelli medi di 25-OH-D risultavano significativamente superiori nei bambini rispetto agli adolescenti e ai giovani adulti, così come in estate rispetto alle altre stagioni dell’anno. In figura 7 sono riportati i livelli medi di 25-OH-D e di PTH nelle diverse stagioni: al pari dei livelli di 25-OH-D, anche i livelli di PTH differivano significativamente tra le stagioni, risultando al contrario più elevati in inverno [inverno (n = 205) 43.5 ± 25.5 pg/ml; primavera (n = 142) 36.1 ± 15.9 pg/ml; estate (n = 101) 31.7 ± 14.4 pg/ml; autunno (n = 204) 31.1 ± 15.3 pg/ml, p<0.0001)].
In tabella 7 sono riportati i livelli medi di 25-OH-D nella varie stagioni dell’anno nei tre gruppi di età. Ad eccezione dell’estate, in cui il gruppo dei giovani adulti presentava livelli di 25-OH-D superiori rispetto a bambini ed adolescenti, nelle altre stagioni dell’anno i livelli di 25-OH-D erano sovrapponibili nei vari gruppi.
Infine, in figura 8 sono riportati i livelli di 25-OH-D nei vari mesi dell’anno.
44 Tabella 6. Livelli di 25-OH-D (ng/ml) nel campione interno, in relazione ai gruppi di età e alla stagione del prelievo.
n media ± DS mediana 5° centile 25° centile 75° centile 95° centile
Tutti 652 22.6 ± 11.0 20.7 7.5 15.0 27.6 43.3 Bambini 283 23.9 ± 11.5 22.3 7.0 16.7 29.8 45.3 Adolescenti 248 21.3 ± 10.2 19.6 8.0 14.3 26.0 41.6 Giovani adulti 121 22.5 ± 11.1 21.0 8.9 14.2 27.8 48.4 Inverno 205 19.8 ± 10.1 17.8 6.9 13.1 24.7 36.2 Primavera 142 19.6 ± 8.7 19.2 7.0 13.3 25.2 35.1 Estate 101 28.8 ± 13.0 26.8 10.5 19.2 37.8 52.7 Autunno 204 24.6 ± 10.6 22.7 9.9 18.3 30.1 43.7
45 Figura 7. Livelli circolanti di 25-OH-D (ng/ml; media ± ES) e di PTH (pg/ml, media ± ES) nel campione interno in relazione alla stagione del prelievo.
10,0 15,0 20,0 25,0 30,0 35,0 40,0 45,0 50,0 10,0 15,0 20,0 25,0 30,0 35,0 25-OH-D PTH
Inverno Primavera Estate Autunno
n g /m l pg /m l
46 Tabella 7. Livelli circolanti di 25-OH-D (ng/ml) in relazione alla stagione del prelievo. n media ES DS p Inverno Bambini 93 20.8 1.0 11.1 Adolescenti 96 18.7 0.9 8.8 0.360 Giovani adulti 16 20.3 2.8 11.3 Primavera Bambini 40 20.5 1.3 8.2 Adolescenti 30 19.1 2.1 11.3 0.749 Giovani adulti 72 19.3 1.0 7.9 Estate Bambini 46 30.3 1.8 12.4 Adolescenti 40 25.1 1.8 11.6 0.037 Giovani adulti 15 34.2 4.1 16.0 Autunno Bambini 104 25.0 1.1 11.3 Adolescenti 82 23.3 1.1 9.8 0.267 Giovani adulti 18 27.5 2.3 9.6
47 Figura 8. Livelli di 25-OH-D (ng/ml; media ± ES) nel campione interno, in relazione al mese del prelievo (p<0.001).
10,0 15,0 20,0 25,0 30,0 35,0 25 -OH -D , n g /m l
48 Relazione tra stato vitaminico e metabolismo fosfo-calcico
La relazione tra stato vitaminico e PTH è stata valutata mediante analisi di regressione lineare. I livelli di 25-OH-D correlavano inversamente con i valori di PTH (R2 =0.12, p<0.0001) (Figura 9). Inoltre, i livelli medi di PTH differivano significativamente in base allo stato vitaminico D in tutti i gruppi di età, risultando più elevati nei pazienti con deficienza di vitamina D (Tabella 8).
Nel campione intero 44 soggetti (6.7%) presentavano iperparatiroidismo secondario (PTH > 65 pg/ml). Di questi, 36 (82%) presentavano livelli di 25-OH-D nel range della deficienza, mentre 8 (18%) presentavano una condizione di iperparatiroidismo secondario già nel range dell’insufficienza di vitamina D (Figura 10).
In tabella 9 sono riportati i livelli medi di calcio, fosforo e 1,25(OH)2D nei diversi gruppi di età. Ad eccezione dei bambini, in cui i livelli di calcio risultavano significativamente superiori nei soggetti con stato vitaminico sufficiente ed i livelli di fosforo mostravano una tendenza simile, negli adolescenti e nei giovani adulti non emergevano differenze significative. I soggetti con iperparatiroidismo secondario presentavano livelli di calcio significativamente inferiori rispetto ai soggetti con valori di PTH nel range della normalità (rispettivamente n = 36, 9.5 ± 0.4 mg/dl vs n = 528, 9.7 ± 0.4, p=0.0003).
49 Figura 9. Regressione lineare tra livelli circolanti di 25-OH-D e PTH. Per i livelli di 25-OH-D sono evidenziati i cut-off di 20 e 30 ng/ml; per i livelli di PTH è evidenziato il limite superiore di normalità (65 pg/ml).
25-OH-D, ng/ml P T H , p g /m l R2= 0.12 p<0.0001
50 Tabella 8. Livelli di PTH in relazione allo stato vitaminico, nel campione intero ed in base ai gruppi di età.
PTH, pg/ml Deficienza di vitamina D Insufficienza di vitamina D Sufficienza di vitamina D p Campione intero n = 652 42.5 ± 23.7 n = 298 34.4 ± 14.3 n = 220 25.3 ± 10.4 n = 134 <0.0001 Bambini n = 283 41.8 ± 29.4 n = 114 32.5 ± 13.7 n = 99 23.4 ± 9.5 n = 70 <0.0001 Adolescenti n = 248 42.5 ± 20.6 n = 128 35.2 ± 15.2 n = 80 26.9 ± 11.0 n = 40 <0.0001 Giovani adulti n = 121 437 ± 16.9 n = 56 37.2 ± 13.5 n = 41 28.1 ± 11.4 n = 24 0.0002
51 Figura 10. Livelli circolanti di PTH in base allo stato vitaminico D. La linea continua riporta il limite superiore di normalità (65 pg/ml).
P T H , p g /m l
52 Tabella 9. Livelli di calcio, fosforo e 1,25(OH)2D nei vari gruppi di età in base allo stato vitaminico D.
Deficienza Insufficienza Sufficienza p Bambini Calcio, mg/dl Fosforo, mg/dl 1,25(OH)2D, pg/ml 9.7 ± 0.4 n = 101 4.44 ± 0.7 n = 89 40.1 ± 24.4 n = 65 9.8 ± 0.4 n = 76 4.5 ± 0.5 n = 60 39.0 ± 25.0 n = 63 9.9 ± 0.3 n = 62 4.7 ± 0.5 n = 52 43.1 ± 29.1 n = 29 0.021 0.059 0.780 Adolescenti Calcio, mg/dl Fosforo, mg/dl 1,25(OH)2D, pg/ml 9.7 ± 0.4 n = 109 4.2 ± 0.6 n = 87 48.7 ± 35.1 n = 92 9.7 ± 0.4 n = 67 4.1 ± 0.7 n = 58 53.0 ± 40.8 n = 43 9.8 ± 0.4 n = 36 4.1 ± 0.6 n = 30 39.8 ± 20.2 n = 19 0.317 0.518 0.405 Giovani adulti Calcio, mg/dl Fosforo, mg/dl 1,25(OH)2D, pg/ml 9.6 ± 0.4 n = 50 3.5 ± 0.6 n = 47 35.7 ± 18.7 n = 50 9.7 ± 0.4 n = 41 3.4 ± 0.6 n = 41 42.5 ± 18.0 n = 38 9.5 ± 0.4 n = 22 3.5 ± 0.6 n = 21 43.3 ± 20.5 n = 21 0.246 0.878 0.148
53 Prevalenza di deficienza/insufficienza/sufficienza di vitamina D in relazione ai fattori di rischio
In tabella 10 sono riportati i livelli medi di 25-OH-D e la relativa prevalenza di deficienza/insufficienza/sufficienza di vitamina D in base alle diverse variabili analizzate nello studio.
Analizzando il campione intero, emergeva una elevata prevalenza di ipovitaminosi D (79.4%), con percentuali di deficienza e di insufficienza di vitamina D rispettivamente del 45.7% e del 33.7%. 77 soggetti (11.8%) presentavano livelli di 25-OH-D < 11 ng/ml.
Dall’analisi dei vari fattori di rischio, è emerso che il sesso e la residenza non influenzavano i livelli circolanti di 25-OH-D. Al contrario, l’età influenzava lo stato vitaminico in quanto i bambini presentavano livelli circolanti di 25-OH-D significativamente superiori rispetto ad adolescenti e giovani adulti; si osservava, inoltre, una tendenza tra gli adolescenti a presentare una prevalenza di ipovitaminosi D superiore rispetto agli altri gruppi di età.
La stagione del prelievo si confermava un fattore importante nella determinazione dello stato vitaminico D: infatti, in estate uno stato vitaminico D sufficiente si osservava nel 39.6% dei casi, rispetto a valori di 11.3% registrati durante la stagione primaverile.
Dall’analisi emergeva una differenza nei livelli medi di 25-OH-D in relazione all’etnia (23.2 ± 10.9 ng/ml nei caucasici vs 11.4 ± 6.6 ng/ml nei non caucasici). Solo un paziente tra i 31 non caucasici reclutati presentava uno stato vitaminico D sufficiente.
Anche lo stato ponderale contribuiva alla determinazione dei livelli di 25-OH-D: i soggetti normopeso, infatti, presentavano livelli di 25-OH-D superiori ed una maggior prevalenza di stato vitaminico D sufficiente rispetto ai soggetti in sovrappeso o obesi.
54 Tabella 10. Livelli medi di 25-OH-D e prevalenza di deficienza/insufficienza/sufficienza di vitamina D in base alle variabili analizzate nello studio.
n/tot (%) 25-OH-D, ng/ml media ± DS p n/tot (%) con deficienza di vitamina D n/tot (%) con insufficienza di vitamina D n/tot (%) con sufficienza di vitamina D p Campione intero 652/652 (100) 22.6 ± 10.8 298/652 (45.7) 220/652 (33.7) 134/652 (20.6) Età Bambini Adolescenti Giovani adulti 283/652 (43.4) 248/652 (38.0) 121/652 (18.6) 23.9 ± 11.5 21.3 ± 10.2 22.5 ± 11.1 0.030 114/283 (40.3) 128/248 (51.6) 56/121 (46.3) 99/283 (35.0) 80/248 (32.3) 41/121 (33.9) 70/283 (24.7) 40/248 (16.1) 24/121 (19.8) 0.066 Sesso Maschi Femmine 324/652 (49.7) 328/652 (50.3) 23.0 ± 12.0 22.3 ± 9.9 0.424 150/324 (46.3) 148/328 (45.1) 100/324 (30.9) 120/328 (36.6) 74/324 (22.8) 60/328 (18.3) 0.195 Residenza Urbana Rurale 333/652 (51.1) 319/652 (48.9) 22.8 ± 11.3 22.5 ± 10.7 0.753 152/333 (45.7) 146/319 (45.8) 112/333 (33.6) 108/319 (33.8) 69/333 (20.7) 65/319 (20.4) 0.993
55
Stagione del prelievo
Inverno (Gen – Mar) Primavera (Apr – Giu) Estate (Lug – Set) Autunno (Ott – Dic)
205/652 (31.4) 142/652 (21.8) 101/652 (15.5) 204/652 (31.3) 19.8 ± 10.1 19.6 ± 8.7 28.8 ± 13.0 24.6 ± 10.6 <0.0001 116/205 (55.6) 78/142 (54.9) 29/101 (28.7) 75/204 (36.8) 62/205 (30.2) 48/142 (33.8) 32/101 (31.7) 78/204 (38.2) 27/205 (13.2) 16/142 (11.3) 40/101 (39.6) 51/204 (25.0) <0.0001 Etnia Caucasica Non caucasica 621/652 (95.2) 31/652 (4.8) 23.2 ± 10.9 11.4 ± 6.6 <0.0001 270/621 (43.5) 28/31 (90.4) 218/621 (35.1) 2/31 (6.4) 133/621 (21.4) 1/31 (3.2) <0.0001 Stato ponderale Normopeso Sovrappeso Obesi 288/491 (58.7) 94/491 (19.1) 109/491 (22.2) 23.8 ± 11.9 21.1 ± 8.0 20.2 ± 7.3 0.003 128/288 (44.4) 45/94 (47.9) 54/109 (49.5) 78/288 (30.9) 38/94 (40.4) 45/109 (41.3) 71/288 (24.7) 11/94 (11.7) 10/109 (9.2) 0.002 Esposizione solare < 15 giorni 15-30 giorni > 30 giorni 61/342 (17.8) 98/342 (31.1) 183/342 (51.1) 17.8 ± 10.6 23.4 ± 11.8 22.5 ± 8.8 0.002 45/61 (73.8) 41/98 (41.8) 82/183 (44.8) 11/61 (18.0) 37/98 (37.8) 66/183 (36.1) 5/61 (8.2) 20/98 (20.4) 35/183 (19.1) 0.001
56
Uso di filtri solari
Campione intero No-occasionale Regolare Esp. solare < 15 gg No-occasionale Regolare Esp. solare: 15-30 gg No-occasionale Regolare Esp. solare > 30 gg No-occasionale Regolare 209/342 (61.1) 133/342 (38.9) 26/60 (48.3) 34/60 (56.7) 52/94 (55.3) 42/94 (44.7) 124/179 (69.3) 55/179 (30.7) 22.2 ± 9.3 21.5 ± 10.7 17.7 ± 13.6 18.1 ± 8.0 21.7 ± 9.2 25.7 ± 14.2 23.6 ± 9.3 20.2 ± 7.5 0.522 0.899 0.099 0.019 101/209 (48.3) 67/133 (50.4) 20/26 (77.0) 24/34 (70.6) 26/52 (50.0) 12/42 (28.6) 52/124 (41.9) 30/55 (54.5) 65/209 (31.1) 49/133 (36.8) 3/26 (11.5) 8/34 (25.5) 15/52 (28.9) 22/42 (52.4) 43/124 (34.7) 19/55 (34.5) 43/209 (20.6) 17/133 (12.8) 3/26 (11.5) 2/34 (5.9) 11/52 (21.1) 8/42 (19.0) 29/124 (23.4) 6/55 (11.0) 0.158 0.406 0.061 0.113