Obiettivi, pazienti e metodi
OBIETTIVI, PAZIENTI E METODI
2.1. OBIETTIVI DELLO STUDIO
Gli obiettivi principali di questo studio sono stati:
L’analisi degli aspetti epidemiologici legati alla nascita SGA (neonato piccolo per l’età gestazionale) in pazienti a termine e late preterm
Lo studio dei principali fattori di rischio associati alla nascita SGA a termine e late preterm
La valutazione dell’outcome alla nascita dei neonati SGA a termine e late preterm L’identificazione delle complicanze più comuni cui possono andare incontro i neonati nel periodo postnatale e dei principali fattori di rischio può permettere di attivare percorsi diagnostico-terapeutici differenziati in funzione della natura e dell’entità del rischio.
2.2. POPOLAZIONE DI PAZIENTI
Sono stati inclusi nel nostro studio retrospettivo tutti i nati vivi da gravidanze espletate nella U.O. di Ginecologia e Ostetricia del nostro dipartimento materno-infantile e ricoverati presso il reparto di Neonatologia dal 1 gennaio 2011 al 31 dicembre 2013 che risultassero piccoli per l’età gestazionale (SGA) di età gestazionale maggiore di 34 settimane.
Sono stati definiti SGA tutti i neonati con peso alla nascita inferiore al 3° percentile per sesso ed età gestazionale, in base alle carte antropometriche di Bertino.5
[Figure 2.1, 2.2, 2.3]
Obiettivi, pazienti e metodi
Figura 2.1. Distribuzione del peso alla nascita (a sinistra i maschi, a destra le femmine). Da Buonocore G., Rodolfo B. & Michael W. Neonatology A Practical Approach to Neonatal
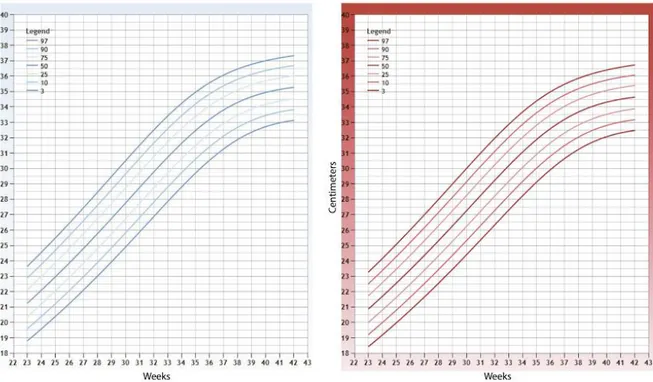
Figura 2.2. Distribuzione della lunghezza alla nascita (a sinistra i maschi, a destra le femmine). Da Buonocore G., Rodolfo B. & Michael W. Neonatology A Practical Approach to Neonatal
Obiettivi, pazienti e metodi
Per la definizione di neonati “a termine” e “
late preterm”
abbiamo utilizzato le linee guida dellaAmerican Academy of Pediatrics e l'American College of Obstetricians and
Gynecologists
, secondo cui si definiscono “a termine” i nati tra la 37° e la 41° settimana + 6giorni (tra 259 e 293 giorni) di età gestazionale, e “
late preterm”
i nati tra la 34° e la 36° settimana + 6 giorni (tra 238 e 258 giorni) di età gestazionale.Sulla base dei criteri sopra esposti, in questo periodo, su una popolazione di 6603 nati vivi, abbiamo osservato un numero di 183 neonati SGA (incidenza del 2,77%) di età gestazionale compresa tra le 34 e le 42 settimane. Di questi, gli SGA a termine sono stati 124 (2,06% dei nati a termine) mentre i
late preterm
sono stati 59 (10,08% deilate preterm
).Per ciascun gruppo di neonati SGA abbiamo arruolato, utilizzando i medesimi grafici, un relativo gruppo di controllo di neonati AGA (Appropriate for Gestational Age o Adeguati per l’età gestazionale) della stessa età gestazionale del gruppo considerato e di numerosità uguale a quella del casi (124 controlli AGA a termine e 59 controlli AGA late preterm).
Figura 2.3. Distribuzione della circonferenza cranica alla nascita
(a sinistra i maschi, a destra le femmine). Da Buonocore G., Rodolfo B. & Michael W.
Obiettivi, pazienti e metodi
2.3. DISEGNO DELLO STUDIOI neonati sono stati suddivisi in 2 gruppi: Neonati SGA a termine
Neonati SGA late preterm
Per ciascun gruppo è stato reclutato un relativo gruppo di controllo, costituito rispettivamente da:
Neonati AGA a termine Neonati AGA late preterm
Per ciascun neonato sono stati analizzati i seguenti possibili fattori di rischio, ottenuti dalla cartella clinica:
1. Età materna
2. Multiparità o primiparità materna
3. Gravidanza insorta spontaneamente o mediante tecniche di procreazione medicalmente assistita
4. Gravidanza gemellare o singola
5. Anamnesi materna positiva per precedenti aborti
6. Anamnesi materna positiva per patologie endocrino-metaboliche (tireopatie, diabete gestazionale)
7. Anamnesi gravidica positiva per metrorragie o eclampsia 8. Abitudine al fumo di sigaretta durante la gestazione 9. Assunzione di farmaci o droghe durante la gestazione 10. IUGR (restrizione di crescita intrauterina) documentato 11. Peso della placenta alla nascita
Per quanto riguarda la valutazione dell’outcome, per ciascun neonato sono state registrate le principali misurazioni auxologiche (peso, lunghezza, circonferenza cranica), il sesso, l’età gestazionale, l’indice di Apgar al 5° minuto di vita.
Obiettivi, pazienti e metodi
Sono stati quindi registrati i principali dati ottenuti mediante un protocollo effettuato nella nostra struttura, che consiste in una serie di esami di approfondimento (ematochimici ed ecografici) eseguiti in tutti i neonati SGA di peso < 3° percentile.
In particolare, mediante prelievo ematico è stato effettuato un esame emocromocitometrico e un dosaggio di: elettroliti, creatininemia, proteine totali, gammaglobuline, AST, ALT, GGT, profilo lipidico (colesterolo totale, HDL, LDL, trigliceridi). In alcuni neonati è stato valutato anche il quadro ormonale (cortisolo, ormone tireotropo (TSH), tiroxina libera (fT4)).
E’ stato inoltre dosato il calcio ionizzato (ottenuto dall’emogasanalisi) e valutata l’eventuale presenza di ipocalcemia, definita come un livello di calcio ionizzato < 1,1 mMol/L, tale da richiedere la somministrazione di calcio gluconato al 10% per via orale.
E’ stata effettuata la ricerca del Citomegalovirus urinario. Abbiamo poi registrato la frequenza cardiaca e la frequenza respiratoria di ciascun neonato, la prima glicemia dopo la nascita, la presenza di eventuali malformazioni (comprendenti difetti interventricolari, sindattilia, criptorchisdismo) e la ricerca di anomalie genetiche (quando sospettate).
Sono state eseguite, come da “protocollo SGA” un’ecografia renale e una cerebrale (transfontanellare); è stata eseguita un’ecocardiografia solo quando indicato, per esempio qualora vi fossero anomalie sospettate o già documentate durante la gravidanza; quando indicata è stata richiesta anche una risonanza magnetica cerebrale.
Sono infine state valutate alcune caratteristiche del decorso clinico, come il livello massimo di bilirubinemia registrato (e la necessità o meno di trattamento con fototerapia), il decorso dell’alimentazione (autonoma o mediante eventuali presidi e in tal caso durata della necessità del supporto), i giorni totali di degenza (dalla nascita fino alla dimissione).
Si è tenuto conto anche di eventi verificatisi sporadicamente durante la degenza, come l’insorgenza di anemia (quando tale da richiedere trasfusioni con emazie concentrate o cicli di eritropoietina), la necessità di intubazione orotracheale e/o somministrazione di surfactante, l’insorgenza di sepsi neonatale (diagnosticata in neonati con segni clinici ed emocolture positive), l’exitus.
Obiettivi, pazienti e metodi
Abbiamo considerato dati di outcome:
1. Necessità di ricorrere al taglio cesareo al momento del parto 2. Indice di Apgar al 5° minuto di vita inferiore o uguale a 8 3. Risultati dell’esame emocromocitometrico
4. Livelli degli elettroliti
5. Proteine totali, gammaglobuline
6. Quadro ormonale (cortisolo, ormone tireotropo (TSH), tiroxina libera (fT4)) 7. Calcemia (dosaggio del calcio ionizzato ottenuto dall’emogasanalisi)
8. Presenza di ipocalcemia (definita come un livello di Calcio ionizzato <1,1 mMol, tale da richiedere la somministrazione di calcio gluconato al 10%
per os
)9. Presenza di ipoglicemia (definita come glicemia < 0,5 gr%) e relativa durata
10. Presenza di anemia tale da richiedere trasfusioni con emazie concentrate o cicli di eritropoietina per via sottocutanea
11. Positività per infezione da Citomegalovirus mediante esame delle urine 12. Presenza di anomalie genetiche
13. Referti delle ecografie: cerebrale (transfontanellare), cardiaca, renale
14. Presenza di malformazioni (definite come difetti interventricolari, criptorchisdismo, sindattilia)
15. Frequenza cardiaca e frequenza respiratoria
16. Necessità di intubazione orotracheale e/o somministrazione di surfactante
17. Presenza di distress respiratorio o RDS (definita come insufficienza respiratoria tale da richiedere un supporto ventilatorio nelle prime 24 h di vita, incluso nCPAP e supplementazione di ossigeno)
18. Presenza di apnee
19. Livello massimo di bilirubinemia presentato durante la degenza 20. Presenza di ittero tale da richiedere fototerapia
21. Difficoltà di alimentazione (definita come necessità di alimentazione mediante gavage orogastrico o per via perenterale)
22. Sepsi (diagnosticata in neonati con segni clinici ed emocolture positive) 23. Giorni di degenza
Obiettivi, pazienti e metodi
E’ opportuno sottolineare come per tutti i neonati SGA e per tutti i late preterm (AGA e SGA) sia stato possibile effettuare sia le misurazioni di epidemiologiche che quelle di outcome. Per quanto riguarda il gruppo di controllo dei neonati AGA a termine, essendo neonati completamente sani, si è scelto di non effettuare i prelievi ematologici. E’ stato comunque possibile raccogliere la maggior parte dei dati di outcome e tutti i dati epidemiologici anche per quest’ultimo gruppo di controllo.
2.4. ANALISI STATISTICA
Per paragonare le medie delle variabili continue abbiamo utilizzato il Test T di Student a due code per dati non appaiati. Per confrontare le percentuali di abbiamo impiegato il test di Fisher (one tail exact test). Per testare la significatività statistica della correlazione tra peso, lunghezza e circonferenza cranica abbiamo effettuato una regressione lineare, indicando il coefficiente di determinazione (R2) e p-value del test F.
Abbiamo effettuato la regressione logistica binomiale (logit) considerando come variabili dipendenti le condizioni SGA, Late Preterm o SGA-Late Preterm e come variabili indipendenti la presenza di Metrorragie/Eclampsia, di IUGR, l'età della madre, il sesso, la gravidanza gemellare, la parità, la presenza di aborti precedenti, il diabete materno, il fumo, l'assunzione di droghe e le patologie tiroidee. I risultati del modello logistico per i soli regressori statisticamente significativi (p<0.05) sono stati espressi come Odd Ratio (OR) e intervalli di confidenza (IC) al 95% (2.5-97.5%). Tutti i dati sono stati analizzati con le funzioni di base dell'ambiente statistico R (The R Project for Statistical Computing; http://www.r-project.org).