SEZIONE I - INTRODUZIONE
I.1 ANATOMIA E FISIOLOGIA DELL'OCCHIO
I.1.1 STRUTTURA DEL GLOBO OCULARE
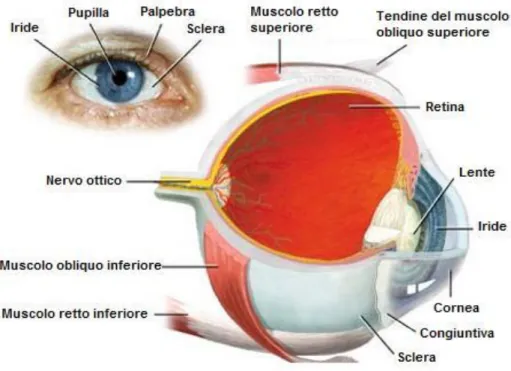
Il globo oculare è costituito da tre strati: strato esterno o sclera e cornea, strato intermedio o uvea, strato interno o retina (Vedi Fig. I).
La sclera è formata da tessuti fibrosi che hanno la forma di segmenti di due sfere, la sclera e la cornea.
La parte esterna dell'occhio è coperta dalla parte mobile tarsale delle palpebre. La sottile pelle delle palpebre scorre facilmente sull'occhio e ne permette una rapida apertura e chiusura. Le palpebre sono sotto controllo della muscolatura sia involontaria (ammiccamenti spontanei o periodici e riflesso di ammiccamento) che volontaria. Esse distribuiscono il fluido lacrimale sull'occhio, assicurando una superficie liscia della cornea. Si è valutato che la velocità di taglio durante l'ammiccamento è di circa 20 s-1 e che influenza le proprietà reologiche di forme di dosaggio oculari viscose quando instillate e di conseguenza anche la biodisponibilità del farmaco applicato.
La cornea è un tessuto limpido, trasparente e non vascolarizzato al quale l'apporto di nutrienti ed ossigeno è assicurato dal fluido lacrimale e dall'umore acqueo. La cornea è composta da 5 strati: epitelio, strato di Bowmann, stroma, membrana di Descemet ed endotelio.
L' epitelio consiste di 5 o 6 strati di cellule. Le cellule dello strato basale sono del tipo a colonna. Man mano che vengono spinte in avanti dalle cellule nuove esse si differenziano e vengono espulse (esfoliate) dalla superficie dell'epitelio come cellule poligonali piatte. Le cellule epiteliali si generano per divisione mitotica dello strato basale. La vita di una cellula poligonale va dai 4 agli 8 giorni.
Le cellule basali sono disposte strettamente vicine le une alle altre, come un pavimento, a formare una efficace barriera non solo per molti microorganismi, ma anche per l'assorbimento di farmaci. La bassa permeabilità della cornea è indice della presenza di giunzioni strette tra le cellule.
Fig. I Rappresentazione schematica dell'occhio umano.
Il complesso delle giunzioni strette comprende due proteine integrali transmembrana (claudina e occludina) e la proteina associata di membrana ZO-1. Le claudine funzionano inoltre come pori acquosi extracellulari. I livelli di calcio intracellulari e i filamenti di actina del citoscheletro probabilmente giocano un ruolo importante nell'integrità delle giunzioni strette. Gli elevati livelli di calcio all'esterno della cellula e bassi all'interno sono responsabili della bassa permeabilità propria delle giunzioni strette.
Le cellule piatte e squamose hanno sulla loro superficie microvilli di tipo diverso e di diverse dimensioni in base alla maturità delle cellule. Questi microvilli favoriscono la coesione e la stabilità del film lacrimale.
La congiuntiva è una membrana sottile e trasparente, combacia con la superficie interna delle palpebre e si riflette sul globo. Al margine della cornea la congiuntiva è strutturalmente continua con l'epitelio corneale. E' vascolarizzata e idratata dal film lacrimale.
La congiuntiva è composta da un epitelio, una “substantia propria” altamente vascolarizzata, e da una submucosa o episclera. L'epitelio bulbare è formato da 5 o 7 strati cellulari. La struttura è a palizzata e non è un pavimento come nell'epitelio corneale. In superficie le cellule epiteliali sono connesse
tramite giunzioni strette che rendono la congiuntiva relativamente impermeabile. Il tessuto congiuntivale è permeabile a molecole fino a 20 Da, mentre la cornea è impermeabile a molecole più grandi di 5000 Da.
Le cellule caliciformi sono importanti elementi anatomici della congiuntiva. Ci sono circa 1.5 milioni di cellule caliciformi. La densità più elevata si riscontra nel quadrante inferonasale (10 cell calic./mm2). La densità è dipendente dall'età ed è maggiore nei bambini e nei giovani dai 20 ai 30 anni, in realtà però può variare da soggetto a soggetto. Sembra non esistano differenze dipendenti dalla razza. Una diminuzione anomala di cellule caliciformi o la completa mancanza di esse si osserva non solo in più condizioni patologiche come la cheratocongiuntivite secca, la xeroftalmia e le congiuntiviti allergiche, ma anche dopo un uso cronico di lacrime artificiali contenenti benzalconio cloruro. E' stato riportato un notevole incremento delle cellule a calice nel caso di congiuntiviti allergiche e di cheratocongiuntiviti atopiche, ma una grande variazione della densità delle cellule caliciformi si traduce soltanto in una piccola differenza della concentrazione di mucina nelle lacrime.
Quando le vescicole presenti nelle cellule non caliciformi sulla superficie e nello strato intermedio dell’epitelio si fondono con la membrana superficiale, le catene delle glicoproteine si estendono verso lo strato mucoso ricoprendo la superficie. Le vescicole contengono mucine neutre, sialomucine e sulfomucine. Il ruolo di queste mucine è quello di ancorare le cellule caliciformi mucose alla superficie oculare. Le cellule caliciformi sintetizzano mucine di secrezione (MUC 5AC) e TFF-peptidi (precedentemente note come P-dominio peptidi) o fattori TFF1 e TFF3. I TFF-peptidi contribuiscono alle proprietà reologiche del fluido lacrimale grazie a interazioni specifiche non covalenti con le mucine formando una sorta di rete. I TFF-peptidi influenzano inoltre il risanamento della cornea.
Giornalmente vengono secreti 2 o 3 μl di muco. Il muco ha le proprietà di un gel e queste sono importanti per intrappolare particelle estranee e batteri. Durante l'ammiccamento essi vengono spazzati verso la rima palpebrale e vengono scaricati dal sistema di drenaggio. Il turnover di uno strato di muco si compie in circa 15- 20 h ed è molto più lento di quello del fluido lacrimale. Deve essere sottolineato che le interazioni del muco con i polimeri e con le forme di
dosaggio mucoadesive è ancora limitato e che quindi la ricerca deve essere indirizzata allo sviluppo di medicazioni “once-daily”.
I.1.2 SISTEMA DI DRENAGGIO NASOLACRIMALE
Il sistema di drenaggio nasolacrimale consiste di una parte secretoria, di una parte distributiva e di una che fa da collettore. La porzione secretoria è composta dalla ghiandola propria lacrimale. Le lacrime secrete vengono sparse sulla superficie oculare dalle palpebre durante l'ammiccamento. Il sistema collettore è strutturato in canalicoli, sacchi lacrimali, e dotti nasolacrimali i quali si aprono nella parte inferiore del condotto nasale.
La produzione di lacrime da parte delle ghiandole lacrimali può essere suddivisa in lacrimazione di base, dovuta a riflesso, emozionale. Il flusso lacrimale basale è necessario a mantenere un film sulla superficie corneale che serve per scopi ottici, metabolici e di lubrificazione.
Il flusso di lacrime basale è di 1,2 μl/min (range 0.5-2.2 μl/min ). Ciò si traduce in un turnover lacrimale del 16 %/min durante le ore di veglia. Non ci sono sostanziali differenze nella produzione di lacrime nell'uomo e nella donna prima dei sessant'anni, comunque il turnover lacrimale dipende dall'età e le persone anziane soffrono in misura maggiore di secchezza degli occhi.
Il riflesso della lacrimazione è indotto da stimoli periferici (per esempio irritazione chimica o meccanica, temperatura e luce). Lo stimolo del riflesso può incrementare la lacrimazione centinaia di volte, fino a 300 μl/min, con conseguente lavaggio dei corpi estranei presenti in superficie, compresi i farmaci.
I.2 FILM LACRIMALE
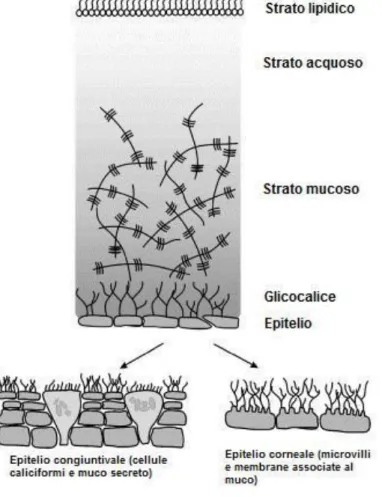
La parte esposta dell'occhio è coperta da un sottile strato di fluido, il cosiddetto film lacrimale precorneale (vedi Fig. II). Il suo spessore è di circa 3-10 μm ma esso dipende dal metodo con cui viene misurato. Lo strato superficiale lipidico (film multimolecolare spesso 100nm) è secreto durante l'ammiccamennto dalle ghiandole meibomiane che si trovano negli articoli tarsali delle palpebre e dalle ghiandole sebacee accessorie di Zeiss.
Lo strato lipidico si distribuisce su quello acquoso durante l'apertura dell'occhio. Esso consiste principalmente di esteri di steroli e acidi grassi liberi. I lipidi giocano un ruolo importante nella riduzione del grado di evaporazione in modo da mantenere la normale osmolalità delle lacrime, anche quando il flusso lacrimale è molto basso. Pazienti con disfunzione delle ghiandole meibomiane mostrano un elevato grado di evaporazione ed una altrettanto elevata osmolalità delle lacrime.
La ghiandola lacrimale e la ghiandola accessoria contribuiscono alla formazione dello strato acquoso, contenente sali inorganici, glucosio e urea, retinolo, acido ascorbico, proteine varie, lipocaline (precedentemente note come pre-albumine lacrimali), immunoglobuline, lisozima, lactoferrina e glicoproteine.
Per la normale crescita e differenziazione dell'epitelio corneale e congiuntivale sono necessari vitamina A e suoi derivati. Una carenza di vitamina A è associata a cheratinizzazione, riduzione della popolazione di cellule caliciformi, incremento della mitosi delle cellule epiteliali della congiuntiva e disturbi nella differenziazione mucosale, produzione di mucina ed espressione del gene della mucina.
L'osmolalità del film lacrimale in occhi normali è pari a 310-350 mOsm/kg in occhi normali ed è regolata dai principali ioni inorganici Na+, K+, Cl-, HCO3- e proteine. Il valore medio del pH di lacrime normali è circa 7.4. A seconda dell'età e delle patologie sono stati misurati valori tra 5.2 e 9.3. Esistono esempi di cambiamenti di pH diurni, con passaggio da acido ad alcalino durante il giorno. La capacità tampone delle lacrime è determinata da ioni bicarbonato, proteine e mucine. Le lacrime hanno un comportamento reologico non Newtoniano. La viscosità è di circa 3 mPa s. La tensione superficiale dipende dalla presenza di mucine solubili, lipocaline e lipidi. Il valore medio di tensione superficiale è di circa 44 mN/m.
Lo strato mucoso, che è secreto sulla superficie dell'occhio dalle cellule caliciformi, è intimamente associato con il glicocalice delle cellule epiteliali corneali e congiuntivali.
Lo strato mucoso è molto sensibile all'idratazione e forma uno strato di gel con propetà reologiche viscoelastiche. Esso protegge gli epiteli da danneggiamenti e facilita i movimenti delle palpebre. Le mucine migliorano la distribuzione del film lacrimale e promuovono la sua stabilità e coesione. Il muco viene distribuito sulla superficie dell'occhio dalla palpebra superiore durante l'ammiccamento. Il gel mucoso intrappola batteri, detriti cellulari, e corpi estranei, formando fili di muco che consistono in sottili fibre disposte in piccoli fagotti. Questi fili durante l'ammiccamento sono trasportati verso il margine interno della rima palpebrale ed espulsi sulla pelle. Lo strato mucoso può
formare una barriera diffusiva per le macromolecole in dipendenza dal grado di intreccio delle catene. Dall'altra parte il muco può legare sostanze cationiche grazie alla carica negativa delle mucine.
Recenti studi sulla struttura e sulla composizione del film lacrimale indicano che la <<teoria dei tre strati >> deve essere rivista. Il film lacrimale umano è composto sostanzialmente da muco piuttosto che da fluido acquoso. Un film composto prevalentemente da muco, 40 μm in spessore, sembra essere più idoneo alle sue funzioni rispetto ad un sottile strato acquoso. Recentemente è stato confermato che il fluido lacrimale è composto primariamente da muco, con uno strato esterno lipidico ma senza uno strato acquoso separato e che lo spessore del film sulla cornea umana è soltanto 3 μm.
Il muco è costituito da glicoproteine, proteine, lipidi, elettroliti, enzimi, mucopolisaccaridi, e acqua. Il componente primario del muco è la mucina, una glicoproteina di elevato peso molecolare con subunità contenenti un nucleo proteico, lungo approssimativamente 800 aminoacidi, al quale si legano circa 200 sono catene polisaccaridiche laterali. Il nucleo proteico consiste di regioni ripetute l'una dietro l'altra, le quali sono principalmente sequenze di serina, treonina e prolina. Le catene laterali polisaccaridiche sono legate al nucleo proteico tramite un legame O-glicosidico tra l' N-acetilgalattosamina sulla catena dello zucchero ed il gruppo ossidrilico dei residui di serina e treonina sullo scheletro proteico. Visto che le catene laterali polisaccaridiche generalmente terminano con acido sialico o con fucosio, la glicoproteina è carica negativamente a pH fisiologico.
In soluzione, vasti aggregati lineari che si formano per oligomerizzazione di più glicoproteine di mucina, prendono la forma di bastoni flessibili di diverso diametro. Gli aggregati sono inoltre stabilizzati dall’intreccio delle macromolecole flessibili e dalla formazione di legami idrogeno tra residui dei carboidrati adiacenti. L’intreccio sembra essere la forma di associazione molecolare preferita in soluzioni diluite. Una combinazione di legami crociati, attraverso ponti disolfuro e legami idrofobici, e la formazione di una rete attraverso l'aggrovigliamento di macromolecole, caratterizzano la struttura terziaria della mucina.
Ad oggi sono stati riportati diversi geni di mucina umana. Le mucine possono essere divise in mucine transmembranali, associate alla membrana o secrete. Le mucine secrete possono essere ulteriormente suddivise in gelificanti o solubili, sulla base della loro capacità di formare associazioni polimeriche.
Le mucine associate alla membrana (MUC1, 3A, 3B, 4, 12 e 13) hanno delle piccole code citoplasmiche, un dominio idrofobico che ancora la molecola alla superficie cellulare apicale, e un dominio extra cellulare che è costituito principalmente dalla regione ripetitiva maggiormente glicosilata. Si è visto che MUC1 e MUC4 possono estendersi 200-500 μm dalla superficie cellulare in base al numero di regioni ripetitive presenti.
Le mucine gelificanti (MUC2, 5AC, 5B e 6) sono responsabili delle proprietà reologiche del muco. La formazione di grandi strutture molecolari è dovuta alla oligomerizzazione attraverso la formazione di ponti disolfuro. Esse hanno una conformazione distesa in soluzione dall’aspetto di grandi macromolecole lineari. Le mucine transmembrana presumibilmente interagiscono con le mucine secrete dalle cellule caliciformi ma la natura esatta dell'interazione è ancora sconosciuta. In futuro bisognerà valutare se le differenze nella composizione delle varie mucine possono venire sfruttate per realizzare il targeting specifico di sistemi di rilascio.
Dei 17 geni di mucina umana clonati fino ad oggi, almeno cinque (MUC1, 4, 5AC, 7) sono espressi dalla superficie epiteliale oculare umana. A causa della loro conformazione largamente estesa e pesantemente glicosilata, le mucine associate alla membrana in genere hanno proprietà antiadesive, assicurano una barriera protettiva alla membrana cellulare e prevengono le interazioni cellula-cellula e cellula-proteina.
La mucina transmembrana (MUC1) è prodotta dall'epitelio corneale/congiuntivale. MUC1 è antiadesiva e potrebbe prevenire la stretta aderenza dello strato mucoso del fluido lacrimale alla superficie dell'occhio. La mucina MUC4, anch'essa una mucina transmembrana, è sintetizzata dalle cellule dell'epitelio stratificato congiuntivale. Inoltre si trova anche nel fluido lacrimale in forma solubile. Nelle patologie dell'occhio secco si riscontra una deficienza di MUC4 e MUC5AC.
cellule caliciformi congiuntivali. Gli aggregati di mucina MUC5AC sono carichi negativamente vista la presenza di residui di acido sialico e di zolfo. Dopo stimolazione, i granuli secretori si fondono l'uno con l'altro e con la membrana cellulare apicale, in questo modo viene rilasciata mucina sulla superficie epiteliale. Elevati livelli di calcio sulla superficie cellulare, come osservato in pazienti con occhio secco, possono contribuire a cambiamenti della secrezione di mucina e dello spargimento di muco sulla superficie oculare. L'assenza di mucina sulla superficie oculare può causare una minore idratazione, una maggiore presenza di parti secche ed una diminuzione della stabilità del film lacrimale. Una scarsa diffusività del muco fa si che questo si ammassi, e può essere collegata ad associazioni mucose intermolecolari anomale causate da un alterato impaccamento.
Se è vero che il muco fa diminuire l'aderenza batterica alla cornea e interagisce con vari microbi grazie alla superficie densamente glicosilata ed ai recettori proteici dei batterici, è anche vero che le mucine vengono degradate da enzimi sialidasi e sulfatasi presenti nei batteri. Sebbene il ruolo di tutte le mucine sia quello di proteggere l'occhio dall'essiccamento e dall'invasione batterica, il ruolo specifico di ciascuna mucina nel film lacrimale rimane ancora ignoto.
La secrezione di mucina congiuntivale può essere attivata da prostaglandine, colinomimetici e dal peptide intestinale vasoattivo. Gli agonisti dei recettori nucleotidici P2Y2 sono potenti attivatori della secrezione mucosa delle cellule caliciformi, mentre il 15(S)-HETE agisce selettivamente direttamente sulle cellule epiteliali congiuntivali, attivando il rilascio di MUC1. Nei pazienti affetti da sindrome dell'occhio secco è stata riscontrata un'alterazione della distribuzione di mucina sull'occhio e della glicosilazione della mucina.
Data la composizione, le caratteristiche fisico-chimiche e la struttura del film lacrimale, diversi fattori influenzeranno la mucoadesione dei sistemi di rilascio oculari. Varie teorie (elettronica, assorbimento, umidificazione, diffusione o interpenetrazione) sono state proposte per spiegare la bioadesione o mucoadesione. Per essere un buon coadiuvante della mucoadesione, il polimero del sistema di rilascio del farmaco deve stabilire un intimo contatto con
lo strato mucoso. Le catene polimeriche devono essere sufficientemente mobili e flessibili per diffondere nel muco e penetrare fino a profondità sufficienti a creare un intreccio. Esse devono interagire con le mucine attraverso legami idrogeno, elettrostatici ed interazioni idrofobiche.
Queste interazioni dipendono dalla forza ionica e dal pH del veicolo, perchè cambiamenti di ionizzazione dei gruppi funzionali o schermatura delle cariche influenzano la repulsione elettrostatica e l'espansione del reticolo mucoso. La presenza di elettroliti nel veicolo può incrementare il rigonfiamento del polimero e questo fenomeno può essere un importante fattore per raggiungere una interazione significativa con il muco. La diminuzione del pH del mezzo promuove la mucoadesione dei polimeri contenenti gruppi carbossilici donatori di protoni, perchè gruppi carbossilici non carichi invece che ionizzati, reagiscono con le molecole di mucina, presumibilmente attraverso legami idrogeno. Un incremento del pH d’altra parte promuove la repulsione elettrostatica degli anioni carbossilato, che si traduce in una estensione delle catene polimeriche. All'aumentare del numero di gruppi carichi disponibili, aumenta anche il rigonfiamento del polimero e ciò fa aumentare la dimensione degli spazi liberi all'interno del reticolato. Una diminuzione della densità delle catene polimeriche incrementerà la mobilità della singola catena e promuoverà l'interdiffusione e la reticolazione fisica. Di conseguenza il tempo di residenza nell'area precorneale del polimero che interagisce con il muco varia da poche ore a un giorno.
Il film lacrimale è stabile solo temporaneamente. Gli occhi non possono rimanere aperti più di un certo tempo, dopo 20-40 sec. una sensazione fastidiosa porta l'uomo al riflesso dell'ammiccamento. Nel breve intervallo tra due ammiccamenti la rottura del film lacrimale avviene a causa di gradienti di concentrazione e di forze di dispersione sullo strato mucoso. La rottura causa deumidificazione della cornea che irrita le terminazioni nervose corneali e induce l'ammiccamento. Durante l'apertura della palpebra un nuovo film lacrimale si spande sulla superficie esterna dell'occhio.
Il tempo di rottura dello strato mucoso e del film lacrimale dipendono dalle forze di dispersione, dalla tensione interfacciale e dalla resistenza viscosa dello strato mucoso.
Durante lo sviluppo di forme di dosaggio mucoadesive, la selezione dei polimeri e degli eccipienti, tutti questi fattori devono essere presi in considerazione. Qualche farmaco o veicolo applicato topicamente può influenzare la stabilità del fluido lacrimale. Una eventuale diminuzione della tensione interfacciale muco-acqua è correlata ad effetti indesiderati di tensioattivi, benzalconio cloruro e anestetici locali sulla stabilità del fluido lacrimale.
I.3 POLIMERI NATURALI
Polimeri naturali, come cellulosa, amido, alginato, chitina e i loro derivati sono eccipienti biodegradabili e a bassa tossicità ampiamente usati nelle formulazioni farmaceutiche. La chitina (1,4-2-acetamido-2-deossi--D-glucano) è uno dei polisaccaridi più abbondanti in natura, seconda solo alla cellulosa. Rappresenta circa il 70% della componente organica dell'esoscheletro di crostacei (aragosta, gamberetto, granchio), insetti e funghi (Aspergillus niger, Mucor rouxii). L’unità di ripetizione della catena lineare della chitina è la N-acetilglucosamina, legata mediante legami 1,4--glicosidici.
I.3.1 CHITOSANO
Il chitosano (1,4-2-amino-2-deossi--D-glucano) è il prodotto di N-deacetilazione della chitina, che si ottiene industrialmente per trattamento alcalino della chitina. I due polimeri vengono poi separati in base alla differente solubilità: il chitosano è insolubile in acqua, ma solubile in soluzioni acquose debolmente acide.
Il grande interesse per il chitosano è dovuto alle sue proprietà di biocompatibilità, biodegradabilità, non tossicità e alla sua attività biologica intrinseca. Infatti in biomedicina è stato studiato per l'azione ipocolesterolemizzante, per le proprietà curative di piaghe e ferite e per le azioni di antiacido e antiulcera. Inoltre, la sua capacità di formare forti legami elettrostatici con la maggior parte delle cellule di mammiferi ha suggerito usi potenziali come emostatico e spermicida.
Negli ultimi anni il chitosano è stato studiato dall'industria farmeceutica per sistemi a rilascio controllato e, in particolare, per lo sviluppo di sistemi mucoadesivi. Infatti il chitosano presenta due requisiti essenziali per la mucoadesione: gruppi polari (ossidrilici e amminici) e catene lineari sufficientemente flessibili. Per questo il chitosano policationico è stato studiato come veicolo oftalmico in quanto è biodegradabile, biocompatibile e non tossico, possiede proprietà antimicrobiche e cicatrizzanti, in più mostra un comportamento pseudoplastico e viscoelastico.
Le proprietà mucoadesive del chitosano sono determinate sia dalla formazione di legami chimici secondari come legami idrogeno sia da interazioni ioniche tra i gruppi amminici carichi positivamente del chitosano e i residui di acido sialico carichi negativamente della mucina, dipendenti dal pH dell'ambiente. La mucoadesività del chitosano è molto elevata a pH neutro o leggermente alcalino come nel fluido lacrimale, soltanto in presenza di un eccesso di mucina occorre un rafforzamento dell'interfaccia mucoadesiva. In commercio esistono tipi di chitosano che differiscono per peso molecolare (PM), grado di deacetilazione (GD) e tipo di salificazione. PM e GD sono caratteristiche che influenzano molto le proprietà delle formulazioni a base di chitosano e per questo vengono determinate con metodi analitici specifici. La ragione per scegliere il chitosano come agente viscosizzante nelle formulazioni di lacrime artificiali è basata sulla sua eccellente tolleranza dopo applicazione topica, sulle sue proprietà bioadesive, sulla idrofilicità e sull'ottimo spargimento sull'intera cornea. L'attività antibatterica del chitosano è un vantaggio, perchè nella cheratocongiuntivite secca si osservano spesso infezioni secondarie dovute alla diminuita secrezione di lacrime, che contengono gli antibatterici lisozima e lattoferrina. Nei conigli, una formulazione
di chitosano radiomarcato rimane sulla superficie dell'occhio tanto quanto soluzioni del 5 volte più viscoso PVP.
I.3.2 RELAZIONE STRUTTURA-ATTIVITA’ E MECCANISMO DI AZIONE
Negli ultimi 10 anni molti studi hanno evidenziato una caratteristica molto interessante del chitosano cioè la sua capacità di aumentare la permeabilità ai farmaci di certi epiteli, quali le mucose intestinale, nasale, buccale, vaginale, oculare.
Gli studiosi hanno trovato che il trasporto del mannitolo attraverso la membrana aumentava al diminuire del pH della soluzione e che l’effetto di promozione dell’assorbimento da parte del chitosano era poco dipendente dalla sua concentrazione. La pH dipendenza è stata attribuita ad un cambiamento della conformazione molecolare causata da un cambiamento del grado di ionizzazione dipendente proprio dal pH. Infatti è stato evidenziato che a più alti valori di pH il chitosano assume una conformazione a gomitolo mentre a pH minori assume una forma più allungata. Per questo a pH più bassi il chitosano ha una maggiore possibilità di stabilire un contatto intimo con la membrana epiteliale.
Tale interazione è favorita dal fatto che macromolecole catoniche come il chitosano possono interagire con i componenti anionici delle glicoproteine presenti sulla superficie cellulare. Inoltre, è stato riscontrato che la porzione interna dei canali delle giunzioni strette è molto idratata e contiene delle cariche fisse negative cosicché un’alterazione della concentrazione di specifiche specie di ioni all’interno di questi canali potrebbe causare l’allargamento o l’apertura delle giunzioni strette.
Esistono due vie attraverso cui le molecole possono permeare gli epiteli: la via paracellulare cioè tra cellula e cellula e la via trascellulare cioè attraverso la cellula. In questo caso la molecola deve attraversare la membrana lipidica della cellula.
Il fatto che il chitosano agisca sulle giunzioni strette è stato confermato dall’osservazione che esso risulta un buon promotore di assorbimento
prevalentemente per molecole che attraversano gli epiteli passando per la via paracellulare. Tuttavia è stato dimostrato che il chitosano ha un’azione anche sulla via transcelullare in quanto è in grado di perturbare l’ordine del doppio strato lipidico della membrana cellulare.
I.3.3 DERIVATI DEL CHITOSANO
Il chitosano richiede un ambiente acido per sciogliersi e quindi per agire come promotore di assorbimento. Tuttavia gli ambienti fisiologici come l’intestino crasso, la mucosa nasale e l’area precorneale hanno pH alcalini, ai quali il chitosano è insolubile e quindi inattivo. Per questo negli ultimi anni sono stati preparati diversi derivati del chitosano solubili a questi pH.
I.3.4 N-TRIMETILCHITOSANO (TMC)
Il TMC viene preparato per metilazione riduttiva del chitosano con ioduro di metile in 1-metil-2-pirrolidinone in presenza di NaOH acquoso a 60 °C. Inoltre viene aggiunto dello NaI alla reazione per assicurare condizioni di reazione riducenti. La reazione viene ripetuta diverse volte con il prodotto ottenuto da ciascun step per ottenere TMC con un crescente grado di quaternizzazione.
Alla fine della reazione il prodotto quaternizzato deve essere convertito dalla forma ioduro alla forma cloruro, ciò viene effettuato sottoponendo la soluzione del polimero a dialisi, nel corso della quale viene aggiunto nella soluzione interna un eccesso di NaCl solido in modo da completare lo scambio ioduro-cloruro (Sieval et al., 1998).
I derivati quaternizzati del chitosano non sono adatti come promotori di assorbimento di molecole anioniche, in quanto le cariche negative possono interagire con quelle positive del polimero per dar luogo ad aggregati impermeabili. Per questo è stato sintetizzato il polimero N-carbossimetil chitosano (CMCh) che è carico negativamente ed è solubile ai pH fisiologici (Muzzarelli et al. 1982).
I.3.5 DERIVATI TIOLATI DEL CHITOSANO
Un altro tipo di derivati del chitosano recentemente molto studiati sono stati preparati per immobilizzazione di gruppi tiolici sul polimero con l’obiettivo di migliorare le sue proprietà mucoadesive e di promozione dell’assorbimento. Infatti, la natura policationica del chitosano causa un’interazione con le sottostrutture anioniche del muco rendendolo mucoadesivo. Si è pensato di aumentare la mucoadesività del chitosano attraverso l’introduzione di gruppi tiolici che possono formare ponti disolfuro con il muco. Un esempio possono essere i coniugati chitosano-4-tio-butil-amidina (TBA).
Questo tipo di derivato del chitosano è stato recentemente utilizzato per preparare microparticelle per la somministrazione nasale di insulina. In particolare sono state preparate microparticelle di chitosano non modificato oppure di chitosano-TBA contenenti insulina, per riferimento sono state preparate microparticelle di mannitolo contenenti insulina (Krauland et al. 2006). Gli autori hanno dimostrato che la somministrazione nasale di microparticelle a base di chitosano-TBA ha lo stesso tempo di picco delle microparticelle a base di chitosano non modificato. Inoltre la concentrazione massima e la biodisponibilità assoluta risultano significativamente maggiori di quelle ottenute con chitosano non modificato. In particolare la biodisponibilità assoluta ottenuta con le microparticelle a base di chitosano-TBA è 1.5 volte maggiore di quella ottenuta con le microparticelle di chitosano non modificato e 4.5 volte più alta di quella del sistema di controllo costituito da microparticelle a base di mannitolo.
Il chitosano è stato suggerito come materiale di base per la formulazione di microsfere per uso nasale soprattutto con principi attivi peptidici o proteici proprio perché è capace di aprire in modo transitorio le giunzioni strette tra le cellule e quindi di aumentare la permeazione del farmaco. Questo effetto di promozione dell’assorbimento viene ulteriormente migliorato dal derivato del chitosano che contiene gruppi tiolici. Siccome il promotore è un polimero con un alto peso molecolare non può essere assorbito e questo comporta una bassa se non addirittura nulla tossicità sistemica. In più i derivati tiolati del chitosano migliorano le proprietà mucoadesive del chiosano, le quali possono contribuire ad aumentare l’efficacia di queste microparticelle.
I.4 INTRODUZIONE ALLA PARTE SPERIMENTALE
I.4.1 SCOPO DEL LAVORO
Il trattamento topico di malattie extraoculari o intraoculari, specialmente con gocce oftalmiche, è il più accettato dai pazienti. Il trattamento con le gocce, tuttavia, pone il problema di una bassa biodisponibilità a causa del rapido allontanamento dei farmaci dall’area precorneale. Ciò implica il bisogno di frequenti instillazioni e quindi il rischio di effetti collaterali.
L’aumento della biodisponibilità oculare rimane una sfida stimolante per i formulatori di colliri. Un approccio al problema è stato la riduzione della velocità di drenaggio attraverso l’aumento della viscosità della preparazione, oppure tramite l’utilizzo di polimeri mucoadesivi.
La ritenzione oculare di farmaci somministrati per mezzo di gocce oftalmiche è potenzialmente aumentata da trasportatori colloidali, come liposomi, nanoemulsioni, nanoparticelle e nanocapsule. Il farmaco viene incorporato in questi nanosistemi che possono essere internalizzati nelle cellule corneali ed in quelle congiuntivali.
Prolungare il tempo di residenza dei farmaci nell’area precorneale può essere un utile approccio sia per la terapia extroculare che per quella introculare.
Nei casi in cui si scelga un trattamento topico per una efficace terapia intraoculare, al collirio può essere aggiunto un promotore della permeabilità corneale efficace, biocompatibile e non irritante.
Il chitosano,un polisaccaride ottenuto per deacetilazione dalla chitina, è stato ampiamente utilizzato come biomateriale in ciascuna delle strategie indicate.
Negli anni sono stati pubblicati molti lavori recensiti in diverse review (citazioni) che hanno mostrato che il chitosano è biodegradabile, ha una bassa tossicità e una buona tollerabilità oculare, ha mostrato proprietà bioadesive e di promozione della permeabilità ed inoltre caratteristiche chimico-fisiche che lo rendono adatto come materiale di base di veicoli per la somministrazione oculare di farmaci.
L’unità di ripetizione del chitosano presenta un gruppo amminico primario che conferisce reattività al polimero e che consente la sua trasformazione in derivati di interesse come eccipienti biocompatibili e bioattivi per sistemi di somministrazione oftalmica.
Recentemente sono stati preparati nel nostro laboratorio nuovi derivati ammonici quaternari del chitosano, la cui struttura chimica è stata assegnata mediante analisi NMR usando appropriate mappe bidimensionali.
Struttura di N,O-[N,N-dietilamminometil(dietildimetilene ammonio)n metil] chiosano.
Come appare in figura, sono state introdotte sulla catena polimerica del chitosano brevi catene pendenti contenenti un numero n di gruppi ammonici quaternari adiacenti. Ai derivati è stata assegnata la sigla N+-Ch, per sottolineare la loro natura di coniugati ammonici quaternari del chitosano. E’ stata studiata la capacità di tali derivati di promuovere l’assorbimento transcorneale di farmaci sia attraverso la via paracellulare che quella transcellulare. A questo scopo il desametasone (DMS), apolare, e la fluoresceina sodica, molto polare, sono stati scelti come traccianti della via transcellulare e paracellulare, rispettivamente.
In questo lavoro è stato evidenziato il potenziale dei derivati N+-Ch di promuovere la permeabilità corneale, e quindi la penetrazione intraoculare sia di farmaci idrofobi che idrofili. Inoltre è stato dimostrato che i derivati N+-Ch sono più attivi di N-trimetil-chitosano, noto promotore di assorbimento transepiteliale, nel promuovere l’assorbimento transcorneale dei traccianti
O NHR O O CH2OR O H CH2
(
CH2 N CH2CH3 CH2CH3 CH2)
n + CH2 N CH2CH CH2CH3 3 R= H;utilizzati (Zambito et al. 2007).
Nella presente tesi derivati multifunzionali del chitosano contenenti sia i gruppi ammonici quaternari sopra descritti che gruppi tiolici introdotti sui rimanenti gruppi amminici primari tramite la formazione di residui 3-mercaptopropionammidici, sono stati confrontati con i derivati progenitori N+-Ch per quanto riguarda la loro capacità di promuovere l’assorbimento transcorneale di DMS. A tale scopo sono stati confrontati i tempi di residenza del farmaco nell’area precorneale, sono stati effettuati studi ex vivo sulla cornea isolata del coniglio per determinare la permeabilità apparente del farmaco in assenza ed in presenza dei promotori, infine è stata determinata in vivo nell’occhio del coniglio la biodisponibilità di DMS in seguito alla somministrazione di gocce oftalmiche contenti e non i polimeri allo studio.
I.4.2 CARATTERISTICHE FARMACODINAMICHE E FARMACOCINETICHE DEL DESAMETASONE:
9-fluoro-11β,17,21-tridrossi-16a-metilpregna-1,4-diene-3,20-dione
Descrizione: polvere cristallina bianca sensibili alla luce
Solubilità: Poco solubile in acqua, solubile in etanolo e cloroformio Formula: C22H29FO5
Massa molecolare: 392.464 g/mol Punto di fusione: 262 - 264 °C
PROPRIETA' FARMACODINAMICHE:
Il desametasone è un farmaco corticosteroide di sintesi con attività ed effetti prevalentemente glicocorticoidi. È un antinfiammatorio steroideo. con azione antiallergica e antinfiammatoria. Viene adoperato sia per via orale sia per applicazioni locali, specie in campo oculistico, dermatologico, neurologico, pneumologico, allergologico ecc. E' efficace anche a concentrazioni molto basse (0,005%). L'assorbimento, dopo applicazione topica, e' scarso in caso di epitelio integro, ma aumenta notevolmente in caso di ferite a carico dello stesso.
Il suo impiego, visti i suoi effetti collaterali (ansia, depressione, diabete mellito, osteoporosi, retinopatie, ipertensione, diminuizione della memoria, morte dei neuroni, colite, gastrite, ritenzione idrica, inibizione del sistema immunitario, disfunzione erettile ecc.), deve essere ristretto a casi estrememente gravi, quando le terapie non steroidee hanno fallito.
PROPRIETA' FARMACOCINETICHE PER UNA SOMMINISTRAZIONE SISTEMICA:
Biodisponibilità: 80 - 90%
Legame con le proteine plasmatiche: 70% Metabolismo: epatico
Emivita: 36 - 54 ore Escrezione: renale