CAPITOLO 1
La Malattia da Reflusso Gastro-Esofageo
Per una migliore comprensione della patologia in esame e delle apparecchiature utili alla diagnosi, è necessaria prima una breve descrizione del tratto gastro-esofageo, che risulta la parte colpita da questa malattia, seguita da una analisi della patologia stessa.
In particolare si cerca di porre l’attenzione su quelle caratteristiche anatomiche e fisiologiche che devono essere tenute in considerazione anche in seguito, nella fase di prototipazione del sistema di telemetria.
Le specifiche di progettazione di un modulo impiantabile sono legate infatti a parametri quali dimensioni, caratteristiche del packaging, modalità di impianto e di recupero del dispositivo, che sono strettamente dipendenti dal punto del corpo in cui quest’ultimo deve operare.
1.1 Anatomia del giunto esofago-gastrico [1]
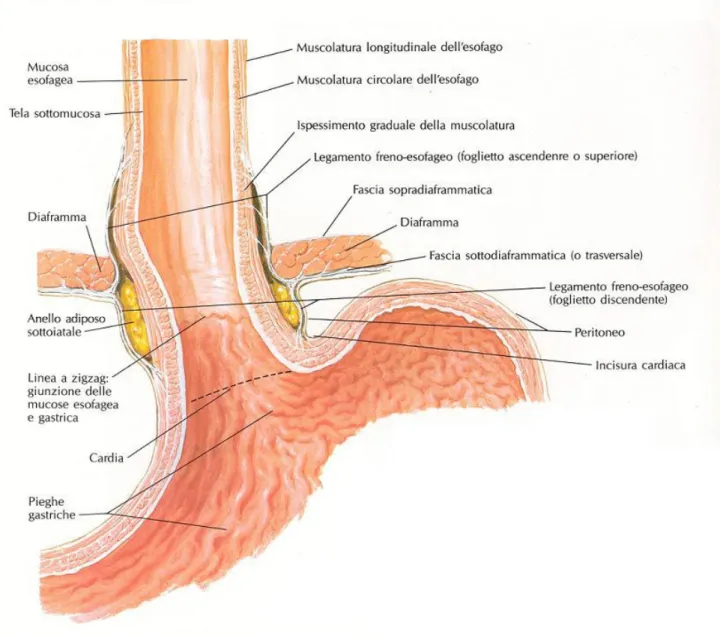
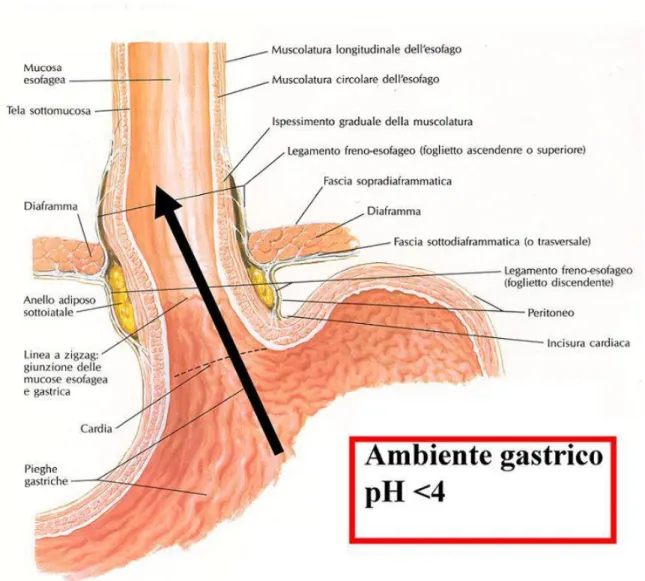
Il giunto esofago-gastrico (fig.1.1) [2] rappresenta il segmento di passaggio tra l’esofago e lo stomaco; normalmente si trova al di sotto del diaframma e ha una lunghezza di circa 5 cm.
Risulta costituito da tre strutture:
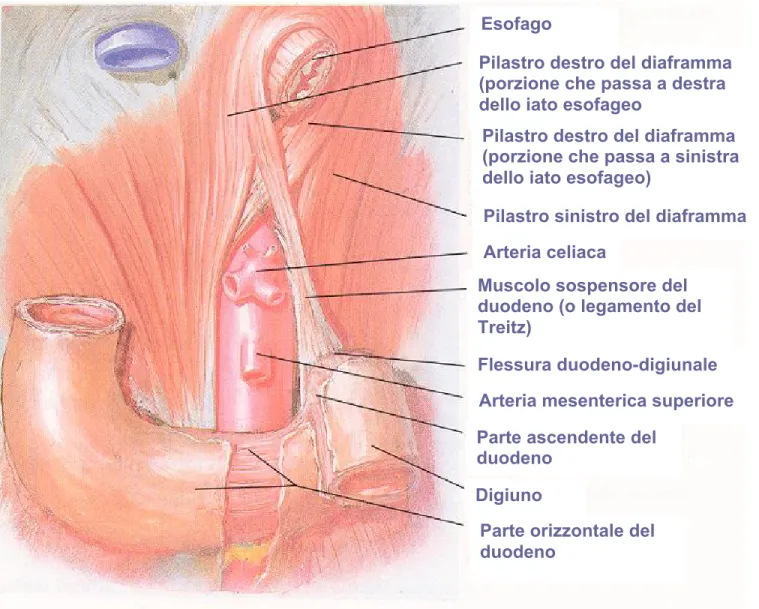
• lo iato esofageo (fig.1.2) [2]: di forma ellittica, alto in media 30 mm e largo 11 mm, è costituito dall’incrocio dei due pilastri mediali del diaframma al di sopra dell’orifizio aortico.
Fig. 1.2 Iato esofageo.
Esofago
Pilastro destro del diaframma (porzione che passa a sinistra dello iato esofageo)
Pilastro destro del diaframma (porzione che passa a destra dello iato esofageo
Pilastro sinistro del diaframma Arteria celiaca
Muscolo sospensore del duodeno (o legamento del Treitz)
Flessura duodeno-digiunale Arteria mesenterica superiore
Parte orizzontale del duodeno
Digiuno
Parte ascendente del duodeno
• le strutture di contenzione: legamento gastro-frenico, pars condensa del piccolo epiploon, arteria gastrica di sinistra, mesoesofago, membrana freno-esofagea.
Le prime due strutture legamentose fissano, mediante il legamento gastro-frenico, il fondo gastrico al diaframma e, tramite la “pars condensa” del piccolo epiploon, in continuità con il legamento gastro-epatico, l’esofago addominale al fegato.
L’arteria gastrica di sinistra si inserisce sulla porzione alta della piccola curvatura gastrica agendo da “ancora” dello stomaco (ancora di Moynihan) se il suo decorso è breve.
Il mesoesofago, complesso cellulo-fibroso, ancora invece l’esofago ai pilastri diaframmatici e alla fascia preaortica. Tale struttura generalmente continua, a sinistra, verso il legamento gastro-frenico e in basso verso l’arteria gastrica sinistra, costituendo un discreto elemento di contenzione.
Il principale elemento di contenzione è comunque rappresentato dalla membrana freno-esofagea di Laimer-Bertelli, che accolla l’esofago allo iato diaframmatico.
Essa trae origine dalla fascia sottodiaframmatica ed è particolarmente ricca di fibre elastiche, oltre a essere rinforzata da fibre muscolari fornite dai pilastri diaframmatici. Lo spazio tra esofago e membrana freno-esofagea è colmato da tessuto adiposo.
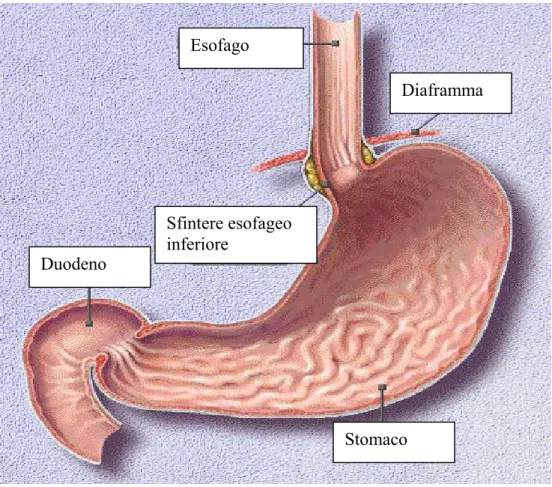
• lo Sfintere Esofageo Inferiore (Lower Esophageal Sphincter-LES) (fig.1.3) [3]: non si tratta di uno sfintere anatomico propriamente detto, bensì di una particolare specializzazione dello strato circolare della muscolatura esofagea, che risulta rilevabile solo manometricamente.
Tale zona, che si estende per 3÷5 cm e che mantiene una pressione di riposo di 2÷3.3 kPa, si differenzia dal corpo esofageo in quanto, a riposo, presenta uno stato di chiusura tonica che si modifica con la deglutizione.
Fig. 1.3 Schema del tratto gastro-esofageo e parte del tratto gastro-intestinale. Stomaco Diaframma Esofago Duodeno Sfintere esofageo inferiore
1.2 Il reflusso esofageo e la malattia da reflusso
gastro-esofageo [4].
Per Reflusso Gastro-Esofageo (RGE) si intende la risalita nell’esofago di materiale acido di provenienza gastrica.
Normalmente un individuo sano può avere un reflusso dopo ogni pasto principale e fino a 50 nell’arco della giornata: il fenomeno diventa patologico quando determina un danno a carico della mucosa esofagea o produce una chiara sintomatologia clinica.
In virtù dei meccanismi riparativi della mucosa, questo danno diventa rilevabile tramite endoscopia solamente dopo un certo periodo di tempo. A questo punto non si parla più di reflusso gastro-esofageo ma di Malattia da Reflusso Gastro-Esofageo
(MRGE).
Si definisce malattia da reflusso gastro-esofageo una sindrome caratterizzata dai sintomi del reflusso gastro-esofageo (pirosi, rigurgito) associati o meno ai segni endoscopici dell’esofagite e/o alle sue complicanze (stenosi, perforazioni, emorragie, ulcerazioni ed Esofago di Barrett-EB).
Questa patologia ha presentato un notevole incremento della sua incidenza nell’arco degli ultimi trent’anni passando da 10 a 120 casi per 100,000 abitanti/anno, colpendo il sesso maschile con un rapporto di 2÷3:1 rispetto a quello femminile.
Tale aumento, verificatosi quasi esclusivamente nei paesi occidentali, è da ricondursi alle modificate abitudini alimentari conseguenti ad un maggiore stato di benessere socio-economico raggiunto nell’immediato dopo guerra.
Esistono due forme di MRGE, una primaria (che copre il 90% dei casi) e una secondaria (che copre il restante 10%); la forma secondaria è riconducibile a:
• danno di origine diabetica a carico del sistema nervoso autonomo;
• sclerodermia (patologia autoimmune del tessuto connettivo);
• malattie dell’apparato respiratorio (asma bronchiale);
• stati di ipersecrezione acida gastrica (sindrome di Zollinger-Ellison);
• gravidanza;
• infezione da Helicobacter Pylori;
• assunzione di farmaci che interferiscano con la motilità esofagea o abbiano un’azione lesiva diretta sulla mucosa esofagea stessa.
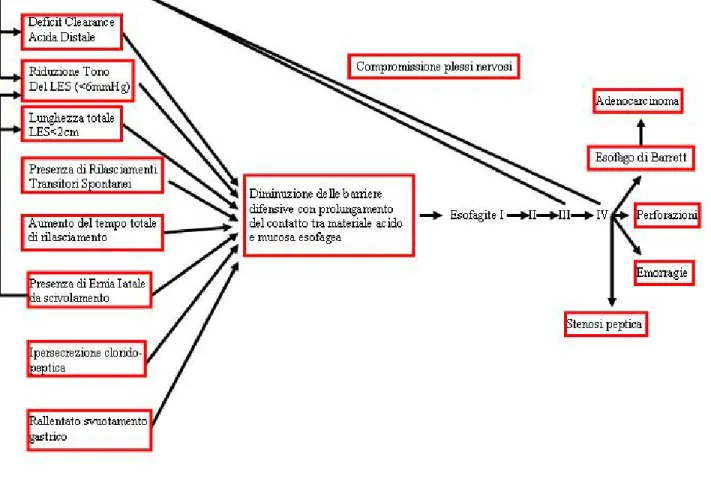
Per la forma primaria invece non è possibile individuare una singola causa scatenante ma solo un insieme di fattori e condizioni che combinate insieme ne determinino la comparsa. Tali fattori sono rappresentati da:
• deficit della capacità dell’esofago di eliminare i residui di acido gastrico presenti nella sua porzione distale (deficit della clearance acida distale o
Distal Esophageal Acid Clearance-DEAC);
• riduzione del tono e della lunghezza dello sfintere esofageo inferiore: valori pressori inferiori a 800 Pa e/o una lunghezza della zona ad alta pressione (High Pressure Zone-HPZ) al di sotto dei 2 cm non sono infatti in grado di garantire la continenza sfinteriale;
• presenza di rilasciamenti transitori spontanei: sono cadute di tono dello sfintere esofageo inferiore che si ripetono svariate volte nell’arco della giornata indipendentemente dagli atti deglutitori e che consentono la risalita di materiale acido in esofago;
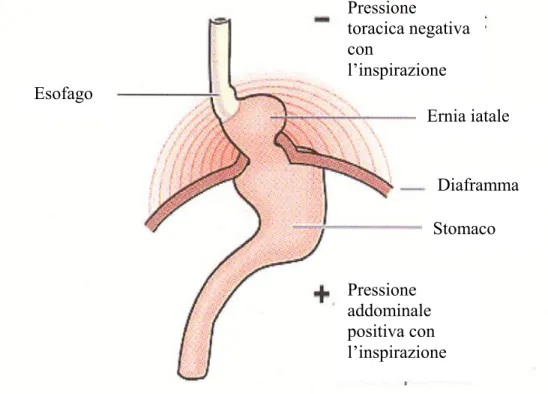
• presenza di Ernia Iatale da scivolamento (fig.1.4) [3]: essa è caratterizzata dalla dislocazione in torace del giunto esofago-gastrico che, nel 60÷90% dei casi, può determinare una perdita di tono dello sfintere esofageo inferiore;
Fig. 1.4 Ernia Iatale da scivolamento.
Stomaco Diaframma Ernia iatale Pressione toracica negativa con l’inspirazione Pressione addominale positiva con l’inspirazione Esofago
• ipersecrezione clorido-peptica: aumento della secrezione acida gastrica;
• rallentato svuotamento gastrico: un ritardo nella progressione del bolo alimentare dallo stomaco nel duodeno determina un aumento della pressione intra-gastrica che forza lo sfintere esofageo inferiore determinandone un calo di tono pressorio.
Tutti questi fattori determinano un indebolimento delle difese della mucosa esofagea verso l’esposizione al pH acido gastrico, con conseguente comparsa di esofagite di grado crescente (I, II, III e IV secondo Savary-Miller). L’esofagite di III e IV grado,
determinando un danno dell’innervazione della parete, produce un’alterazione della motilità esofagea che si traduce in un deficit della clearance acida distale e in una riduzione del tono dello sfintere esofageo inferiore, instaurando così un circolo vizioso che mantiene e aggrava il processo patologico.
In figura 1.5 viene riportato uno schema riassuntivo in cui si evidenziano i meccanismi di interazione descritti.
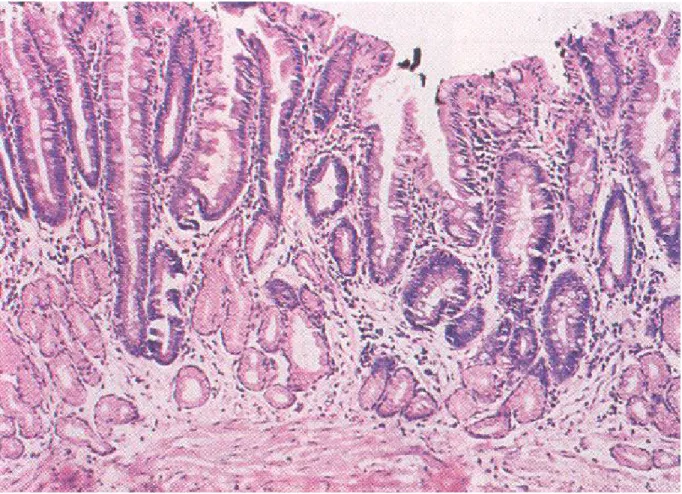
Un’attenzione particolare tra le complicanze dell’esofagite di grado avanzato, già citate sopra, merita l’esofago di Barret [5] (fig.1.6) [6], una metaplasia intestinale specializzata (presenza di isole di epitelio intestinale cilindrico senza segni di atipia nel contesto dell’epitelio pavimentoso esofageo) che va a sostituire la normale mucosa esofagea a seguito del contatto prolungato con materiale acido, di provenienza gastrica, e basico, di provenienza duodenale.
Questa metaplasia nella sua variante lunga (>3 cm dalla linea Z, giunzione delle mucose esofagea e gastrica) è presente all’endoscopia nell’1% dei pazienti con malattia da reflusso gastro-esofageo e nel 9÷13% nella variante corta (<3 cm dalla linea Z).
Di queste diagnosi endoscopiche solo il 63% viene confermato dall’analisi del campione bioptico.
L’esofago di Barret, passando attraverso i vari gradi di displasia (sovvertimento della normale architettura tessutale e cellulare con presenza di spiccate atipie), è infatti suscettibile di progressione maligna verso l’adenocarcinoma esofageo.
Questo tumore negli ultimi trent’anni ha presentato una crescita dell’incidenza che è andata di pari passo con quella della malattia da reflusso gastro-esofageo, stabilendo quindi un’associazione statisticamente significativa tra queste due entità in termini di causa-effetto. Da ciò deriva che trattare la malattia da reflusso gastro-esofageo, impedendo la comparsa dell’esofago di Barret, può rappresentare una forma di prevenzione oncologica.
1.2.1 Clinica del paziente con MRGE e terapie [7].
Dal punto di vista clinico la malattia da reflusso gastro-esofageo presenta due possibili quadri:
• tipico: caratterizzato da pirosi (bruciore alla bocca dello stomaco e/o retro-sternale), rigurgito, difficoltà nella deglutizione;
• atipico: caratterizzato da sintomi extra-esofagei riconducibili ad altri apparati (respiratorio, cardio-circolatorio); in tal caso, per la diagnosi differenziale, risulta fondamentale l’impiego della pH-metria esofagea delle 24 h.
La diagnosi di MRGE si fa sottoponendo il paziente a uno specifico iter-diagnostico che comprende:
• anamnesi;
• Esofago-Gastro-Duodeno-Scopia (EGDS), con lo scopo di valutare la presenza dell’ernia iatale, dell’esofagite e delle sue complicanze;
• manometria esofagea: si effettua per valutare la motilità esofagea (vedi Capitolo II);
• pH-metria esofagea: serve alla valutazione dell’esposizione dell’esofago all’acido gastrico (fig.1.5) [2] (vedi Capitolo II);
• radiografia dell’esofago con pasto baritato: serve a valutare il transito esofageo, la presenza o meno di ernia iatale e la sua riducibilità, e a completare lo studio della motilità esofagea.
Fig. 1.5 Esposizione dell’esofago agli acidi gastrici.
Dal punto di vista terapeutico, la malattia da reflusso gastro-esofageo presenta tre possibili opzioni terapeutiche a seconda della sua gravità:
• norme dietetico-comportamentali: alzare la testiera del letto durante il riposo notturno; ridurre l’eccesso di peso, ove presente; evitare pasti abbondanti in ore tardive; evitare pasti ad alto contenuto di grassi; eliminare fumo di sigaretta e alcolici; valutare la possibilità di eliminare farmaci che interferiscano con la corretta funzionalità dello sfintere esofageo inferiore.
Questi provvedimenti valgono, ovviamente, in generale per tutti i pazienti ma, soprattutto, per quelli con sintomatologia lieve nei quali possono essere sufficienti a ripristinare uno stato di benessere.
• terapia farmacologica [8]: si fonda essenzialmente sull’impiego di anti-acidi, anti-H2 e inibitori di pompa protonica, procinetici; si applica per le forme
medio-gravi con buoni risultati;
• terapia chirurgica [9]: è rappresentata fondamentalmente dalla fundoplicatio a
360º secondo Nissen per via laparoscopica; l’intervento ha lo scopo di ridurre
l’ernia iatale, ove presente, e di ripristinare un’adeguata tenuta sfinteriale che impedisca la risalita di materiale acido dallo stomaco.
Oggi, in virtù del miglioramento della tecnica chirurgica e della sua minor invasività (viene eseguito in laparoscopia), sta diventando sempre più un’alternativa reale ai farmaci per tutti quei pazienti, soprattutto giovani, che non vogliano sottoporsi a terapie lunghe mesi per poi magari dover ricorrere comunque all’intervento.