1
SOMMARIO
RIASSUNTO ... 2
INTRODUZIONE: VESCICA IPERATTIVA ... 4
1. Definizione ... 4
2. Dati di prevalenza ... 5
3. Qualità di vita ... 7
4. Anatomia e fisiologia delle basse vie urinarie ... 10
5. Fisiopatologia della vescica iperattiva ... 16
5. 1 Meccanismi miogeni ... 17 5. 2 Meccanismi uroteliali ... 19 5. 3 Meccanismi neurogeni ... 20 5. 4 Condizioni specifiche ... 22 6. Eziologia ... 28 7. Diagnosi ... 29 8. Terapia ... 41
INTRODUZIONE E SCOPO DELLO STUDIO ... 76
MATERIALI E METODI ... 78
1. Disegno dello studio ... 78
2. PTNS ... 79
3. Analisi statistica ... 79
RISULTATI ... 82
INTERPRETAZIONE DEI RISULTATI ... 86
CONCLUSIONI ... 89
2
RIASSUNTO
Il termine vescica iperattiva (overactive bladder o OAB) è stato coniato dalla I.C.S. (International Continence Society) nel 2002 per indicare un complesso sindromico caratterizzato da urgenza minzionale, in genere associata a frequenza diurna e nicturia, con o senza incontinenza urinaria da urgenza ed in assenza di infezioni delle basse vie urinarie e di altre patologie evidenti; può inoltre essere presente un’iperattività detrusoriale urodinamicamente dimostrabile.
La sindrome da vescica iperattiva si manifesta in entrambi i sessi a tutte le età. Lavori recenti stimano una prevalenza mondiale pari al 10.7% e sottolineano il considerevole impatto sulla qualità della vita e i costi economici correlati.
La diagnosi, originariamente urodinamica, è oggi prevalentemente clinica, sia per la scarsa sensibilità diagnostica della cistometria, sia per l’incertezza delle ipotesi patogenetiche proposte.
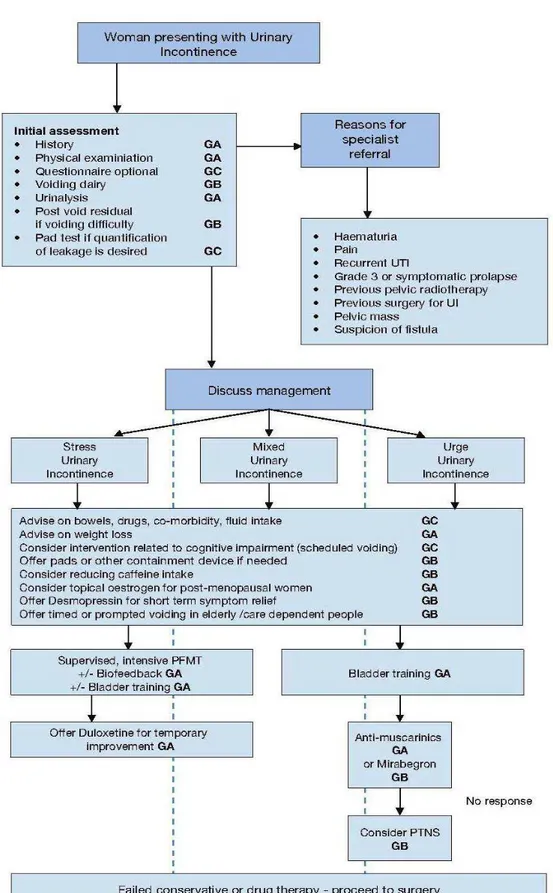
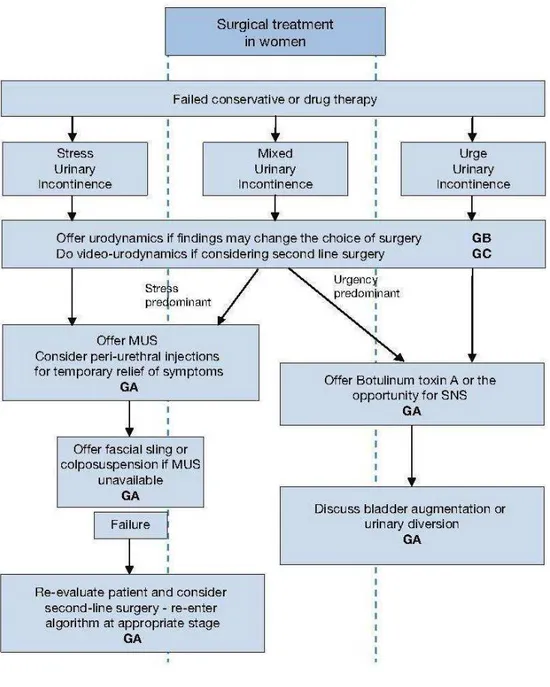
Il trattamento iniziale dei pazienti affetti da sindrome della vescica iperattiva comprende la terapia comportamentale, la riabilitazione del pavimento pelvico e la farmacoterapia basata prevalentemente sull’impiego degli anticolinergici. Purtroppo, questi farmaci sono ben lungi dall’essere in grado di controllare completamente i sintomi della OAB; la qualità della vita viene spesso migliorata in maniera modesta e gli effetti collaterali compromettono significativamente la compliance al trattamento. Recentemente, opzioni quali l’iniezione intradetrusoriale transuretrale della tossina botulinica, la neuromodulazione sacrale e la stimolazione percutanea del nervo tibiale posteriore (PTNS) sono entrate nella pratica clinica come seconda linea di trattamento, permettendo di riservare il trattamento chirurgico a una strettissima percentuale di pazienti. Tra queste alternative, la stimolazione percutanea del nervo tibiale posteriore si sta affermando come procedura sicura ed efficace nella gestione delle forme di vescica iperattiva refrattarie alla terapia farmacologica.
Su queste premesse si basa l’obiettivo del presente studio: valutare l’efficacia della PTNS in 18 pazienti di sesso femminile con urgenza e frequenza minzionale,
3
nicturia e incontinenza da urgenza. Lo studio è stato limitato ai casi di vescica iperattiva idiopatica e con iperattività detrusoriale urodinamicamente dimostrata. Previa valutazione anamnestica, indagini laboratoristiche (analisi delle urine, citologia urinaria, urinocoltura), cistoscopia, esame urodinamico, ecografia transperineale, abbiamo sottoposto le pazienti a un ciclo di PTNS comprendente 12 sedute, a cadenza settimanale, rispettando la tecnica e i parametri suggeriti da Stoller, ideatore della procedura. Le pazienti sono state valutate, dopo le prime sei sedute e al termine del trattamento, tramite diario minzionale, scala VAS, questionari per la qualità di vita (I-QoL-SF, OAB-q) ed ecografia transperineale, validata dalle linee guida per lo studio dello spessore del muscolo detrusore. Dopo 12 settimane di trattamento il tasso di successo terapeutico è stato del 70%. Dai nostri dati è emerso un netto miglioramento in termini di sintomatologia con riduzione soprattutto degli episodi di nicturia (p < 0.01) e della percezione soggettiva dei sintomi, con un soddisfacente aumento della qualità di vita delle pazienti a partire dalla sesta settimana. Lo spessore del detrusore non ha, invece, mostrato modifiche significative.
I risultati della nostra esperienza, in linea con i dati presenti in letteratura, confermano la validità della PTNS come alternativa alla farmacoterapia nel trattamento di pazienti con vescica iperattiva idiopatica e ne sottolineano la tollerabilità, la minima invasività e l’assenza di complicanze di rilievo.
4
INTRODUZIONE: VESCICA IPERATTIVA
1. Definizione
“Urgency, with or without urge incontinence (urgency urinary incontinence - UUI), usually with frequency and nocturia in the absence of an underlying metabolic or pathologic condition”: con queste parole, nel 2002, l’International Continence Society (ICS) descrive la sindrome della vescica iperattiva (overactive bladder syndrome - OAB), altrimenti chiamata sindrome da urgenza o da urgenza-frequenza [1].
Trattasi quindi di un complesso sindromico in cui l’urgenza, definita come improvviso, irrefrenabile desiderio di mingere, difficile da procrastinare nel tempo, rappresenta il sintomo dominante.
Come si evince dalla definizione, si potrà parlare di vescica iperattiva solo in assenza di segni di infezione delle basse vie urinarie o di patologia di natura tumorale e previa esclusione di condizioni sistemiche (polidipsia, diabete mellito, diabete insipido) capaci di indurre un’iperdiuresi [2].
La sindrome clinica può o meno essere associata ad un’iperattività detrusoriale urodinamicamente dimostrabile [1, 3].
5
2. Dati di prevalenza
La sindrome da vescica iperattiva rappresenta un problema socio-sanitario emergente e in crescita in tutti i paesi sviluppati, con implicazioni rilevanti in termini di sanità pubblica e di gestione clinica [4].
Costituisce una condizione urologica frequente che si manifesta in entrambi i sessi, a tutte le età. In generale, tuttavia, l’incidenza del disturbo aumenta negli anni ed è leggermente più frequente nella donna.
Gli studi epidemiologici sulla OAB, pubblicati in letteratura, presentano spesso numerosi limiti spiegati dalla soggettività dei sintomi del basso apparato urinario (lower urinary tract symptoms - LUTS) che caratterizzano la sindrome, dalla non uniformità dei criteri adottati nella definizione di vescica iperattiva ed, infine, dalla reticenza dei pazienti a riferire al medico il proprio disturbo [4].
Lo studio NOBLE (National Overactive Bladder Evaluation) del 1999 ha illustrato le stime di prevalenza della sindrome della vescica iperattiva con e senza incontinenza da urgenza, esaminando, mediante interviste telefoniche, un campione di 5204 adulti di età ≥ 18 anni, rappresentativo della popolazione statunitense per sesso, età e distribuzione geografica. Ne è derivata una prevalenza globale del 16% negli uomini e del 16,9% nelle donne. Nella popolazione femminile, la prevalenza della forma cosiddetta “bagnata” (OAB associata a UUI) aumentava con l’età dal 2 al 19%, con un netto incremento dopo i 44 anni; negli uomini tale prevalenza, invece, aumentava con l’età dal 3 all’8.9% con un incremento dopo i 64 anni. In tutti i gruppi d’età, la forma “asciutta” (non associata ad incontinenza) era più comune negli uomini che nelle donne [5]. Dal punto di vista clinico, infatti, il rapporto tra vescica iperattiva e incontinenza è molto variabile e la maggior frequenza di incontinenza osservata nella donna è, con elevata probabilità, associata alla sovrapposizione di un deficit del meccanismo sfinterico, una debolezza anatomica dell’apparato sfinteriale femminile.
Un’altra rilevante indagine di popolazione è rappresentata dallo studio EPIC del 2006 che ha coinvolto oltre 19.000 tra uomini e donne distribuiti in cinque Paesi (Canada, Germania, Italia, Svezia, Regno Unito). Gli autori hanno ricercato la prevalenza dei LUTS, nel campione indagato, alla luce della neoproposta
6
definizione di OAB: è verosimilmente questa la ragione per cui lo studio EPIC evidenzia, se confrontato allo studio NOBLE eseguito prima delle attuali definizioni, dati di prevalenza inferiori, con una stima complessiva dell’ 11.8%. Rimangono invariati l’aumento del disturbo con l’età e la diversa distribuzione nei sessi (10.9% per gli uomini e 12.9% per le donne nello studio EPIC) [6].
Lavori più recenti suggeriscono una prevalenza mondiale del 10.7% e prevedono per il 2018 una percentuale pari al 20.1% [7].
7
3. Qualità di vita
Dalla letteratura emergono dati significativi circa l’effetto che la sindrome della vescica iperattiva, associata o meno al controllo urinario, ha sulla qualità della vita. Considerevoli le ripercussioni sugli aspetti psicologico, occupazionale, domestico e sociale: i pazienti limitano l’assunzione di liquidi, evitano l’intimità sessuale, utilizzano a scopo precauzionale pannolini e tendono ad una localizzazione preventiva sistematica delle toilettes [8]. Non è difficile capire come l’impiego di simili strategie possa compromettere profondamente la vita di tutti i giorni.
I questionari generici (ad esempio Short Form-36) sono strumenti in grado di quantizzare il deterioramento della qualità della vita e offrono un buon profilo generale dello stato di salute includendo aspetti come la vitalità, il dolore, lo stato ansioso, la depressione [2]. Sono, tuttavia, aspecifici e, quindi, non adatti a valutare l’effetto che una determinata condizione clinica ha sulla quotidianità del soggetto interessato. È ovvio che l’adattabilità del questionario a numerose condizioni morbose, se da un lato si traduce in una scarsa sensibilità dello stesso, dall’altro lo trasforma in un valido strumento in grado di confrontare l’impatto sulla popolazione di diverse patologie. Sfruttando questo potere comparativo, numerosi studi sulla qualità di vita hanno mostrato interessanti risultati: dal lavoro di McGhan [9] è, per esempio, emerso che i pazienti affetti da OAB non solo presentano score peggiori dei soggetti sani della stessa età, ma addirittura inferiori ai pazienti diabetici e ipertesi (Figura 1).
La scarsa sensibilità del questionario generico può essere comunque colmata dai questionari specifici, di più recente introduzione, come ad esempio il KHQ (King’s Health Questionnaire), l’ I-QoL- SF (Incontinence specific Quality of Life questionnaire short form) e l’OAB-q (Overactive Bladder Questionnaire). Questi sono stati realizzati per focalizzare i sintomi delle basse vie urinarie e, quindi, per fornire un’analisi più dettagliata del grado di morbilità e di compromissione della quotidianità di questo gruppo di pazienti.
Diversi studi hanno, infine, riportato un significativo coinvolgimento della dimensione lavorativa. Consistente appare la riduzione della produttività nei soggetti con OAB, con un grado di assenteismo dal lavoro superiore rispetto ai
8
controlli [6] ed una compromissione dell’attività lavorativa a livelli paragonabili ad altre gravi condizioni croniche come l’artrite reumatoide e l’asma [10].
È quindi innegabile il notevole impatto economico associato agli elevati costi, diretti ed indiretti, che la OAB comporta per i pazienti, per i servizi sanitari pubblici e per la società [4] (Figura 2).
9
Figura 1 - Qualità della vita (punteggio del questionario SF-36) dei pazienti con sindrome della vescica iperattiva, comparata a quella di pazienti con ipertensione, diabete, depressione o sani (da McGhan WF. Am J Managed Care 2001).
31% 1% 17% 42% 9% Terapia Diagnosi Cure routinarie Conseguenze salute-correlate * Perdita di produttività
Figura 2 - Tassi di costi diretti e indiretti associati alla OAB nella popolazione statunitense. *Le conseguenze salute-correlate includono infezioni delle vie urinarie, cadute, fratture, prolungamento delle ospedalizzazioni, necessità di cure infermieristiche domiciliari, dermatopatie (da Hu e coll.).
10
4. Anatomia e fisiologia delle basse vie urinarie
La vescica è un organo cavo muscolomembranoso impari e mediano. Rappresenta il serbatoio dell’urina che vi giunge continuamente con gli ureteri e che, con l’atto della minzione, veicolata dall’uretra, viene emessa all’esterno. Accolta nella piccola pelvi, la vescica si compone, procedendo dal versante abluminale, di tre tonache:
la tonaca avventizia, formata da connettivo fibroso denso; la tonaca muscolare;
la tonaca mucosa che, a sua volta, consta di una lamina connettivale sormontata da un epitelio di transizione detto urotelio.
Il detrusore è formato da tre strati: l’interno e l’esterno in cui le fibre assumono un andamento longitudinale e il mediano con disposizione circolare dei fasci muscolari. La superficie interna della vescica presenta, in corrispondenza della parete inferiore, un’area di forma triangolare (il trigono di Lieutaud) il cui apice anteriore coincide col meato uretrale interno, i due angoli posterolaterali rappresentano, invece, lo sbocco degli ureteri. I fascetti di miocellule che, a livello del trigono, hanno una diversa origine embriologica, assumono una disposizione trasversale, ai lati si piegano in avanti per continuare nella muscolatura dell’uretra, posteriormente si confondono con la muscolatura degli ureteri. In corrispondenza del meato uretrale interno, queste fibre muscolari si distribuiscono circolarmente a formare un dispositivo ad anello (muscolo sfintere della vescica) che contribuisce alla chiusura del lume del collo vescicale. L’involontaria contrazione di queste strutture muscolari lisce rappresenta il cosiddetto “meccanismo intrinseco della continenza”.
Il collo vescicale si colloca alla base della vescia ove viene attraversato dall’uretra.
L’uretra è un canale muscolo-mucoso, impari e mediano, che permette lo svuotamento della vescica durante l’atto minzionale. Nella femmina è un condotto di 3-5 cm, attraversa il pavimento pelvico e si apre nella parte anteriore del
11
vestibolo della vagina. Nel maschio è di 18-20 cm, origina a livello dell’apice anteriore del trigono e termina alla sommità del glande del pene. La parete dell’uretra è costituita dalle tonache mucosa e muscolare. La mucosa presenta una lamina di tessuto connettivo denso rivestito, nella porzione superiore, da epitelio di transizione analogo a quello vescicale, mentre nel tratto inferiore da epitelio pavimentoso composto. La tonaca muscolare dell’uretra consta di una porzione liscia e di una striata più superficiale. Lo strato circolare della muscolatura liscia è maggiormente sviluppato nella porzione iniziale dove realizza lo sfintere interno dell’uretra che, in alto, si continua con la muscolatura del trigono e, quindi, con lo sfintere vescicale. La porzione striata è costituita da fasci di fibre ad andamento circolare che formano lo sfintere striato o esterno dell’uretra (rabdosfintere). Durante il suo decorso, l’uretra attraversa il diaframma urogenitale, una lamina muscoloaponeurotica spessa 1 cm che, sottesa tra le due branche ischiopubiche, chiude anteriormente lo stretto inferiore della piccola pelvi. Il diaframma urogenitale è costituito dai muscoli trasversi profondi del perineo e dal muscolo sfintere striato dell’uretra, coperti sia superiormente che inferiormente da una fascia aponeurotica. Lo sfintere esterno, essendo composto da fibre muscolari striate, è sotto il controllo della volontà. Contribuiscono alla funzione sfinterica i muscoli striati del pavimento pelvico: la contrazione dei muscoli elevatori dell’ano eleva il collo vescicale e, insieme al restringimento dello sfintere urogenitale, realizza il “meccanismo estrinseco della continenza”.
Il pavimento pelvico costituisce il fondo della cavità addomino-pelvica, su cui grava il ruolo di supporto dei visceri e di controllo della continenza. È formato da:
strutture ossee (sacro, coccige, ileo, ischio, pube);
supporto muscolare: diaframma pelvico (muscoli ischiococcigei e muscoli elevatori dell’ano rappresentati da pubococcigeo, puborettale e ileococcigeo), diaframma urogenitale o membrana perineale (muscoli trasversi profondi del perineo, muscolo sfintere striato dell’uretra), corpo perineale o centro tendineo del perineo;
12
strutture fasciali pelviche (fascia pelvica parietale, fascia endopelvica o pelvica viscerale);
strutture di sostegno della vagina e dell’utero (legamenti cardinali e uterosacrali) [11].
Le arterie che irrorano la vescica sono tutte provenienti dalle arterie iliache interne e, in corrispondenza della superficie esterna dell’organo, si ramificano e si anastomizzano fra loro per formare una rete arteriosa perivescicale. Da questa si dipartono rami che andranno a costituire, nello spessore della lamina propria, una ricca rete deputata all’irrorazione della porzione più profonda del viscere.
L’uretra femminile è irrorata da rami arteriosi provenienti dalle arterie vescicali inferiori, dalle arterie vaginali e dalle arterie pudende interne. All’uretra maschile si distribuiscono, invece, rami provenienti dall’arteria rettale media, dall’arteria prostatica e dall’arteria pudenda interna (arteria trasversa profonda del perineo, arteria uretrale, arteria dorsale del pene).
Le vene deputate al drenaggio venoso della vescica, dopo aver formato reti accolte nella lamina propria, costituiscono in superficie un ricco plesso venoso che si scarica nel plesso pudendo e, inferiormente, nel plesso vescicoprostatico nel maschio e in quelli vescicovaginale e uterovaginale nella femmina.
I vasi venosi drenanti l’uretra, nella femmina, sboccano in alto nei plessi pudendo e vescicovaginale e in basso nelle vene degli organi erettili; nel maschio, dopo aver formato un ricco plesso sottomucoso, si scaricano in alto nei plessi pudendo e vescicoprostatico, in basso nelle vene profonde del pene.
I vasi linfatici vescicali costituiscono una rete perivescicale da cui tronchi linfatici efferenti raggiungono i linfonodi iliaci interni, esterni e le linfoghiandole situate sotto la biforcazione aortica.
I linfatici provenienti dall’uretra sono invece tributari dei linfonodi iliaci interni, esterni e inguinali.
13
I nervi destinati alla vescica hanno una duplice origine: entrambe le componenti del sistema nervoso autonomo, simpatica e parasimpatica, sono rappresentate ed entrambe contengono fibre effettrici e sensitive viscerali.
Le fibre nervose simpatiche (mediatore adrenalina) originano nel midollo spinale dai neuromeri T12-L2, attraverso i plessi celiaco e mesenterico raggiungono il plesso ipogastrico con il quale discendono nella pelvi. Raggiungono la muscolatura liscia del collo vescicale e dell’uretra (recettori alfa) e ne determinano la contrazione con aumento delle resistenze uretrali. In misura molto minore, innervano il detrusore (recettori beta) causandone il rilasciamento.
Dai centri parasimpatici del midollo sacrale a livello di S2, S3 e S4 originano fibre parasimpatiche (mediatore acetilcolina) che terminano nei gangli del plesso pelvico, brevi nervi postgangliari innervano poi il muscolo detrusore.
Le fibre sensitive, a partenza dall’urotelio, dalla tonaca mucosa e dalla muscolatura liscia del detrusore, trasportano stimoli della sensibilità dolorifica (fibre C mieliniche) e l’informazione sul grado di distensione della parete vescicale (fibre A-delta mieliniche) alle corna posteriori del midollo sacrale S2, S3, S4.
L’innervazione somatica, sensitiva e motrice, per il muscolo sfintere striato è fornita da rami del nervo pudendo. Quest’ultimo è costituito da fibre che originano sia da un nucleo di cellule nervose della parte ventrale della sostanza grigia del midollo, il nucleo del pudendo, sia dal nucleo di Onuf a livello del midollo sacrale S3 [11, 12].
Per quanto concerne il pavimento pelvico, si considera una doppia innervazione proveniente sia dai rami del nervo pudendo, formato da fibre sensitive e motorie, sia dalle radici sacrali S3 e/o S4 [13].
Il ciclo minzionale è costituito da una fase di riempimento e una di svuotamento. Nel riempimento l’urina si accumula nella vescica a bassa pressione, le contrazioni detrusoriali riflesse vengono inibite, il tono dello sfintere striato e liscio dell’uretra aumenta; il soggetto percepisce un progressivo incremento dello stimolo minzionale, pur mantenendo la capacità di procrastinare la minzione fino
14
al momento giudicato opportuno. Nella fase di svuotamento, l’uretra si rilascia ed il detrusore si contrae fino a completa eliminazione dell’urina.
La minzione è quindi il frutto di una raffinata integrazione di messaggi afferenti ed efferenti realizzata da centri nervosi del midollo (parasimpatico sacrale S2 S3 S4, simpatico toracolombare T12 - L2, nucleo di Onuf), del ponte (centro pontino della minzione e centro pontino della continenza), della corteccia frontale.
La minzione si realizza in risposta a segnali provenienti dal basso tratto urinario tra cui il principale è la distensione vescicale. Durante il riempimento, raggiunta la soglia di tensione, gli impulsi afferenti, mediati dai nervi pelvici, raggiungono il Sistema Nervoso Centrale (SNC) realizzando un riflesso spino-bulbo-spinale. Gli impulsi vengono trasmessi alla Sostanza Grigia Periacqueduttale (SGP) che, a sua volta, comunica con il tetto del ponte ove sono localizzate due regioni coinvolte nel riflesso minzionale: la regione-M in sede dorso-mediale e la regione-L situata più lateralmente. La prima corrisponde al centro pontino della minzione, mentre la regione-L che, durante il riempimento, deprime l’attività contrattile del detrusore e potenzia l’attività dello sfintere esterno, rappresenta il centro della continenza [14]. Dalla regione-L, il segnale di stiramento delle pareti della vescica diventa cosciente come stimolo minzionale raggiungendo la corteccia cerebrale che, a sua volta, inibisce il centro pontino della minzione. D’altra parte, la distensione vescicale stimola i centri simpatici determinando un incremento della contrazione del collo vescicale (attività alfa adrenergica) e il rilassamento del detrusore (attività beta adrenergica). Quando la minzione diventa logisticamente fattibile, la corteccia interrompe l’azione inibitoria sul centro della minzione, il quale, a sua volta, inibisce il centro della continenza, e invia stimoli eccitatori al parasimpatico sacrale con conseguente contrazione del detrusore. La regione-M, non più inibita, esercitando un’azione soppressiva sul nucleo di Onuf, promuove il rilassamento dello sfintere uretrale striato [12, 15, 16] (Figura 1).
15
Figura 1: strutture spinali e sovraspinali coinvolte nel controllo efferente della minzione. Le linee continue rappresentano proiezioni eccitatorie; la linea tratteggiata, che dal simpatico sacrale proietta sul nucleo di Onuf, rappresenta una via inibitoria (da Blok BF, Holstege G. B JU).
16
5. Fisiopatologia della vescica iperattiva
È innanzitutto doveroso sottolineare che i LUTS che compaiono nella OAB sono del tutto aspecifici e non patognomonici, quindi, dopo aver escluso patologie organiche quali infezioni urinarie, neoplasie uroteliali e urolitiasi, è possibile distinguere tra due forme: non neurogene e neurogene.
Nel primo gruppo rientrano le forme idiopatiche o secondarie a condizioni cliniche specifiche quali ostruzioni cervico-uretrali (bladder outlet obstruction o BOO), perlopiù da iperplasia prostatica benigna; al secondo appartengono le forme secondarie a patologie del sistema nervoso centrale e/o periferico quali sclerosi multipla, morbo di Parkinson, ictus e lesioni spinali [17].
Le malattie neurologiche sono classificate come sopraspinali, spinali e periferiche. Le sopraspinali si verificano al di sopra del centro pontino della minzione e causano un’iperattività detrusoriale non associata a dissinergia vescico-sfinterica. Le lesioni del midollo spinale soprasacrale si traducono in una iperattività detrusoriale associata a dissinergia vescico-sfinterica, a rischio per complicanze quali idronefrosi, reflusso vescico-ureterale, urosepsi. Per ragioni di completezza classificativa, si ricordano anche le lesioni midollari a localizzazione sacrale che, generalmente, esitano in una ipoattività detrusoriale, con aumentata compliance vescicale, ritenzione urinaria e possibile iscuria paradossa.
Tra le lesioni del sistema nervoso periferico annoveriamo le più frequenti in clinica: la neuropatia diabetica in cui un’iperattività detrusoriale precede una tardiva, nonché definitiva ipocontrattilità; la neuropatia virale associata a ipoattività della parete vescicale; la forma secondaria a intossicazione uremica in cui sin dall’esordio si denuncia ipercontrattilità del detrusore [15].
OAB è una diagnosi clinica, distinta dalla diagnosi urodinamica di iperattività detrusoriale (detrusor overactivity o DO). La sovrapposizione tra l’iperattività detrusoriale urodinamicamente definita e la vescica iperattiva soggettivamente riferita è considerevole, ma molti individui con OAB non hanno DO e pazienti con DO non sempre hanno urgenza [8]. Pertanto DO e OAB rappresentano due entità differenti. Tali considerazioni sottolineano non solo la natura sintomo-specifica di questo comune disturbo, ma anche la possibilità di un approccio terapeutico basato sul trattamento dei sintomi [18].
17
L’integrazione dei meccanismi preposti al controllo della funzionalità e del riflesso minzionale è molto articolata. È facilmente intuibile come un’alterazione a qualsiasi livello di questa complessa gerarchia possa determinare disfunzione vescicale. Se ne deduce che il limitato repertorio della sintomatologia vescicale può essere, in realtà, la risultante di numerosi meccanismi patogenetici [8].
Al momento non vi è un’interpretazione univoca e due sono le proposte avanzate per provare a chiarire le basi fisiopatologiche della OAB: meccanismi neurogeni e meccanismi miogeni. Esistono ad oggi evidenze sperimentali a sostegno di entrambe, ma negli ultimi anni sta accumulando consensi un’ipotesi “integrativa” che vede coinvolte le interazioni tra tutti i tipi cellulari vescicali.
5. 1 Meccanismi miogeni
L’ipotesi miogena si basa sulla constatazione che i miociti di pazienti con iperattività detrusoriale siano funzionalmente diversi da quelli di un detrusore normale [8]. Mentre in quest’ultimo l’attività contrattile basale intrinseca ha un aspetto fasico, in un detrusore iperattivo l’attività spontanea è rappresentata da contrazioni di tipo tetanico. L’evidenza di questa alterata attività contrattile spontanea fa supporre che, alla base dell’iperattività idiopatica della vescica, vi sia un’anomalia propria del detrusore, una modifica nelle proprietà funzionali dei miociti come ipersensibilità e aumentato accoppiamento elettrico [19]. Gli studi morfologici di Elbadawi confermano l’ipotesi di un’alterazione primitiva muscolare, dimostrando, su biopsie di detrusori iperattivi, la presenza di nuove gap junctions, nuove connessioni intercellulari che sembrerebbero promuovere l’ipereccitabilità e la trasmissione dello stimolo nel contesto del tessuto muscolare [20] (Figura 1).
Secondo Brading, alla base di un tessuto muscolare funzionalmente e strutturalmente alterato, come nel caso del detrusore iperattivo, potrebbe esservi una disomogenea denervazione, [21, 22] correlata all’invecchiamento o all’ostruzione cercivo-uretrale. È possibile che le aree di denervazione corrispondano a singole unità funzionali che sviluppano un’ipersensibilità all’acetilcolina. Questa maggior responsività, associata ad un incremento del rilascio basale di acetilcolina durante il riempimento vescicale, ad un aumento del
18
numero di connessioni intercellulari e all’accoppiamento elettrico, potrebbe spiegare la notevole attività detrusoriale. Da quest’insieme di modificazioni morfologiche ed elettriche ne risulterebbe che le singole unità funzionali di detrusore, contraendosi sincronicamente, genererebbero una contrazione miogenica coordinata dell’intera vescica insieme ad un forte segnale afferente avvertito come urgenza minzionale. A tale segnale potrebbe seguire una contrazione detrusoriale coordinata, ma involontaria, capace di provocare incontinenza da urgenza [17].
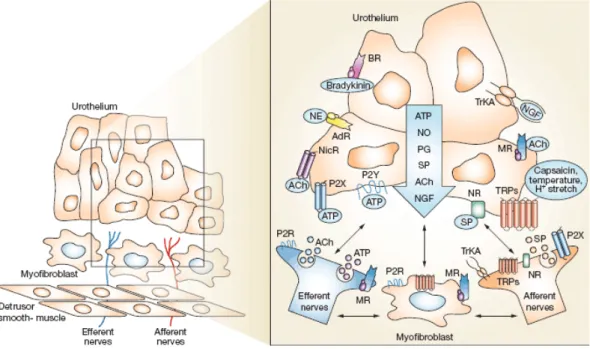
Nuove ipotesi assegnano alle cellule interstiziali (o miofibroblasti) un possibile ruolo patogenetico nelle disfunzioni vescicali come la OAB. Questi elementi cellulari, quantitativamente aumentati nel modello murino di BOO, formano un sincizio funzionale suburoteliale in comunicazione con cellule uroteliali e neuronali; potrebbero essere coinvolte nell’insorgenza della DO incrementando l’attività muscolare autonoma del detrusore. Su questa ricca interazione tra elementi interstiziali, nervi sensoriali ed urotelio si innalzano le basi fisiopatologiche dell’emergente ipotesi “integrativa” (Figura 2).
La contrazione vescicale nell’uomo è principalmente mediata dalla stimolazione dei recettori muscarinici M2 e M3 (Figura 3) [23]. L’attività del parasimpatico lombosacrale, come detto in precedenza, offre la maggior parte di impulsi efferenti eccitatori al detrusore. L’acetilcolina lega i recettori M3 e induce una contrazione diretta calcio-dipendente, ma l’attivazione dei recettori M3 può anche attivare la Rho-chinasi coinvolta in una contrazione diretta calcio-indipendente. Un’aumentata attività di quest’ultima via molecolare è stata quindi associata all’ipereccitabilità detrusoriale come documenta anche il riscontro di un’iperespressione di Rho-chinasi in modelli animali di OAB e di BOO. Se i recettori M3 sono i principali responsabili della contrazione vescicale, quelli M2 possono modulare la contrazione diretta M3-mediata attraverso un meccanismo ancora non del tutto chiaro; è probabile che i recettori M2 contribuiscano al rilasciamento vescicale tramite l’attivazione del recettore beta-3 adrenergico [24]. I recettori muscarinici sono inoltre presenti a livello pre-sinaptico ove regolano la liberazione dei mediatori sia in senso inibitorio (M4), sia in senso eccitatorio (M1) [25, 26]. Infine, un ulteriore elemento a sostegno dell’ipotesi “integrativa” è un
19
recettore muscarinico, non ancora identificato, presente sulle cellule uroteliali e suburoteliali. L’aceticolina, a tal livello, determinerebbe il rilascio di ATP che, agendo sui recettori P2X3 espressi dalle fibre C, sembrerebbe modificare le afferenze sensitive [24].
5. 2 Meccanismi uroteliali
Recentemente l’interesse si è focalizzato sull’urotelio che, da passiva barriera, acquisisce dignità funzionale come sensore meccanico, chimico e termico in comunicazione con terminazioni nervose afferenti suburoteliali e con cellule interstiziali [27, 28] (Figura 4). Numerosi studi suggeriscono come le cellule uroteliali siano non solo munite di numerosi recettori tra cui quelli per acetilcolina (nicotinici e muscarinici), noradrenalina (alfa e beta) e recettori vanilloidi (Figura 5), ma siano anche in grado, in risposta ad opportune stimolazioni recettoriali, di rilasciare molecole segnalatorie (ATP, acetilcolina, NO, NGF, citochine) che, agendo sulle terminazioni nervose o su altre cellule, potrebbero essere coinvolte nella regolazione dell’afferenza sensitiva e della funzione vescicale. Non sorprenderà come alterazioni uroteliali, modificando il rilascio di vari mediatori e neurotrasmettitori, possano causare anomalie minzionali e LUTS.
La disfunzione uroteliale, in particolare, è in grado di indurre cambiamenti detrusoriali e neuroplastici non dissimili da quelli osservati in vesciche esposte a invecchiamento, lesioni neurogene, ostruzione o infiammazione. Interessante è anche notare come il rilascio uroteliale di acetilcolina, che normalmente si osserva in caso di stiramento vescicale, aumenta con l’età riflettendo l’incidenza età-correlata dell’OAB. Infine, a conferma dell’iperattività uroteliale nei soggetti con OAB, vi è l’evidenza di elevati livelli urinari di sostanze a provenienza uroteliale come prostaglandine e NFG (Nerve Growth Factor) [17, 29].
20 5. 3 Meccanismi neurogenici
Ruolo del Sistema Nervoso Centrale
L’ipotesi neurogena, avvalorata dai pioneristici studi di de Groat, fa leva sul controllo centrale della minzione e su come la rottura di questo controllo possa comportare l’insorgenza di vescica iperattiva ed incontinenza. Modelli sperimentali di lesione neurale, incluse interruzione completa del midollo spinale, infarto cerebrale e lesioni cerebrali localizzate, sono stati studiati per identificare i processi che contribuiscono all’insorgenza della vescica iperattiva neurogena. Considerando che i meccanismi nervosi centrali che controllano le funzioni del tratto urinario inferiore sono organizzati nel cervello e nel midollo spinale come semplici circuiti di “on-off switching”, sottostanti al controllo della volontà, appare ovvio come una lesione del sistema nervoso possa indurre un’iperattività vescicale. I danni del lobo frontale riducono l’inibizione sovrapontina della regione-M (regione pontina della minzione); quelli della via assonale nel midollo spinale favoriscono l’insorgenza del primitivo riflesso vescicale innescato dalla sensibilizzazione dei terminali periferici delle fibre sensitive C amieliniche [30]. Il ruolo di controllo esercitato dai lobi frontali sul riflesso minzionale è peraltro sottolineato dagli studi di Griffiths, dai quali emerge che un’ipoperfusione di questa regione corticale sia frequente nei pazienti geriatrici affetti da deterioramento cognitivo e da vescica iperattiva [31].
Il GABA, gli oppioidi, la serotonina, la noradrenalina, la dopamina, l’acido glutammico sono tutti mediatori del riflesso minzionale. Alterazioni di questi sistemi neurotrasmettitoriali a livello centrale e/o periferico sono state messe in relazione alle disfunzioni vescicouretrali. Il presupposto teorico secondo cui un aumento della concentrazione del GABA a livello del SNC avrebbe potuto inibire il riflesso minzionale, ha indotto a valutare gli effetti di molecole simili alla tagabina (inibitore specifico della ricaptazione del GABA) sulla vescica di ratto [32]. Agonisti del recettore GABA(B), impiegati nelle lesioni midollari, attenuano in effetti l’iperattività detrusoriale, controllando i disordini della minzione causati dall’attivazione delle fibre C nell’urotelio e suburotelio. Perciò la stimolazione dei
21
meccanismi gabaergici midollari può essere utile per il trattamento dell’iperattività detrusoriale dopo lesione del midollo [33].
Ruolo delle fibre afferenti e neuroplasticità
Le modificazioni neuromorfologiche delle fibre nervose afferenti vescicali hanno richiamato l’attenzione sulla neuroplasticità, oggi considerata uno dei meccanismi della OAB. La neuroplasticità è la capacità del sistema nervoso di adattarsi a situazioni patogene. In risposta a insulti, patologie o modificazioni ambientali, esso è in grado di modificare connessioni sinaptiche e neurotrasmettitori, di promuovere l’ipertrofia dei neuroni sensitivi vescicali, di reclutare fibre C. Le fibre C sono fibre a soglia elevata di stimolazione e in condizioni normali non sono attivate dalle variazioni di tensione parietale della vescica. A conferma di ciò, studi elettrofisiologici hanno mostrato che gli archi riflessi che controllano il riflesso minzionale sono diversi nell’animale integro ed in quello spinalizzato. Nell’animale normale la risposta riflessa, rilevabile nelle fibre parasimpatiche post-gangliari, origina dalla stimolazione delle fibre afferenti A delta. Questo riflesso, che, come nell’uomo, coinvolge il centro pontino della minzione, crea una contrazione detrusoriale coordinata con il rilasciamento sfinteriale. Al contrario, nell’animale spinalizzato si osserva un riflesso molto più rapido derivante dalla stimolazione delle fibre C, un riflesso localizzato interamente nel midollo lombo-sacrale a cui fa seguito una debole contrazione detrusoriale con dissinergia vescico-sfinterica [34].
Situazioni analoghe al quadro sperimentale di lesione spinale, sembrano verificarsi in condizioni patologiche quali ostruzione e infiammazione [35]. Dopo insulti infiammatori o neurologici, le fibre C aumentano e incrementano la loro attività di scarica. L’incremento delle afferenze periferiche, connesso al reclutamento delle fibre C, si traduce, verosimilmente, in un’iperattività del detrusore [17, 36]. L’effetto sembra mediato dal NGF. Questo fattore di crescita, iperespresso in vesciche di pazienti con OAB [37] e, in seguito a stiramento, nelle vesciche ostruite [38], stimola l’espressione del recettore vanilloide VR-1 inserito nei normali processi di segnalazione uroteliale [39] e gioca un ruolo importante nell’aumento delle fibre nervose sensitive e nella sensibilizzazione delle
22
terminazioni afferenti a livello vescicale [40]. Queste ed altre osservazioni sperimentali sottolineano il ruolo centrale del NFG e l’importanza della plasticità delle fibre C nella patogenesi della OAB. Testimoniano ciò anche gli studi di Silva et al. che dimostrano la soppressione delle contrazioni involontarie del detrusore mediante resiniferotossina, neurotossina specifica per le fibre C [41].
5. 4 Condizioni specifiche
Ostruzione cervico-uretrale
Nell’ostruzione del basso apparato urinario si apprezzano modificazioni morfologiche (ipertrofia e denervazione), elettrofisiologiche (ipereccitabilità) e biochimiche (ipersensibilità all’acetilcolina) della vescica che ricordano quelle riscontrabili nella vescica iperattiva non associata a ostruzione [17]. L’iperattività del detrusore nell’ostruzione cervico-uretrale ha probabilmente una patogenesi multifattoriale: anomalie del controllo nervoso centrale, problemi correlati all’età [42], alterazioni strutturali specifiche del detrusore, aumentata sintesi di neurotrofine. È molto probabile che vesciche esposte a BOO, al pari di quelle con DO idiopatica, iperproducano NFG e che sia proprio questo fattore di crescita il responsabile dell’iperafferenza sensitiva scaturita dall’attivazione delle fibre C [38]. La veridicità di questi rapporti causali è garantita da alcuni risultati sperimentali: il blocco del NFG tramite anticorpi è risultato efficace nel prevenire la neuroplasticità e l’aumento della frequenza minzionale [43]. Il detrusore ipertrofico contiene, infine, una maggior quantità di NFG che persiste parzialmente in seguito a rimozione dell’ostacolo con conseguenti incompleta reversibilità della neoplasticità e persistenza della sintomatologia irritativa [35].
Infiammazione
L’NFG sembra essenziale anche in questo scenario. La presenza di NFG risulta aumentata nelle urine e nella vescica di pazienti con cistite interstiziale. Rilevante a tal proposito il lavoro di Dupont et al. che illustra come gli stimoli infiammatori, siano essi chimici, infettivi o meccanici, causino un’iperproduzione di NFG e si
23
associno pertanto ad un’ipertrofia dei neuroni afferenti dei gangli dorsali e ad una riorganizzazione del riflesso minzionale da ipersensibilità delle fibre afferenti di tipo C [17, 44].
Prolasso pelvico
In circa il 30% dei casi l’iperattività del detrusore si presenta in associazione all’incontinenza da stress e al prolasso pelvico.
Seppure gli studi su questo argomento siano piuttosto scarsi è presumibile, come osservato da Cucchi [45], una relazione causale tra iperattività del detrusore e deficit del supporto uretrale come responsabile di un’aumentata afferenza periferica. Infatti, se durante il riempimento vescicale, verosimilmente, un’afferenza sensitiva a partenza dal pavimento pelvico e dall’uretra inibisce il detrusore, un crollo di tale afferenza in occasione di disfunzione muscolare del pavimento pelvico potrebbe motivare un’iperattività secondaria del detrusore. L’efficacia che trattamenti quali l’elettrostimolazione dei muscoli pelvici e la ricostruzione chirurgica hanno dimostrato nel controllo del detrusore iperattivo, confermano la validità dell’ipotesi di Cucchi. L’insieme di conoscenze e di studi effettuati non è ancora in grado di spiegare la patogenesi dell’instabilità detrusoriale in corso di prolasso delle strutture pelviche.
24
Figura 1: Il muscolo liscio di pazienti con iperattività detrusoriale presenta una maggior attività miogenica, con contrazioni tetaniche e cambiamenti strutturali. La crescita del tessuto connettivo tra i fasci muscolari ricorda quella osservabile nell’invecchiamento, nell’ostruzione e nell’apoptosi dovuta a ischemia. Pertanto, cambiamenti miogenici si apprezzano comunemente nella OAB, con o senza incontinenza. Ristampato da Morrison J, Steers WD, Brading A, et al. Neurophysiology and neuropharmacology. In: Khoury S, Abrams P, Wein A (eds). Incontinence, 2nd ed. Plymouth, UK: Health Publication Ltd; 2002
25
Figura 2: modello ipotetico che illustra le possibili interazioni tra terminazioni nervose afferenti ed efferenti vescicali, cellule uroteliali, muscolo liscio e cellule interstiziali (miofibroblasti). La stimolazione dei recettori e dei canali ionici sulle cellule uroteliali può determinare il rilascio di mediatori attivi sulle terminazioni nervose ed altre cellule vescicali; le cellule uroteliali possono a loro volta essere il bersaglio di neurotrasmettitori rilasciati dalle terminazioni nervose o altre cellule. Le cellule uroteliali possono essere attivate sia per via autocrina che per via paracrina. Abbreviazioni: ACh, acetilcolina; AdR, recettore adrenergico; BR, recettore di bradichinine; H+, protone; MR, recettore muscarinico; NE, norepinefrina; NGF, fattore di crescita neuronale; NR, recettore di neurochinine; NicR, recettore nicotinico; NO, ossido nitrico; P2R, recettore purinergico tipo 2; P2X e P2Y, recettori purinergici; PG, prostaglandine; SP, sostanza P; Trk-A, recettore tirosin-chinasi A ad alta affinità per NGF; TRPs, trasient receptor potential channels (Birder LA and de Groat WC, Nat Clin Pract Urol 2007, 4: 46–54).
26
Figura 3: Schema del ruolo dei recettori muscarinici nella modulazione della contrattilità detrusoriale (da Hegde SS, Br J Pharmacol 2006; 147:S80-S87).
27
Figura 4: epitelio di transizione o urotelio.
28
6. Eziologia
Dalla precedente dissertazione si comprende come, al di là delle forme di OAB correlate a patologie del sistema nervoso centrale e/o periferico – vescica neurologica – e a condizioni cliniche specifiche (infiammazioni, prolasso pelvico, ostruzione cervico-uretrale), buona parte dei casi di OAB ha un’eziologia tuttora sconosciuta e molto probabilmente multifattoriale [46].
La predisposizione genetica potrebbe giocare un ruolo nello sviluppo dell’incontinenza urinaria nella popolazione femminile così come dimostra lo studio EPINCONT del 2004, in cui si pone l’accento sulla maggior frequenza del disturbo nelle figlie e nelle sorelle di donne incontinenti [47].
È peraltro interessante notare come bambini con disturbi urinari (minzioni frequenti, nicturia, enuresi) abbiano una maggior probabilità di sviluppare una sindrome da vescica iperattiva in età adulta [48].
Sebbene l’età sia il principale fattore di rischio, altri fattori epidemiologici appaiono associati alla OAB: l’obesità, il fumo ed il consumo di alcol sono tra i maggiori imputati emersi dallo studio norvegese HUNT [49] che nota anche un’interessante correlazione tra LUTS e patologie quali diabete, ictus, osteoartriti.
29
7. Diagnosi
Un recente sondaggio indica che solo il 27% dei pazienti con urgenza minzionale da vescica iperattiva si sottopone a un trattamento specifico. I soggetti affetti da sindrome della vescica iperattiva generalmente giungono all’attenzione del medico di medicina generale e/o dello specialista solo in stadi avanzati. Questo ritardo diagnostico si traduce, per il paziente, in un progressivo scadimento della qualità di vita che il più delle volte culmina nell’isolamento sociale [50, 51]. Pertanto, identificare possibili categorie a rischio è fondamentale nella gestione di questi pazienti. Tra i fattori di rischio ricordiamo l’età, l’obesità, malattie neurologiche, ritardato controllo della minzione nell’infanzia.
La sintomatologia associata alla sindrome della vescica iperattiva è molteplice nonché aspecifica. I sintomi più comunemente osservati sono urgenza minzionale, frequenza diurna, nicturia, incontinenza da urgenza (Figura 1) [52]. Per quanto concerne la prevalenza dei sintomi nella vescica iperattiva, lo studio di Milsom risulta particolarmente esemplificativo. Il sondaggio è stato condotto in sei Paesi europei (Svezia, Inghilterra, Germania, Spagna, Italia, Francia) su più di 16.000 soggetti di età uguale o superiore ai 40 anni, di ambo i sessi. La prevalenza complessiva della vescica iperattiva è risultata del 16.6%. Il sintomo più frequentemente lamentato è stato la pollachiuria, presente nell’85% dei soggetti, a seguire l’urgenza (54%). Quello meno frequente è stato l’incontinenza da urgenza (36%). Lo studio ribadisce anche la scarsa richiesta di aiuto da parte dei pazienti e la deludente adesione a trattamenti specifici [53].
È importante ricordare che ci sono numerose altre cause di urgenza e frequenza minzionale, come illustrato in Tabella 1 [52].
La complessità della definizione stessa di vescica iperattiva lascia facilmente intuire che una dettagliata anamnesi sia la chiave diagnostica nella maggior parte dei casi.
Nell’approccio iniziale al paziente con disfunzioni minzionali, occorre seguire scrupolosamente un iter ben definito:
30 sintomatologia;
impatto sulla qualità di vita e desiderio di cura; esame obiettivo;
analisi delle urine;
compilazione del diario minzionale e valutazione del residuo vescicale post-minzionale.
Il paziente andrà considerato nella sua globalità focalizzando l’attenzione sui seguenti aspetti [54]:
la natura e la durata dei sintomi genito-urinari e del basso tratto intestinale; i precedenti interventi chirurgici, in particolare quelli a carico del tratto genito-urinario;
le problematiche ambientali coinvolgenti la sfera sociale e culturale;
la mobilità (pazienti disabili possono necessitare di un approccio specialistico sin dall’inizio);
lo stato mentale (ogni paziente dovrebbe essere valutato per la sua capacità di comprendere i piani terapeutici proposti e di entrare in discussione qualora vi fossero a disposizione più opzioni terapeutiche; inoltre, in alcuni casi come la demenza, è importante testare la funzione cognitiva del soggetto);
lo stato di malattia (malattie coesistenti possono influire profondamente sulla condizione urinaria di un individuo);
l’assunzione di farmaci (è sempre importante rivedere ogni farmaco assunto dal paziente al fine di verificare se tale sostanza sia in grado di causare o peggiorare la disfunzione minzionale lamentata);
la funzione sessuale (sebbene non siano molte le informazioni sull’impatto della vescica iperattiva sulla sfera sessuale, questo aspetto della vita del paziente dovrebbe essere indagato quando appropriato, ad esempio in relazione all’età);
la funzione intestinale che può considerevolmente influenzare la funzione minzionale sia in caso di stipsi che di incontinenza fecale;
31
la valutazione degli obiettivi e delle aspettative del paziente in merito al trattamento;
la valutazione complessiva del paziente per eventuali procedure chirurgiche.
Una raccolta anamnestica completa dovrebbe essere finalizzata all’identificazione di fattori di rischio ed alla precisa determinazione della sintomatologia e della sua severità, senza trascurare l’impatto del disturbo sulla qualità di vita del paziente. Un’attenta indagine è necessaria, soprattutto se si considera l’elevata tendenza, tipica dei soggetti più anziani, ad omettere numerosi dettagli per pudore, ignoranza o sottovalutazione dell’importanza dei sintomi.
L’urgenza minzionale è ormai riconosciuta come l’indizio guida nell’incerto scenario sintomatologico di quest’entità sindromica la cui definizione diagnostica è prevalentemente clinica. Il termine descrive la necessità di mingere per uno stimolo impellente, legato a un’attività motoria del detrusore che può o meno essere evidenziata dalla cistometria convenzionale. Le suddette considerazioni, unite al ruolo che l’urgenza minzionale svolge nello sviluppo della pollachiuria, della nicturia e dell’incontinenza d’urgenza, sono state un forte input per la realizzazione di score clinici finalizzati a misurare la severità di questa percezione di minzione improrogabile. Ne sono un esempio “Patient Perception of Intensity of Urgency Score (PPIUS)” [55], “Urgency Perception Score (UPS)” [56] o anche “Indevus Urgency Severity Scale (IUSS)” [57].
Per pollachiuria si intende un aumento della frequenza delle minzioni senza una variazione della quantità delle urine.Può essere dovuta non solo alla sensazione di urgenza minzionale come nell’OAB, ma anche all’abitudine di urinare prima che la vescica si riempia, all’incontinenza da rigurgito, a una vescica scarsamente capace, alla depressione, all’ansia o all’eccessiva produzione di urine (diabete, ipercalcemia, polidipsia primaria). Viceversa, le persone incontinenti possono limitare fortemente l’assunzione di liquidi e quindi non urinare frequentemente, anche in presenza di iperattività detrusoriale.
32
La nicturia è un sintomo delle basse vie urinarie e consiste nella necessità di alzarsi due o più volte durante la notte per mingere. Non di rado diventa un sintomo molto frustrante, capace di compromettere la qualità del riposo notturno con ovvie ripercussioni sulle performance diurne. Può essere causata da un’eccessiva diuresi, da disfunzione o ridotta capacità vescicale e comunemente si trova associata a cause non urologiche, tra cui diabete mellito, diabete insipido, scompenso cardiaco, insufficienza venosa e disturbi del sonno, che andranno prese in considerazione. Affinché la nicturia venga bene indagata, è necessario che il paziente compili una carta minzionale per 24 ore. Verrà così ricavato “l’indice di poliuria notturna” come rapporto tra il volume di urina emesso durante la notte e il volume complessivo di urina nelle 24 ore. Sarà fortemente indicativo di presenza del disturbo un valore superiore al 35%. La capacità vescicale notturna può essere definita tramite due altri parametri: “l’indice di nicturia” e “l’indice di capacità vescicale notturna”. L’indice di nicturia corrisponde al rapporto tra il volume urinario notturno e la capacità vescicale funzionale. Quando il volume mitto notturno supera la capacità vescicale funzionale si verifica nicturia. Quanto maggiore è l’indice, tanto più la nicturia è attribuibile a una diminuita capacità vescicale o a un disturbo sensitivo notturno rispetto alla capacità vescicale diurna [2]. Semplificando:
NUV > 0.35 x TUV NP
(NUV/FBC) -1 = PNV ANV – PNV = indice NDO NDO NP + NDO forme miste
NUV = volume mitto durante la notte TUV = Volume Mitto Nelle 24h NP = poliuria notturna
FBC = capacità vescicale funzionale
PNV = numero teorico di minzioni per notte ANV = numero reale di minzioni per notte NDO = iperattività detrusoriale notturna
33
Per incontinenza urinaria si intende una perdita involontaria di urina. Dinanzi ad un caso di incontinenza è sempre opportuno definire alcuni elementi rilevanti quali il tipo, la frequenza, la gravità, i fattori precipitanti, l’impatto sociale, l’effetto sull’igiene e la qualità di vita, le misure utilizzate per contenere le perdite ed il desiderio del paziente di essere curato. Più specificatamente, l’incontinenza urinaria da urgenza, intesa come perdita involontaria di urina accompagnata o immediatamente preceduta da urgenza, è una forma imputabile a una disfunzione del detrusore con meccanismo sfinterico integro. Ciò non esclude che, nell’ambito della sindrome della vescica iperattiva, si riscontrino sia forme miste di incontinenza, ovvero legate ad un deficit del meccanismo sfinterico associato ad una disfunzione del detrusore, sia forme cosiddette “asciutte”, ossia prive del sintomo incontinenza.
Il percorso diagnostico procede con l’esame obiettivo:
l’esame addominale dopo svuotamento vescicale per individuare un eventuale globo vescicale (presenza di residuo post-minzionale significativo);
l’esame neurologico, in particolare degli arti inferiori e del perineo, finalizzato alla ricerca di un qualsiasi segno suggestivo di vescica iperattiva secondaria a patologia del sistema nervoso. È chiaro che, in quest’ultima evenienza, il paziente sarà sottoposto ad una valutazione neurologica molto più accurata [58] e quindi si procederà allo studio del tono muscolare, della motilità volontaria, dei riflessi e della sensibilità, in particolare dei metameri S2 S3 S4. Verranno definiti più parametri: la sensibilità della regione della sella e della superficie posteromediale dell’arto inferiore, il tono e la contrattilità volontaria dello sfintere anale, il riflesso anale (S3-S4 – contrazione anale in risposta alla stimolazione della cute dell’ano), il riflesso bulbo-cavernoso (S3-S4 – contrazione anale in seguito alla stimolazione del glande o del clitoride), il riflesso della tosse (contrazione dell’ano in risposta ai colpi di tosse per verificare l’integrità dei mielomeri D6-D12 e sacrali) [15];
34
l’esplorazione rettale per apprezzare il tono dello sfintere anale, la funzionalità del pavimento pelvico, la consistenza delle feci e, nell’uomo, la ghiandola prostatica;
i genitali esterni;
l’esame vaginale mira a determinare la presenza di eventuali prolassi, la funzione dei muscoli del pavimento pelvico, lo stato estrogenico e l’eventuale atrofia della mucosa;
lo “stress test” al fine di escludere una concomitante incontinenza urinaria da stress imputabile a un deficit del meccanismo sfinterico.
Terminato l’esame obiettivo, si raccomanda l’esame delle urine. In tal modo si mira ad escludere eventuali infezioni urinarie che potrebbero mimare il quadro sintomatologico della sindrome da vescica iperattiva. Altre utili indagini diagnostiche facilmente eseguibili sono i questionari, il diario minzionale e l’esame ecografico.
Esistono questionari dedicati per la diagnosi della sindrome della vescica iperattiva e per la sua gestione, sia in ambito clinico che per fini di ricerca. I questionari sono impiegati per studiare la prevalenza e per giudicare i sintomi e la loro gravità in relazione ai diversi contesti. Compilati autonomamente dal paziente o come parte della valutazione diagnostica, questi strumenti consentono di quantificare la morbilità, di valutare l’efficacia del trattamento e di misurare la qualità di vita correlata alla salute (health-related quality of life o HRQL) [52, 59].
Il diario minzionale, tenuto dal paziente o da chi l'assiste, della durata di 48-72h, registra il volume e l'ora di ogni minzione e fotografa gli episodi di urgenza e/o d'incontinenza; è uno dei più importanti elementi della valutazione, fornisce indizi sulla causa dell'incontinenza e aiuta a ideare un piano terapeutico. Esistono tre tipi di carta/diario minzionale:
1. carta minzioni-tempo: include tempi di svuotamento ed episodi di incontinenza espressi come numero di volte in cui si cambiano i pannolini o i vestiti;
2. carta frequenza-volume: include tempi di svuotamento con la misurazione dei singoli volumi urinati ed episodi di incontinenza;
35
3. diario minzionale: è il più completo. Comprende tutte le informazioni delle due carte minzionali a cui si aggiungono la valutazione dell’urgenza minzionale, il grado di perdita urinaria (lieve, moderata, grave) e la descrizione dei fattori associati quali ad esempio lo sforzo fisico.
Il diario minzionale propriamente detto è stato riconosciuto come il più idoneo nella valutazione del paziente con sindrome della vescica iperattiva. Vi sono molteplici carte e diari con relativi esempi ed il numero di giorni di compilazione varia da uno a sette. In ogni caso, è importante che esso sia accompagnato da istruzioni chiare che rendano qualsiasi tipo di paziente in grado di eseguire una corretta compilazione dello stesso.
Infine, problemi di minzione possono essere approfonditi con l’ultrasonografia. L’esame ecografico offrirà simultaneamente innumerevoli informazioni: da eventuali alterazioni della parete vescicale, alla presenza di calcoli endoluminali, diverticoli, lobo medio prostatico protrudente nel lume. L’ecografia sovra-pubica o perineale, effettuata in condizioni di medio riempimento vescicale, è validata dalle linee guida anche per la misurazione dello spessore del detrusore (valore normale 2-5 mm a viscere disteso), il quale risulterà ipertrofico in tutte le forme di iperattività vescicale secondarie ad ostruzione cervico-uretrale. In aggiunta, in una recentissima review [60], Oelke et al. commentano “I dati provenienti dagli studi clinici analizzati suggeriscono che la misurazione ecografica transvaginale di BWT (bladder wall thickness) è un metodo affidabile per la diagnosi di DO nelle donne con LUTS e indicano decrementi di BWT durante la terapia con antimuscarinici” sottolineando come, tra le diverse metodiche ecografiche, quella transvaginale sembri la più idonea nell’apprezzare variazioni dello spessore detrusoriale.
Al di là di questi dettagli anatomici, l’esame ultrasonografico sarà un ottimo strumento per apprezzare un’informazione preziosa nello studio delle dinamiche vescicali: il residuo post-minzionale. Attualmente in letteratura non vi è un’univoca interpretazione di residuo post-minzionale significativo. Ad ogni modo, si tende a considerare normale un residuo inferiore a 50 ml, mentre volumi superiori a 200 ml sono palese espressione di un inadeguato svuotamento vescicale.
36
Il volume residuo post-minzionale acquista un particolare significato nel paziente anziano, specie di sesso femminile, per escludere la presenza di una DHIC (detrusor hyperactivity with impaired contractility, iperattività del detrusore con contrattilità danneggiata). La DHIC è una forma complessa di vescica iperattiva; si caratterizza per tenesmo vescicale, pollachiuria, diminuzione del mitto, significativo residuo urinario, trabecolatura della vescica a cui si associa una diagnosi cistometrica di detrusore iperattivo. È un quadro tipico dell’anziano e rappresenta la seconda causa di incontinenza nei pazienti istituzionalizzati [61]. Purtroppo poco si sa sulla patogenesi di questa forma di “fuga urinaria” a bassa pressione detrusoriale, tuttavia, studi morfologici hanno evidenziato un’estesa deposizione di fibre collagene tra le cellule muscolari della parete vescicale. Proprio queste fibre in eccesso, da un lato, stimolerebbero l’iperattività dei miociti, dall’altro, ne comprometterebbero l’efficienza contrattile [20].
Nella grande maggioranza dei casi, gli interventi sullo stile di vita, la rieducazione vescicale, la terapia riabilitativa e la terapia empirica con anti-muscarinici sono indicate già sulla base di una diagnosi di primo livello [62]. Qualora il trattamento iniziale, dopo un ragionevole periodo di 8-12 settimane, non desse miglioramenti soddisfacenti, è altamente raccomandata una diagnostica più specialistica, di secondo livello, comprendente lo studio urodinamico e/o videourodinamico e quindi la cistomanometria e lo studio pressione-flusso [52] (Figura 2).
La cistomanometria valuta la fase di riempimento. In condizioni fisiologiche il riempimento vescicale avviene gradualmente con variazioni di pressione endovescicale non apprezzabili. Durante l’esame, la vescica viene riempita a velocità prestabilita e, con l’ausilio di trasduttori di pressione localizzati nella vescica e nel retto, si valutano contestualmente le seguenti caratteristiche: la capacità vescicale totale (valori di normalità sono di circa 300-350 ml per gli uomini e di 350-400 ml per le donne); la pressione intravescicale durante il riempimento, fino al punto in cui si avverte lo stimolo della minzione; la presenza di un’attività vescicale prematura o “instabile”; la capacità di percepire il riempimento. La pressione vescicale durante il riempimento deve rimanere costante fino al punto di inizio della minzione. A circa 150-250 ml di riempimento
37
si prova il primo desiderio di urinare, ma la pressione del detrusore deve rimanere invariata fino a quando c’è un definitivo senso di riempimento a 350-400 ml, cioè la vera capacità vescicale. Le contrazioni del detrusore registrate prima di questo punto sono considerate anomale e suggeriscono un’iperattività [12, 15]. L’iperattività detrusoriale è, quindi, definita come “un’osservazione urodinamica caratterizzata da contrazioni involontarie del detrusore durante il riempimento spontaneo o provocato” e può essere rilevata solo durante un’indagine urodinamica [1, 52]. Occorre ricordare che circa il 50% dei pazienti con sintomatologia suggestiva di vescica iperattiva risulta normale alla cistometria [63], per cui la negatività di un reperto cistometrico non è da considerare come indicativa per la diagnosi. Analogamente, la distinzione tra forme neurologiche e non-neurologiche, anche se utile dal punto di vista clinico, non è apprezzabile con l’urodinamica, non potendo tramite questa indagine, discernere le contrazioni legate a un difetto del controllo nervoso dall’iperattività detrusoriale generata da un’iperafferenza sensitiva secondaria a ostruzione prostatica o a disfunzione del pavimento pelvico. Concludendo, l’utilità della cistometria nella diagnosi e nel trattamento della OAB è ancora in evoluzione, e, nonostante le sia stato attribuito, in passato, uno scarso valore, oggi è certo che in alcuni scenari clinici o dinanzi al fallimento del trattamento empirico, può fornire preziose informazioni in grado di identificare patologie associate e/o indirizzare verso un iter terapeutico più idoneo [64].
Lo studio pressione-flusso fornisce informazioni sulle proprietà contrattili del detrusore e sulle caratteristiche dell’uretra. Previo riempimento della vescica fino alla massima capacità, si invita il paziente a mingere: si misurano, tramite cateterini, i valori di pressione addominale, vescicale, detrusoriale e i valori di flusso in ogni istante dell’atto minzionale. La pressione detrusoriale è calcolata sottraendo la pressione addominale dalla pressione intravescicale, così da eliminare gli artefatti causati da variazioni pressorie legate a movimenti (tosse, respiro). In condizioni normali, il completo svuotamento della vescica avviene mediante una contrazione detrusoriale volontaria. Questo tipo di indagine permette di esaminare la capacità contrattile del detrusore il quale è ipoattivo o ipocontrattile se la sua contrazione non è sufficiente a garantire il completo
38
svuotamento vescicale, è acontrattile se non si apprezza alcuna contrazione durante la fase minzionale. L’assenza di contrattilità del detrusore può essere secondaria a un danno neurologico, ed in tal caso si parlerà di areflessia detrusoriale. In altre circostanze, come nell’uropatia ostruttiva organica o nell’incoordinazione sfinterica, a dispetto di una adeguata contrazione detrusoriale, si registra comunque un basso volume minzionale. L’uretra normofunzionale, durante l’atto minzionale, si apre e permette la fuoriuscita di urine; può però capitare che, in presenza di patologia neurologica, durante la fase di svuotamento, lo sfintere striato continui a contrarsi con alte pressioni contemporaneamente alla contrazione del detrusore, rendendo la minzione difficoltosa o impossibile. Tale incoordinazione, causante ostruzione, viene definita dissinergia vescico-sfinteriale e, al pari delle altre forme di BOO, sembra indurre ipertrofia ed ipereccitabilità dei neuroni afferenti delle radici dorsali che innervano la vescica. Quindi, alterazioni nello svuotamento possono essere associate allo sviluppo di sintomi suggestivi di vescica iperattiva e l’ostruzione all’efflusso si collega all’iperattività del detrusore [65].
La video-urodinamica è l’indagine urodinamica in cui alla cistomanometria di riempimento e allo studio pressione-flusso, con l’ausilio della fluoroscopia e l’utilizzo di mezzo contrasto da infondere in vescica, si associa una cistografia retrograda e minzionale. L’esame, combinando il controllo radiologico con la registrazione elettronica dei dati urodinamoci durante il riempimento e lo svuotamento della vescica, fornisce informazioni morfologiche (regolarità parietale, diverticoli, corpi estranei, calcoli, neoformazioni) e funzionali (reflusso vescico-ureterale, contrazioni detrusoriali, stenosi ureterali o uretrali, dissinergia vescico-sfinterica, alterazioni del collo vescicale) che consentono una diagnosi molto accurata delle disfunzioni minzionali.
Nell’iter diagnostico potrebbe, infine, risultare utile l’indagine endoscopica, con cistouretroscopio, al fine di escludere altre cause urologiche quali tumore della vescica o calcoli che condividono il corteo sintomatologico descritto per la sindrome della vescica iperattiva [52].
39
Figura 1: sintomi OAB.
Tabella 1: cause comuni di urgenza e frequenza minzionale.
UROLOGICHE GINECOLOGICHE MEDICHE
INFEZIONI DEL TRATTO
URINARIO GRAVIDANZA TERAPIA DIURETICA
CISTITE INTERSTIZIALE INCONTINENZA DA STRESS DIABETE MELLITO LESIONI DELLA MUCOSA
VESCICALE (PAPILLOMA) CISTOCELE DIABETE INSIPIDO CALCOLI VESCICALI MASSE PELVICHE IPOTIROIDISMO
DIVERTICOLI URETRALI PRECEDENTI INTERVENTI
DI CHIRURGIA PELVICA SCOMPENSO CARDIACO
OSTRUZIONI URETRALI ATROFIA UROGENITALE
POSTMENOPAUSALE POLIDIPSIA PRIMARIA RIDOTTA CAPACITà
VESCICALE
MALATTIE A
TRASMISSIONE SESSUALE IPOPOTASSIEMIA RITENZIONE URINARIA
40
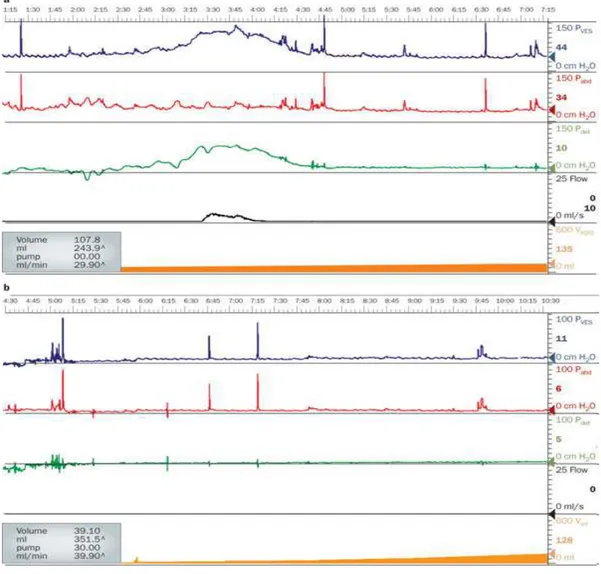
Figura 2: questi tracciati urodinamici sono stati registrati durante il riempimento della vescica con soluzione fisiologica. Si notano: la pressione addominale (linea rossa), la pressione vescicale (linea blue), la pressione detrusoriale (linea verde). Pazienti con OAB refrattaria possono presentare due tipi di tracciato: (a) con DO, (b) senza DO. In (a) la contrazione vescicale inizia al tempo 2:45, raggiunge il picco a 3:30. L’assenza di un’associata variazione pressoria addominale, suggerisce un’ipercontrattilità detrusoriale che, come mostrato, è in tal caso associata a perdita di urina. In (b) si osserva invece un tipico tracciato di soggetto con OAB senza DO e senza incontinenza. Il paziente è stato in grado di tollerare un riempimento vescicale di soli 128 ml, ciò sottolinea una ridotta capacità funzionale vescicale con comparsa del desidero di mingere già a bassi volumi di riempimento (Urodynamic traces for OAB Gulur, D. M. & Drake, M. J. (2010) Management of overactive bladder Nat. Rev. Urol. doi:10.1038/nrurol.2010.147).