Attività Sportiva e Prevenzione
Primaria Cardiovascolare
Sabina Gallina
TUTTE LE DIAPOSITIVE SONO
ESCLUSIVAMENTE MATERIALE DIDATTICO Vietata la vendita e la pubblicazione su
internet
Prevenzione
Cardiovascolare
Prevenzione
Primordiale
Primaria
Secondaria
Prevenzione
Cardiovascolare
Fattori di Rischio
I fattori di rischio cardiovascolari
rappresentano tutte quelle condizioni,
proprie di ciascun individuo, che
aumentano la probabilità di soffrire di
una malattia del cuore e/o dei vasi
Prevenzione Primaria
Strategia di popolazione:stile di vita, fattori ambientali
Strategia per il rischio elevato:identificazione del soggetto a rischio elevato
Prevenzione in chi è affetto da cardiopatia
Quando la malattia si è manifestata si devono prevenire le recidive e/o ridurre la sua progressione
prevenzione secondaria
La correzione dei fattori di rischio modificabili deve essere più aggressiva
ATEROSCLEROSI
E’ una malattia focale dello strato interno (tonaca intima) delle arterie di medio e grande calibro
Può essere intesa come una malattia infiammatorio/fibrotica della parete interna arteriosa
La lesione elementare dell’aterosclerosi (capace di corrispettivo clinico) è l’ateroma o placca, cioè una deposizione rilevata,
focale, fibro-adiposa della parete arteriosa
L’ateroma è costituito da un centro (core) lipidico
(prevalentemente colesterolo) circondato da un cappuccio fibroso (cellule muscolari lisce, collageno, matrice
extracellulare)
Lo sviluppo dell’aterosclerosi è aggravato dai fattori di rischio (fumo, ipertensione, dislipidemia, diabete, ecc)
Sviluppo dell’aterosclerosi Cellule
Schiumose LipidicheStrie IntermediaLesione Ateroma Fibrosa Placca Lesione/rottura complicata
Disfunzione endoteliale
Muscolo liscio e collagene
Prima decade Dalla terza decade Dalla quarta decade
Crescita dovuta principalmente all’accumulo di lipidi Trombosi, ematoma
PATOGENESI DELL’ATEROSCLEROSI:
La formazione della stria lipidica
• Rappresenta la prima alterazione della parete vasale nello sviluppo dell’aterosclerosi, ed è presente fin dalle prime decadi di vita. Si forma attraverso le seguenti tappe:
1. Penetrazione di LDL nella tonaca intima della parete vasale
2. Ossidazione e condensazione delle LDL (ox-LDL e AGEs)
3. Stimolazione delle cellule endoteliali e muscolari a produrre citochine pro-infiammatorie che
richiamano leucociti e monociti attraverso molecole d’adesione (VCAM-1)
4. Penetrazione delle cellule mononucleate nell’intima richiamate da fattori chemiotattici (MCP-1)
5. Trasformazione dei macrofagi in cellule schiumose per azione dell’MCS-F (perdita dell’autoregolazione)
PATOGENESI DELL’ATEROSCLEROSI:
dalla stria lipidica alla placca stabile
• Se lo stimolo persiste la stria lipidica progredisce verso forme
aterosclerotiche più complicate, la placca fibro-lipidica
• La trasformazione in placca è dovuta alla migrazione di cellule muscolari lisce che secernono matrice extracellulare e formano un cappuccio fibroso che separa il core lipidico dal lume vasale (PDGF, bFGF)
• IL-1 e TNF-> PDGF e bFGF
• Probabilmente stimoli meccanici (stress di parete) determinano la secrezione da parte dei macrofagi e delle piastrine di sostanza che stimolano la crescita delle cellule muscolari lisce
• La placca, a differenza della stria, protude nel lume vasale determinando un ostacolo al flusso coronarico
PATOGENESI DELL
’
ATEROSCLEROSI:
dalla placca stabile alla placca instabile
1. La instabilizzazione della placca è dovuta alla formazione di un trombo intraluminale
2. Tale trombosi si sviluppa in presenza di una lesione o fissurazione della placca con conseguente esposizione intravasale di materiale protrombotico ed
attivazione piastrinica
3. La lesione della placca è probabilmente dovuta ad una degradazione del
cappuccio fibroso per rilascio di enzimi proteolitici (metalloproteinasi) da parte dei macrofagi attivati
•
I macrofagi fagocitano le lipoproteine infiltrate ed ossidate nell'intima e si trasformano nelle cellule schiumose, che caratterizzano le strie lipidiche (fatty streaks). La secrezione di citochine e di fattori di crescita, principalmente di derivazione macrofagica, induce la migrazione delle cellule muscolari lisce dalla media nell'intima, dove proliferano, si differenziano nel fenotipo “sintetico” e sintetizzano matrice extracellulare,determinando la trasformazione delle fatty streak nelle lesioni avanzate. Alla crescita delle lesioni può contribuire l'adesione di piastrine all'intima denudata e il formarsi di trombi intramurali, conseguenti alla erosione/ ulcerazione delle placche aterosclerotiche. Quindi, nella patogenesi dell'aterosclerosi intervengono l'endotelio, i leucociti, le cellule muscolari lisce e le piastrine e rivestono un ruolo fondamentale l'infiltrazione lipidica della parete arteriosa e l'azione meccanica del flusso sanguigno sulle pareti dell'arteria.
F.R.MODIFICABILI
F.R.
PARZIALMENTE
MODIFICABILI
F.R.
NON
MODIFICABILI
Fumo
Ipertensione A.
Obesità
Sedentarietà
Dislipidemie
Diabete
Stress e fattori
psicologici
Età
Sesso
Ereditarietà
Età
ü La frequenza della malattia coronarica aumenta
progressivamente con l’età in entrambi i sessi, anche in
assenza di altri fattori di rischio
ü L’incremento diventa significativo dopo i 60 anni
ü Gli uomini si ammalano di coronaropatia aterosclerotica
circa 10 anni prima delle donne
ü L’età media in cui compare il primo attacco di cuore è
0,0 5,0 10,0 15,0 20,0 25-44 45-54 55-64 65-74 75+ Uomini Donne Pe rce nt ua le del la p op ol azi on e
Prevalenza della cardiopatia ischemica nella
popolazione generale, in base all
’
età e al sesso
Heart and Stroke Statistical Update, Dallas, Tex. American Heart Association, 2002)
Sesso
ü Le malattie cardiovascolari sono più frequenti nell’uomo
rispetto alla donna in età fertile (protezione esercitata dagli estrogeni). In menopausa la differenza si annulla
ü I n m e n o p a u s a n e l l a d o n n a d i v e n t a m a g g i o r e
l’espressività di fattori di rischio quali l’ipertensione arteriosa, l’ipercolesterolemia e ipertrigliceridemia, il diabete o la ridotta tolleranza ai carboidrati e l’obesità
0 5 10 15 20 25 30 35 30-3435-3940-4445-4950-5455-5960-6465-6970-7475-7980-8485-8990-9495-99100 Uomini Donne Età (anni) Mo rt al ità p er ca rd io pa tia isch emi ca in % (d at i d el 1 98 8)
Mortalità per cardiopatia ischemica nella popolazione
0 400 800 1200 1600 2500 4500 6500 45-49 50-54 55-59 60-64 65-69 70-74 75-79 80-84 85+ Age Mo rta lity R ate p er 1 00 ,0 00
Cause di morte nella donna
National Center for Health Statistics. Vital Statistics of the United States. Vol II-Mortality; Part A; 1992.
National Cancer Institute. SEER Cancer Statistics Review 1973-1993; 1997.
CAD Stroke Lung cancer Breast cancer Colon cancer Endometrial cancer
ü Il verificarsi di episodi di cardiopatia ischemica precoce
(prima dei 55 anni per gli uomini e prima dei 65 anni per le donne) tra i familiari consanguinei si associa ad un rischio incrementale (indipendente dai fattori di rischio)
ü Il rischio è influenzato dalla precocità dell’evento, dal
vincolo di parentela (la malattia in uno dei genitori conferisce un rischio maggiore) e dal numero di parenti colpiti dalla malattia coronarica
Stress ossidativo
Disfunzione Endoteliale
Sequele cliniche
↓ NO - ↑ Mediatori locali - ↑ ACE tessutale, Ang II
Trombosi PAI-1 Infiammazione VCAM ICAM Citochine Vasocostrizione Endotelina Lesione vasale, rimodellamento Fattori di crescita Rottura della placca Proteolisi ↑ LDL ↑ PA Diabete Fumo MENOPAUSA
Fumo di sigaretta
Miscela eterogenea di oltre 4000 sostanze gassose e
corpuscolari, originate dal processo di combustione delle foglie di tabacco
Le più dannose per l’organismo:
Nicotina (responsabile della dipendenza)
Monossido di Carbonio
Sostanze irritanti e ossidanti
Effetti Fisiopatologici del Fumo
1 - Simpaticomimetici 2 - Pro-trombotici 3 – Aterogenici PAS ++ PAD ++ FC ++ Gittata cardiaca ++ Flusso periferico - - Aggregazione piastrinica ++ Ematocrito ++ Fibrinogeno ++ Viscosità ematica ++ Colesterolo Totale + Colesterolo LDL + Colesterolo HDL - Ac. Grassi liberi +ü L’effetto del fumo è sinergico con gli altri fattori di
rischio, in particolare ipercolesterolemia, ipertensione e diabete mellito
ü Il danno è tanto più grave quanto più alto è il numero
delle sigarette fumate e quanto più giovane è l’età di inizio dell’abitudine tabagica
Smettere di fumare
ü l’aspettativa di vita aumenta di 3-5 anni
ü il rischio si riduce dopo un anno di
astensione dal fumo
ü dopo 20 anni diventa simile a quello di un
soggetto che non ha mai fumato
Riduzione dell’incidenza di cardiopatia ischemica
Esercizio Fisico –Cardiopatia Ischemica
Meccanismi Protettivi
Fattori di Rischio
IPERTENSIONE ARTERIOSA
Stato costante,non occasionale,in cui la
pressione arteriosa è elevata rispetto a standard
fisiologici normali.
La PA è la forza applicata alle pareti vascolari
• Oltre il 20% degli adulti, nella maggior parte delle comunità
del mondo sviluppato e in via di sviluppo, soffre di ipertensione arteriosa
• Una percentuale elevata dei pazienti con ipertensione
arteriosa presenta altri fattori di rischio tra cui dislipidemia, intolleranza al glucosio o diabete, familiarità per eventi cardiovascolari precoci, obesità, tabagismo
• Nonostante gli approcci per la diagnosi e il trattamento
dell’ipertensione arteriosa siano ormai consolidati, si stima che in tutto il mondo meno della metà dei pazienti ipertesi abbia valori di pressione arteriosa adeguatamente controllati
Pressione Sistolica: pressione che si registra nell’aorta dopo la sistole del ventricolo sinistro (PAS)
Pressione Diastolica: pressione che si registra in aorta durante la diastole del ventricolo sinistro (PAD)
Pressione Differenziale: pressione che misura la forza dell’onda di pressione della pulsazione. Si calcola come differenza tra
PAS – PAD
Pressione Media: Pressione di propulsione all’interno dei vasi sanguigni. Si calcola come PAD + 1/3 ( PAS – PAD)
Quanti tipi di pressione arteriosa
abbiamo ?
Definizione e classificazione dei valori di pressione arteriosa
Le recenti linee guida ESC 2013 raccomandano che la diagnosi di ipertensione arteriosa sia eseguita attraverso il riscontro, in almeno due visite mediche, di valori di PA > 140/90 mmHg (valori ottenuti ripetendo la misurazione almeno due volte)
— 6-9 anni <126/82 mmHg — 10-12 anni <130/82 mmHg — 13-15 anni <136/86 mmHg
Il cambiamento dello s/le di vita e la scelta della terapia an/pertensiva
Blood Pressure (mmHg)
Other risk factors,
asymptoma;c organ damage or disease High-‐normal SBP 130–139 or DBP 85–89 Grade 1 HT SBP 140–159 or DBP 90–99 Grade 2 HT SBP 160–179 or DBP 100–109 Grade 3 HT SBP ≥180 or DBP ≥110
No other RF • No BP interven;on
• Life-‐style changes for several months • Then add BP drugs
targe;ng <140/90
• Life-‐style changes for several months • Then add BP drugs
targe;ng <140/90
• Life-‐style changes • Immediate BP drugs
targe;ng <140/90
1-‐2 RF • Life-‐style changes • No BP interven;on
• Life-‐style changes for several months • Then add BP drugs
targe;ng <140/90
• Life-‐style changes for several months • Then add BP drugs
targe;ng <140/90
• Life-‐style changes • Immediate BP drugs
targe;ng <140/90
≥3 RF • Life-‐style changes • No BP interven;on
• Life-‐style changes for several months • Then add BP drugs
targe;ng <140/90 • Life-‐style changes • BP drugs targe;ng <140/90 • Life-‐style changes • Immediate BP drugs targe;ng <140/90
OD, CKD stage 3 or Diabetes • • Life-‐style changes No BP interven;on • Life-‐style changes • BP drugs targe;ng <140/90 • Life-‐style changes • BP drugs targe;ng <140/90 • Life-‐style changes • Immediate BP drugs targe;ng <140/90 Symptoma;c CVD, CKD stage ≥4 or
diabetes with OD/RFs • Life-‐style changes • No BP interven;on
• Life-‐style changes • BP drugs targe;ng <140/90 • Life-‐style changes • BP drugs targe;ng <140/90 • Life-‐style changes • Immediate BP drugs targe;ng <140/90
L’ipotensione ortostatica, che . definita come una
caduta della SBP ≥20 mmHg o della DBP ≥10 mmHg entro 3 min dall’assunzione
dell’ortostatismo, .
Caratterizzata da una peggior prognosi per mortalità. ed eventi CV
38
Ipertensione da camice bianco Si stima che circa il 10-20% dei pazienti dichiarati ipertesi , misurando la P.A. nello studio medico , abbiano valori di pressione nella norma se rilevati a domicilio. Tale diagnosi è più comune tra le donne e gli anziani.
Ipertensione mascherata
Circa il 13% della popolazione presenta valori di pressione nella n o r m a q u a n d o r i l e v a t i i n ambulatorio ma un quadro di i p e r t e n s i o n e d o c u m e n t a b i l e a t t r a v e r s o u n m o n i t o r a g g i o ambulatoriale pressorio delle 24/h (ABPM) o ripetute misurazioni effettuate a domicilio (HBPM).
L’ipertensione mascherata È frequentemente associata ad
altri fattori di rischio tra cui il OD asintomatico e l’aumentato rischio di diabete e di
ipertensione sostenuta
Si raccomanda l’impiego del termine “ipertensione da camice bianco” e
“ipertensione
mascherata” solo per definire soggetti non trattati
DEFINIZIONE FIOPATOLOGICA : Ipertensione primaria
Ipertensione secondaria
Definizione di ipertensione
DEFINIZIONE CONCETTUALE:
“Il livello di pressione arteriosa al quale i benefici (meno i rischi ed i costi)
del trattamento superano i rischi ed i costi (meno i benefici) dell’astensione”.
Ipertensione
essenziale 95%
Ipertensione
secondaria 5%
Insufficienza renale cronica Stenosi arterie renali
Morbo di Cushing Coartazione aortica Ipertensione iatrogena Uropatia ostruttiva Feocromocitoma Iperaldosteronismo Apnee notturne Malattie tiroide/paratiroide Ipertensione gestazionale
Fattori ambientali
• Eccessiva assunzione di sale
• Obesità
• Stile di vita sedentario
Fattori geneticamente correlati • Inapproriata iperattivazione del sistema renina-angiotensina-aldolterone e del sistema nervoso
simpatico
• Irrigidimento dell’aorta con l’avanzare dell’età • Alterato bilanciamento di
mediatori vasoattivi (con incremento del tono
vasocostrittore)
Ipertrofia concentrica della parete vasale Rigidità della parete vasale soprattutto nei pazienti di età avanzata (arteriosclerosi calcifica
della media di Mockenberg)
disfunzione endoteliale diminuito rilascio di NO e aumento del rilascio di endotelina 1 aumento
Fisiopatologia dell’ipertensione: PRESSIONE ARTERIOSA =
Gittata cardiaca × resistenze periferiche aumento aumento precarico contrattilità Iperattività Sistema simpatico Costrizione venosa volemia Costrizione
funzionale Ipertrofia strutturale
eccesso Renina- angiotensina fattori endotelio- derivati
Complicanze dell’ipertensione: Il danno d’organo
cuore cervello grandi vasi reni occhi
Patogenesi del danno d’organo: • Alterazioni del flusso arterioso • Disfunzione endoteliale
• Ipertrofia cellule muscolari liscie
Danno d’organo:
OCCHIO: retinopatia = alterazioni vascolari del fondo dell’occhio
• Retinopatia ipertensiva
• Retinopatia arterosclerotica
Conseguenze funzionali: riduzione del visus fino alla completa cecità
Cenni di anatomia del circolo coronarico: Circolo coronarico = sistema di arterie e vene deputate
rispettivamente al trasporto del sangue arterioso ossigenato e alla raccolta del sangue venoso ricco di anidride carbonica
rispettivamente verso e dal tessuto miocardico
Strutturazione
Arterie del cuore (coronaria dx e sx)
arteriole capillari vene cardiache venule capillari rete capillare
Aorta (arteria principale
del sistema cardiovascolare periferico)
Seno coronarico
(sistema di raccolta del sangue venoso,
convogliante
Danno d’organo CUORE:
• Aumento della tensione di parete del ventricolo sx
Ipertrofia miocardica
Conseguenza funzionale: disfunzione sistolica • Aterosclerosi coronarica
Conseguenza funzionale: riduzione del
Risposta del cuore all’incremento del postcarico ventricolare sinistro secondario al progressivo aumento della pressione arteriosa e delle
resistenze periferiche totali causato dalla vasculopatia ipertensiva. E’ caratterizzata da alterazioni dell’emodinamica e della riserva coronarica,
aritmie cardiache, ipertrofia e dilatazione ventricolare sinistra, fibrosi ventricolare, disfunzione diastolica ed insufficienza cardiaca.
IPERTROFIA VENTRICOLARE SINISTRA
Ipertrofia concentrica
Replicazione in parallelo dei sarcomeri.
Ipertrofia eccentrica
Replicazione in serie dei sarcomeri.
IPERTENSIONE ARTERIOSA
ISCHEMIA DEL MIOCARDIO
Aterosclerosi Ipertrofia ventricolare
Danno d’organo
RENE :
• Nefro-angio-sclerosi = sclerosi (aumento del tessuto fibroso) del parenchima renale
e dei vasi renali Conseguenze funzionali:
Riduzione della funzione renale di eliminazione dei cataboliti tossici dall’organismo fino alla completa insufficienza renale
Danno d’organo:
INTERESSAMENTO CEREBRALE
Emorragie cerebrali a rottura delle arterie
che irrorano la massa cerebrale
Ischemia cerebrale da
occlusione aterotrombotica delle arterie del cervello
Conseguenze dell’IA sull’apparato cardiovascolare:
ARTERIE: aumento dello spessore della parete arteriosa, ridotta
capacità elastica, alterata funzione endoteliale (DISFUNZIONE ENDOTELIALE), formazione di placche ateromasiche.
Modifiche dello s,le di vita includen, interven, sull’alimentazione e sull’a6vità fisica giornaliera, nonché sulla riduzione dello stress, se
presente. +
Riduzione ponderale, se è presente sovrappeso/obesità
Terapia farmacologica TRATTAMENTO!
Meccanismi Protettivi
Fattori di Rischio
IPERTENSIONE ARTERIOSA
• Modificazioni del sistema nervoso autonomo
• Riduzione reattività pressoria agli stimoli
stressanti
• Riduzione catecolamine e renina da stress
• Capillarizzazione
L’effe]o ipotensivante dell’esercizio fisico acuto si man;ene per 4-‐10 ore post-‐esercizio anche se
Condizione clinica costante in cui la pressione arteriosa risulta essere al di sopra dei livelli fisiologici
Sistolica (mmHg) Diastolica (mmHg) Ottimale <120 <80 Normale 120-129 80-84 Normo - alta 130-139 85-89 Ipertensione 1 140-159 90-99 Ipertensione 2 160-179 100-109 Ipertensione 3 ≥ 180 ≥110 Ipertensione sistolica isolata ≥140 <90
• Attività fisica
Movimento corporeo causato dalla
contrazione dei muscoli scheletrici che concorre ad aumentare il consumo energetico.
• Esercizio fisico
Movimento ripetitivo, pianificato e strutturato, finalizzato a migliorare o a mantenere la forma fisica.
• Sports
Tipologia di esercizio fisico, costituito da un insieme di regole e obiettivi per eccellere in abilità atletiche.
Ipertensione ed Esercizio Fisico
• Dopo singola seduta di allenamento (negli ipertesi):
PAS calo medio di 5-8 mmHg per 11-12 ore PAD calo medio di 6-8 mmHg per 6-8 ore
• Dopo programma di allenamento calo
permanente (negli ipertesi):
PAS da 5-25 mmHg, calo medio 11mmHg PAD da 3-25 mmHg, calo medio 8 mmHg
• In soggetti normotesi:
PAS calo medio di 3,2 mmHg PAD calo medio di 3,1 mmHg
Ipertensione e esercizio fisico
Aumento del letto capillare e venulare a livello muscolare.
Re-setting dei β-recettori.
L’aumento di forza determina una minore risposta pressoria a parità di carico (minore % di CVM) :
Quindi vi è una riduzione delle risposte pressorie per esercizi fisici svolti nella vita quotidiana
MCV
50%
MCV
35% PAM
La Risposta Pressoria Ad Un Esercizio Con Pesi Dipende Dalla Massa
Muscolare Coinvolta Ed E’ Proporzionale Alla % CVM
Quindi se il carico è sufficientemente basso la risposta pressoria può essere
Esercizio contro resistenza
Anche l’esercizio contro resistenza produce effetti nella riduzione della pressione arteriosa (inferiori rispetto all’aerobico)
CLINICS 2010 REVIEW
Esercizio contro resistenza
DINAMICO
Esercizio contro resistenza
ISOMETRICO
Nonostante alcune meta-analisi abbiano riportato risultati positivi sul beneficio cardiovascolare e sulla riduzione della pressione arteriosa, i rischi e i
potenziali effetti avversi del transitorio aumento di pressione non sono ancora stati, del tutto stabiliti.
Allenamento
continuo vs.
interval training
Il risultato principale di questo studio è stato che l’esercizio fisico, dopo 16 settimane, ha portato a una diminuzione della pressione
arteriosa, specialmente in quei soggetti che avevano una iniziale pressione arteriosa più alta,
MA SOLO L’INTERVAL TRAINING HA MIGLIORATO ANCHE LE
RESISTENZE VASCOLARI PERIFERICHE
Principio F.I.T.T.
• Frequenza: esercizio aerobico anche tutti i giorni della settimana; esercizio di contro resistenza 2-3 volte a settimana
• Intensità: 40-70 % della VO2 reserve per
l’esercizio aerobico, al 40-60% per l’attività di forza
• Tempo: dai 30 ai 60 minuti al giorno, per l’attività aerobica, l’esercizio di forza invece dovrebbe essere costituito da 2-3 serie di 10-12 ripetizioni, per 8-10 esercizi che coinvolgano i più grandi gruppi muscolari
• Tipo: sia attività aerobiche che esercizi di forza
IPERTENSIONE ed ESERCIZIO FISICO! RIASSUMENDO!
4 giorni a sehmana è il minimo
consigliato per avere effeh ACUTI quasi con;nui durante tu]a la sehmana L’intensità di allenamento dovrebbe
essere
compresa tra il 40 ed il 70% della VO2 reserve o della HRR.
. La DURATA della seduta di allenamento aerobico dovrebbe essere
compresa tra i 30 ed i 60 minu;.
L’esercizio fisico di elezione nell’ipertensione è l’ESERCIZIO FISICO AEROBICO
L’esercizio fisico di FORZA è stato trovato in grado di indurre
delle significa;ve modificazioni della pressione arteriosa
(non equivalenL a quelle oMenute con
l’aerobico), solo quando si lavora con la FORZA RESISTENTE
con l’u;lizzo contemporaneo di mol; muscoli o di grosse
masse muscolari.
L’AEROBIC CIRCUIT TRAINING E’ IN GRADO DI RIDURRE
SIGNIFICATIVAMENTE I VALORI DI PRESSIONE ARTERIOSA
Terapia farmacologica
β- bloccanti - eccessiva ipotensione da post esercizio- bradicardia Diuretici -ipopotassiemia;
- eccessiva disidratazione.
Prescrizione dell’esercizio fisico
Screening preventivo cardiologico
La prescrizione dell’esercizio fisico (PEF) nei confronti di un paziente iperteso è un atto medico e, come tale, necessita di una valutazione delle condizioni generali del paziente
per fare in modo che risulti adeguato e privo di rischi
• Individuare eventuali fattori di rischio
• Stabilire eventuali comorbidità
Ipertensione Arteriosa e Ahvità
Spor;va
Idoneità spor;va agonis;ca (COCIS 2009) I.A. secondaria ( causa? )
Stra;ficazione del rischio:
a) Grado dell’I.A., pressione differenziale,età, fumo, dislipidemie, glicemia
elevata, obesità addominale, diabete, familiarità, “s. metabolica” b) Danno d’ organo: card. Ipertensiva,spessore in;ma-‐media caro;dea,
>cre;nina, < clearance, microalbuminuria
c) Condizioni cliniche associate: mal. cerebrovasc, cardiopa;e, nefropa;e, vasculopa;e aterosc, re;nopa;e avanzate
Idoneo o non idoneo ?
•
Fondamentale è il test ergometrico ( Max o almeno 85% ).
PA max > 240 ( viene considerata una anomalia non assoluta
ma indica;va ).
•
Monitoraggio (3 strategie) è considerato molto importante
nell’ iperteso e nel normoteso con risposta ipertensiva allo
sforzo.
•
Stra;ficazione del rischio.
Idoneo o non idoneo ?
•
Iperteso con rischio elevato o molto elevato idoneo a sport
di ;po A (subordinato a un buon controllo pressorio e una
corre]a assunzione farmacologica), idem per PA normale/
alta e rischio elevato o molto elevato (.. Terapia)
•
Iperteso con rischio basso e ..test <240 idoneo a tuh gli
Idoneo o non idoneo?
•
Iperteso con rischio moderato..< 240 valutare caso per caso
(anche considerando il ;po di sport)
•
Iperteso a rischio basso e moderato..>240 idoneità
subordinata al controllo pressorio tramite terapia (a riposo
e da sforzo..), idoneità semestrale con dichiarazione..
Idoneo o non idoneo?
•
Discorso a parte merita il normoteso con esagerata
risposta pressoria allo sforzo. Se < 40aa in assenza di
fa]ori di rischio e un buon monitoraggio idonei con
follow up più accurato ( sviluppano frequentemente
I.A. e ipertr. Ventr. Sx.). Se < 30aa misurazione
pressione aor;ca centrale.
Terapia an;pertensiva e ahvità spor;va
•
Il farmaco ideale deve: non diminuire la risposta
cardiaca all’esercizio -‐ non essere aritmogeno -‐
assicurare la distribuzione del sangue ai muscoli -‐
non interferire con la u;lizzazione dei substra;
energe;ci.
“Boccia;”
•
Diure;ci
•
Beta bloccan; Non possono
essere considera; una terapia di prima scelta per lo
spor;vo a causa della loro interferenza sull’
equilibrio ele]roli;co e sulla performance, sono
anche inseri; nella lista delle sostanze dopan;.
“Promossi”
•
Ace inibitori: ok per es.isotonico e isometrico (tosse-‐
ipotensione-‐>ipoglic.)
•
Ca antag: ok isotonico, dubbi isometrico (dolori
musc.-‐edemi ar; inferiori)
•
Doxazosina: non effeh nega;vi sulla performance-‐
bassa efficacia durante sport
•
Sartani: efficace in isotonico, buono per la
performance, non tosse ( problema K )
Sport-‐terapia nell’ iperteso
•
Il sogge]o iperteso con rischio globale tale da
non poter fare agonismo, deve essere inviato
verso un’ ahvità fisica regolare e con;nua;va
che entri nel suo “bagaglio terapeu;co”.
•
In assenza di importan; danni d’ organo (++ Ipert.
Ventr. Sx) gli effeh del training fisico sono tuh
posi;vi: <10mmHg ( 5-‐7 U.S.A.) della
P.A.max/min >funzionalità cardiopolm. e la forza
muscol <rischio cardiovasc.,< il peso e migliora la
qualità della vita,< s;ffness arteriosa, migliora la
funzione endoteliale, migliora l’ asse]o metabolico e
coagula;vo
Screening Iniziale (Italia)
•
Con un adeguato screening i rischi di even; cardiov.
maggiori sono molto bassi.
•
Il TE massimale e l’ Ecocuore sono sempre necessari.
•
A]enzione e prudenza per ahvità troppo intense in
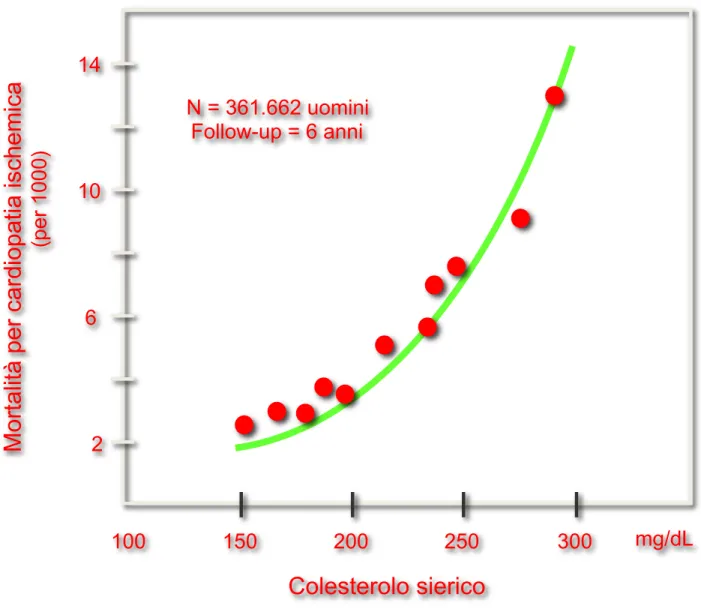
Figura 6. Relazione tra livelli ematici di colesterolo e mortalità per cardiopatia ischemica (studio MRFIT). (da: Stamler J, JAMA 1986).
14 10 6 2 100 150 200 250 300 mg/dL Colesterolo sierico Mo rt al ità p er ca rd io pa tia isch emi ca (p er 10 00 ) N = 361.662 uomini Follow-up = 6 anni
IRLANDA USA 0 100 200 300 400 500 600 700 180 200 220 240 260 280 GIAPPONE FINLANDIA DANIMARCA AUSTRALIA NUOVA ZELANDA INGHILTERRA CANADA ITALIA ISRAELE Colesterolo sierico Mo rt al ità p er ca rdio pa tia isch emi ca (p er 10 00 ) SERBIA UNGHERIA IUGOSLAVIA SVEZIA BELGIO SVIZZERA
Figura 7. Relazione tra livelli ematici di colesterolo e mortalità per
cardiopatia ischemica in 19 Paesi.(da :Simons LA, Am J Cardiol 1986).
FRANCIA GERMANIA OVEST POLONIA
LIPOPROTEINE
LDL
HDL
Attraversano la parete arteriosa e si accumulano nella placca
aterosclerotica
Contribuiscono a rimuovere il
colesterolo dalla placca aterosclerotica ed hanno un’azione protettiva
Colesterolo
Proteine
COLESTEROLO CATTIVO COLESTEROLO BUONO
• Materiale didattico
• Vietata la vendita e la pubblicazione su internet
CHILOMICRONI
Sinte;zza; a par;re dai grassi assun; con la dieta si occupano del grasso di assunzione fuori dal fegato.
VLDL
Sinte;zza; nel fegato, sono i precursori delle LDL e rappresentano il principale carrier di colesterolo nel sangue con direzione dal
fegato alla periferia
HDL
Hanno ruolo inverso rispe]o alle LDL, ovvero, legano e
trasportano il colesterolo libero dalla periferia al fegato per essere degradato.
I trigliceridi rappresentano la forma più concentrata di energia che viene immagazzinata nel tessuto adiposo per il successivo utilizzo.
Sono insolubili in acqua e la loro sintesi avviene nell’intestino, nel fegato, nel tessuto adiposo, nei reni, nelle ghiandole mammarie e
nei muscoli.
I lipidi che vengono assunti tramite il regime alimentare sono Costituiti principalmente da trigliceridi.
Nell’uomo i trigliceridi possono derivare non solo dall’assunzione dei grassi presenti nel proprio regime alimentare, ma anche da un
processo di sintesi che parte dai carboidrati.
TRIGLICERIDI!
• Materiale didattico
• Vietata la vendita e la pubblicazione su internet • Vietato l’uso diverso dallo studio
CLASSIFICAZIONE!
• Materiale didattico
• Vietata la vendita e la pubblicazione su internet
• Vietato l’uso diverso dallo studio
≥ 40 II estremamente
alto
estremamente alto
35 – 39.9 II molto alto molto alto
Obesità 30 – 34.9 I alto molto alto
Sovrappeso 25 – 29.9 aumentato alto
Normopeso 18.5 – 24.9 aumentato
Sottopeso < 18.5
Definizione BMI Classe di
obesità Rischio relativo *
(Kg/m2)
Circonferenza vita
Uomini ≤ 102 cm > 102 cm Donne ≤ 88 cm > 88 cm
* Willett WC. J Am Med Assoc 1995;273:461 Rexrode KM. J Am Med Assoc 1998;280:1843
Anche per le iperlipidemie, l’esercizio fisico di elezione è l’ESERCIZIO FISICO AEROBICO
L’esercizio fisico di FORZA è in grado di indurre
delle significa;ve modificazioni del profilo lipoplasma;co di basso grado.
L’AEROBIC CIRCUIT TRAINING ed il CONCURRENT TRAINING SONO STATI TROVATI IN GRADO DI INDURRE SIGNIFICATIVE
MODIFICHE DEL PROFILO LIPOPLASMATICO IPERLIPIDEMIA, IPERTRIGLICERIDEMIA
ed ESERCIZIO FISICO
modalità
• Materiale didattico
• Vietata la vendita e la pubblicazione su internet • Vietato l’uso diverso dallo studio
IL PARAMETRO PIU’ IMPORTANTE E’ IL VOLUME DI ALLENAMENTO
SPESA ENERGETICA SETTIMANALE DA ESERCIZIO FISICO DI ALMENO 1200 KCAL
oppure
PERCORRENZA SETTIMANALE DI ALMENO 20 KM, MEGLIO 30
per una durata conLnua di ALMENO 6 MESI… MEGLIO 9
A. Di Blasio
IPERLIPIDEMIA, IPERTRIGLICERIDEMIA ed ESERCIZIO FISICO
• Materiale didattico
• Vietata la vendita e la pubblicazione su internet • Vietato l’uso diverso dallo studio
I ;pi di forza che sono sta; trova; in grado di indurre modifiche del profilo lipoplasma;co, che rimangono sempre
inferiori rispe]o alle modifiche indo]e dall’esercizio fisico aerobico, sono la FORZA GENERALE e la FORZA RESISTENTE.
Anche in questo caso il VOLUME di lavoro è importante.
Pertanto, 3 sedute sehmanali di esercizio fisico aerobico, è la MINIMA QUANTITA’ da consigliare per il management lipidico
L’ideale sarebbero 5 sedute sehmanali, anche perché la RIDUZIONE DI LDL E TRIGLICERIDI si ha anche a]raverso l’INCREMENTO dell’u;lizzo
degli acidi grassi quale principale fonte energe;ca per la pra;ca dell’esercizio fisico e per il ripris;no delle riserve muscolari di glicogeno
• Materiale didattico
• Vietata la vendita e la pubblicazione su internet • Vietato l’uso diverso dallo studio
Indipendentemente dall’andamento della massa grassa,
l’ESERCIZIO FISICO ha effeh POSITIVI sul
PROFILO LIPIDICO PLASMATICO.
• Trigliceridi 20-54%
• Colesterolo tot 4-12%
– HDL-C
10-60%
– LDL-C
9-25%
Effetto legato all’intensità ed alla regolarità
dell’esercizio
LA riduzione ponderale deve
essere SEMPRE considerato un obie6vo da perseguire nel soggeIo iperlipidemico ed in condizione di sovrappeso/obesità
HDL inibiscono l’adesione dei monociti circolanti all’endotelio e Inibisce l’ossidazione delle LDL
L’EPOC
(i.e. Excess Post-‐exercise Oxygen Consump;on) serve a: • risaturare sangue e muscolo di O2;
• risinte;zzare ATP e crea;n-‐fosfato; • smal;re l’acido lahco;
• sostenere l’elevata circolazione, ven;lazione e temperatura corporea;
• resintesi delle riserve di glicogeno e shi{ di u;lizzo energe;co dai carboidra; ai grassi;
• degradazione e sintesi proteica.
BASI FISIOLOGICHE
L’EPOC
Esercizio Fisico –Cardiopatia Ischemica
Meccanismi Protettivi
Fattori di Rischio
DIABETE MELLITO
• Miglioramento Sensibilità Insulinica • Prevenzione Diabete Mellito Tipo 2
• Aumentata sensibilità all’insulina • Ridotta produzione di glucosio da
parte del fegato
• Incremento del consumo di glucosio da parte delle cellule
muscolari rispetto alla cellule adipose
Esercizio Fisico –Cardiopatia Ischemica
Meccanismi Protettivi
Fattori di Rischio
DIABETE MELLITO
Reduction in the Incidence of Type 2 Diabetes with Lifestyle Intervention or Metformin
NEJM
Riduzione del 10% del peso
Mortalità >20% mortalià totale
>30% mortalità nei pz. diabetici >40% mortalità nei pz. obesi
Pressione Arteriosa 10mmHg dei valori pressori
sistolici e diastolici
Diabete 50% glicemia a digiuno
Lipidi 10% colesterolo totale
15% LDL
30% trigliceridi 8% HDL
Attività fisica 2-3 Kg
Esercizio Fisico –Cardiopatia Ischemica
Meccanismi Protettivi
BENEFICI ASSOCIATI AD ATTIVITA
’
MODERATA E REGOLARE
Ø attivazione piastrinica
Ø capacità procoagulante
Ø capacità fibrinolitica
Ø livelli di PCR
Esercizio Fisico –Cardiopatia Ischemica
Meccanismi Protettivi