~ 1 ~
INDICE
CAPITOLO 1: RIASSUNTO ...
Pag. 3CAPITOLO 2: INTRODUZIONE ...
Pag. 8 Definizione e inquadramento nosografico della CSS ... Pag. 8 Storia ed epidemiologia ... Pag. 10 Eziopatogenesi (anca ed eosinofili) ... Pag. 12 Storia naturale ... Pag. 19 Impegno dell’apparato respiratorio ... Pag. 27Alte vie respiratorie ... Pag. 27
Infiltrati polmonari e bronchi ectasie ... Pag. 31 Asma bronchiale ... Pag. 38 Diagnosi di vasculite di Churg-Strauss ... Pag. 45 Diagnosi differenziale ... Pag. 48 Valutazioni cliniche (BVAS, VDI, FFS) e di laboratorio al momento della diagnosi e del follow-up ... Pag. 54 Terapia ... Pag. 59 Prognosi e long-term outcomes ... Pag. 65
~ 2 ~
CAPITOLO 3: SCOPO DELLA TESI ...
Pag. 68CAPITOLO 4: MATERIALI E METODI ...
Pag. 70CAPITOLO 5: ANALISI STATISTICA ...
Pag. 80CAPITOLO 6: RISULTATI...
Pag. 81CAPITOLO 7: DISCUSSIONE ...
Pag. 106~ 3 ~
R
IASSUNTOPremessa: La Sindrome di Churg-Strauss (CSS) è una forma rara di
vasculite necrotizzante dei vasi di piccolo e medio calibro descritta per la prima volta nel 1951 dagli autori eponimi. Si presenta con eguale prevalenza nel sesso maschile e femminile, con picchi di massima incidenza in età medio-adulta (38-48 anni).
La reale frequenza della malattia non è facile da determinare; nella popolazione generale si stima un’incidenza compresa fra i 2,4 e 6,8/ milione di abitanti/anno potendo raggiungere valori molto più alti, oltre 60/ milione di abitanti/anno, fra gli asmatici.
La malattia è tradizionalmente divisa in tre momenti: la fase prodromica in cui il quadro clinico è dominato dall’asma bronchiale e dalla patologia naso-sinusale; la fase iper-eosinofila con possibile sviluppo di infiltrati eosinofili a carico principalmente di polmone, apparato gastro-enterico e miocardio ed infine la fase vasculitica con coinvolgimento prevalente del sistema nervoso periferico, cute e rene.
L’asma bronchiale rappresenta son solo un momento d’esordio della malattia ma ne accompagna ciascuna fase assumendo andamento cronico
~ 4 ~
e forma spesso severa e condizionando l’uso prolungato della terapia cortico-steroidea.
Nonostante questa premessa l’andamento dell’asma in corso di sindrome di Churg- Strauss è poco documentato, in particolare una volta raggiunto il controllo delle manifestazioni sistemiche di malattia.
Obiettivi: Studio osservazionale “cross-sectional” finalizzato a: 1) caratterizzare la
funzione polmonare e la flogosi delle vie aeree in pazienti con diagnosi di CSS; 2) comparare l’andamento dell’asma con le manifestazioni sistemiche di malattia e con i biomarkers umorali; 3) caratterizzare la patologia delle vie aeree superiori e stabilirne la correlazione con l’impegno delle basse vie respiratorie; 4) comprendere quanto l’asma bronchiale e la patologia nasale influenzino la qualità di vita di pazienti con sindrome di Churg-Strauss considerati in remissione di malattia sistemica.
Metodi: Sono stati arruolati 32 soggetti con diagnosi di CSS, per ciascuno dei quali
è stata effettuata la raccolta, retrospettiva ed attuale, dei dati clinici, laboratoristici, funzionali respiratori e sistemici di malattia, la terapia pregressa ed attuale. L’assetto respiratorio è stato valutato mediante prove di funzionalità respiratoria, test di provocazione bronchiale con metacolina (PD20FEV1), misurazione della percentuale di eosinofili nell’espettorato e dell’ossido nitrico nell’esalato (eNO). La gravità e il controllo dell’asma sono stati espressi secondo linee guida GINA e mediante “Asthma Control Test” (ACT). L’attività di malattia sistemica e danno da malattia e iatrogeno sono stati quantificati con gli indici
~ 5 ~
clinimetrici: BVAS (Birmingham Vasculitis Activity Score) e VDI (Vasculitis Damage Index).
La rivalutazione della patologia nasale è stata eseguita mediante visita ORL con endoscopia nasale con fibrolaringoscopio flessibile; l’entità dell’infiammazione nasale è stata indagata mediante studio della cellularità nasale.
In ultimo sono stati somministrati questionari generici per una definizione più precisa della qualità di vita dei pazienti e questionari specifici per patologia: AQLQs per l’asma bronchiale, e SNOT-22 per la patologia nasale.
Per l’analisi statistica sono stati impiegati chi-quadro, t-test e McNemar test, indice di correlazione di Spearman e Welch-Anova.
Risultati: Dall’analisi emerge come la maggior parte dei pazienti, con buon
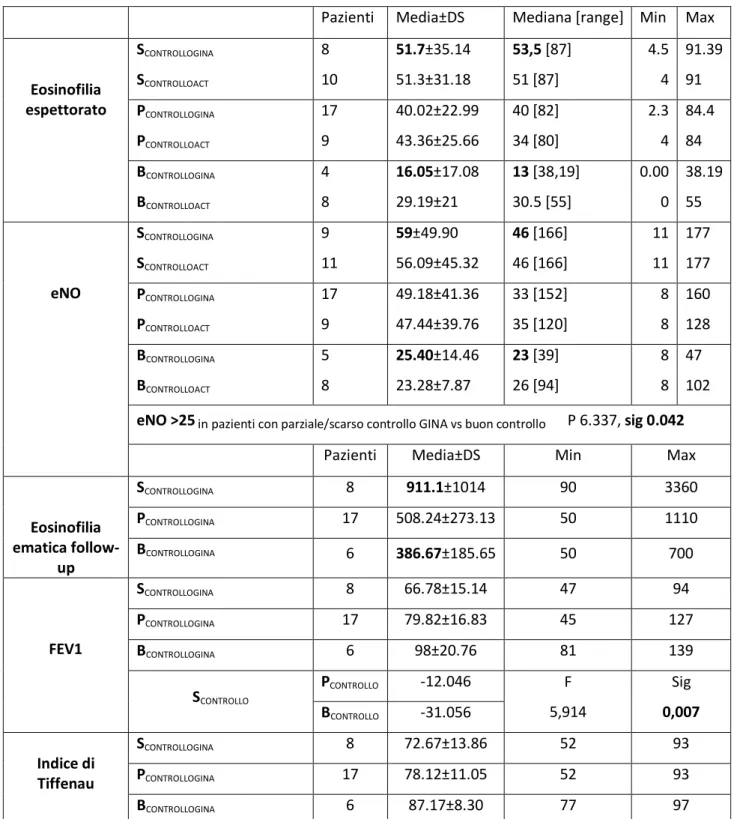
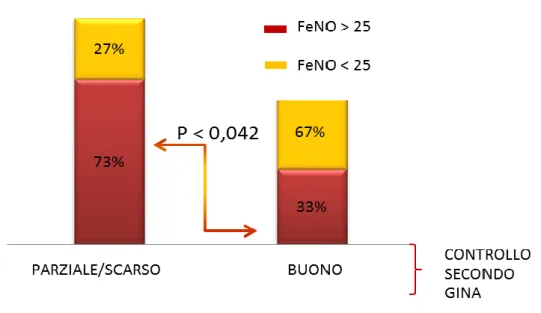
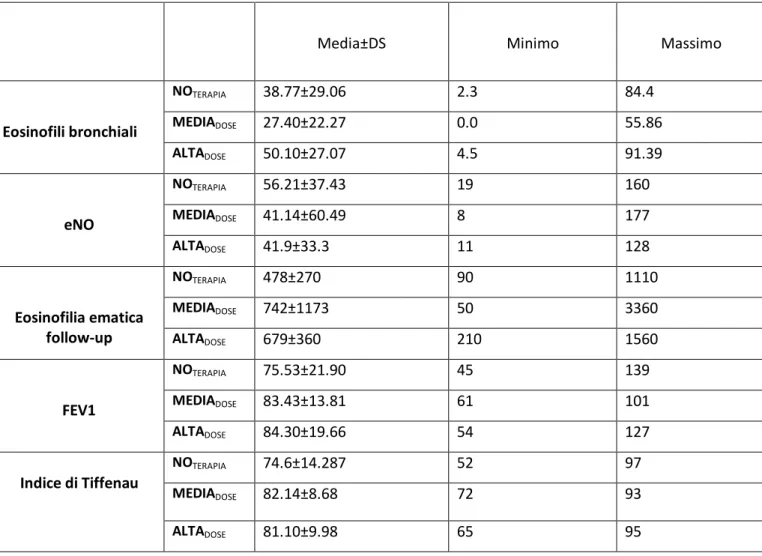
controllo dell’eosinofilia ematica e delle manifestazioni sistemiche di malattia, presenti un’asma attiva scarsamente o parzialmente controllata con significativa riduzione della funzione polmonare e marcata iperreattività bronchiale. Alti valori di eosinofili nell’espettorato e NO moderatamente aumentato sono stati riscontrati in oltre l’87% dei pazienti con valori percentuali, di entrambi i marcatori, molto più alti nei soggetti non asma non controllato secondo GINA e secondo ACT. Solamente il 53% dei pazienti assumeva terapia regolare con corticosteroidi per via inalatoria, mentre oltre il 96% dei pazienti era trattato con corticosteroidi per via sistemica come terapia di mantenimento della vasculite. Emerge inoltre come l’infiammazione bronchiale (eosinofilia nell’espettorato) correli in maniera statisticamente significativa con la funzione polmonare (Indice
~ 6 ~
di Tiffenau e FEV1), oltre che con il principale marcatore di infiammazione sistemica (eosinofilia ematica).
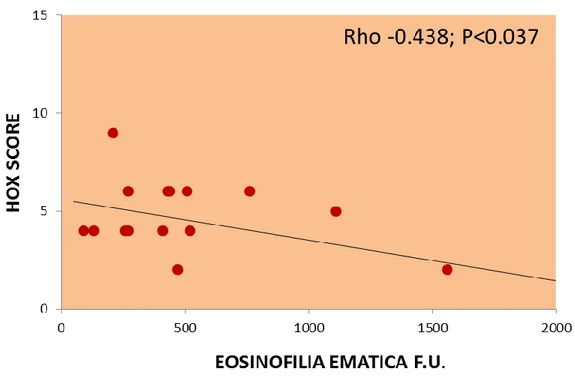
Una correlazione significativa è stata inoltre osservata fra FEV1 ed il livello di controllo dell’asma secondo ACT (significatività 0,007) e secondo linee guida Gina (significatività 0,009).
La quasi totalità dei pazienti presenta una patologia di tipo rinologico, sintomatica e non trattata; i pazienti con poliposi nasale più severa hanno un maggior grado di infiammazione nasale e più alti livelli di eosinofili su sangue periferico.
Infine i punteggi dei questionari generici sulla qualità di vita correlano in maniera fortemente significativa con quelli specifici per patologia nasale (SNOT-22) ed asma bronchiale (AQLQs) a rimarcare il disagio che la problematica respiratoria determina nel vissuto quotidiano di questi pazienti.
Conclusioni: I pazienti con CSS anche in remissione di malattia sistemica
presentano un’asma in parziale/scarso controllo, per altro complicata da una patologia delle alte vie respiratorie. I markers di infiammazione delle vie aeree possono rappresentare un buon parametro per il monitoraggio dell’andamento dell’asma e della patologia nasale in questi pazienti, nonché fornire un valido aiuto nella gestione della terapia sia locale che sistemica.
Ottenere un buon controllo dell’asma e della patologia nasale sembra un elemento indispensabile per raggiungere un buon livello della qualità di vita.
~ 7 ~
Un approccio multidisciplinare è comunque indispensabile per ottimizzare la gestione clinica e terapeutica della CSS.
~ 8 ~
DEFINIZIONEEINQUADRAMENTONOSOGRAFICODELLACSS
La sindrome di Churg Strauss è una forma relativamente rara di vasculite necrotizzante sistemica che coinvolge essenzialmente i vasi di piccolo e medio calibro. Le vasculiti sono un gruppo eterogeneo di condizioni morbose il cui fattore istopatologico comune è rappresentato da infiammazione e necrosi delle pareti vasali (1;2). Le manifestazioni cliniche si differenzieranno quindi, in larga misura, per estensione, durata e sede dell’alterazione vasale. Possono essere colpiti vasi di qualunque tipo e di qualsiasi calibro: arterie, arteriole, venule e capillari (3). In rapporto all’eziologia le vasculiti possono essere distinte forme idiopatiche e vasculiti da cause note. Nel primo caso l’interessamento vascolare è primitivo ed il quadro clinico è interamente imputabile al danno a carico dei vasi sanguigni e alle sue conseguenze. Nel secondo caso il processo vasculitico è espressione secondaria di una condizione morbosa primitiva (es. processo vasculitico in corso di neoplasie o vasculiti associate ad altre connettiviti come il lupus, l’artrite reumatoide, la crioglobulinemia etc.) o comunque riconducibile ad agenti esogeni chiaramente identificabili come farmaci o agenti infettanti (es.vasculiti associate a malattie infettive o reazioni di ipersensibilità a farmaci) . La vasculite di Churg Strauss è tradizionalmente inclusa nell’ambito delle vasculiti associate ad anticorpi anti-citoplasma dei neutrofili (ANCA) quali la Micropoliarterite e la
~ 9 ~
granulomatosi di Wegener ma rispetto a queste presenta delle caratteristiche sue peculiari che ne giustificano un’ autonoma collocazione nosografica fra le vasculiti granulomatose primitive o idiopatiche(4)
Da un punto di vista clinico-laboratoristico la sindrome di Churg Strauss si contraddistingue per la presenza di iper-eosinofilia ematica e tissutale, asma ad esordio tardivo, impegno delle alte e basse vie respiratorie nonché manifestazioni d’organo patogeneticamente correlate a vasculite e/o danno mediato da eosinofili (5). Le lesioni anatomo-patologiche patognomoniche della CSS sono la vasculite necrotizzante, i granulomi epitelioidi e gli infiltrati eosinofili (6), tali elementi solitamente non coesistono né spazialmente, né temporalmente se non in una minima percentuale di pazienti.
Accanto alla sindrome tipica esistono forme fruste in cui alcune delle caratteristiche sopra citate possono mancare o essere poco evidenti rendendo così difficile un corrette inquadramento diagnostico (7).
~ 10 ~
STORIAEDEPIDEMIOLOGIA
La Sindrome di Churg-strauss fu per la prima volta descritta nel 1951 dagli autori eponimi che riscontrarono su 12 casi autoptici e 2 pazienti una sindrome tipica che definirono come “granulomatosi allergica o angioite allergica” (8)
Successivamente Rose and Spencer riportarono 111 diagnosi autoptiche di Pan Arterite Nodosa (PAN), 32 delle quali si distinguevano per un impegno polmonare simile a quello descritto nei pazienti con sindrome di Churg-Strauss. Questi pazienti presentavano infatti livelli significativamente più alti di eosinofili su sangue periferico, eosinofilia tissutale e granulomi necrotizzanti extravascolari. Gli autori notarono inoltre come questi pazienti soffrissero di una forma di asma bronchiale che ben si distingueva dalla forma più comune di tipo allergico. Si trattava infatti di una forma di malattia insorta in età più adulta, mancava spesso una storia di familiarità per asma così come per allergia, era talvolta associata con specifiche lesioni parenchiamali polmonari con carattere di infiltrato ed a livelli di eosinofilia ematica significativamente più alti di quelli presenti in pazienti con asma allergico (9). Successivamente le medesime caratteristiche sono state descritte in casistiche ancor più numerose di pazienti per i quali veniva posta diagnosi di sindrome di Churg-Strauss senza che vi fosse necessariamente uno specifico reperto bioptico. Infine nel 1990 un gruppo
~ 11 ~
di esperti di vasculite dell’American Colleg of Rheumatology (ACR) ha pubblicato i criteri diagnostici per definire la sindrome di Churg Strauss(10) .
Si tratta di una forma rara di malattia che si manifesta con prevalenza simile sia nel sesso femminile che maschile (range M/F= 0.9-3) anche se alcuni studi hanno dimostrato una lieve predominanza nel sesso maschile
(11)
.
La reale frequenza della malattia non è facile da determinare. Alcuni studi riportano valori di incidenza nella popolazione generale compresi fra 2,4 e 6,8 per milione di abitanti per anno. Valori molto più alti, oltre 60 per milione di abitanti/anno sono stati registrati fra gli asmatici. Si ritiene comunque che tali valori rappresentino una sottostima della reale incidenza di malattia essendo, una percentuale rilevante di pazienti, erroneamente considerati come semplicemente affetti da una patologia allergica delle alte o basse vie respiratorie. Il picco di massima incidenza si registra in età medio-adulta (38-48 anni) ma qualsiasi età può essere colpita (12;13;14;15).
~ 12 ~
EZIOPATOGENESI(ANCA ED EOSINOFILI)
In quanto malattia rara le conoscenze relative all’eziopatogenesi della vasculite di Churg-Strauss sono al momento ancora incerte e poco dettagliate.
L’associazione più spesso presente nei pazienti con sindrome di Churg-Strauss, fra asma bronchiale, rinite allergica, eosinofilia ematica e tissutale, IgE specifiche per definiti allergeni ed elevati livelli di IgE totali che spesso correlano con il grado di attività di malattia, suggerisce un possibile ruolo patogenetico delle immunoreazioni IgE mediate in risposta ad un antigene non ancora identificato.
Tali reazioni potrebbero esplicarsi sia mediante l’attivazione del complemento che mediante la liberazione di mediatori ad attività chemiotattica e permeabilizzante che favorirebbero l’accumulo di immunocomplessi a livello delle pareti vasali nonché di eosinofili a livello tissutale.
Ne consegue che la patogenesi delle lesioni viene comunemente ricondotta a meccanismi innescati dalla formazione di complessi immuni ed, in combinazione con questi, a reazioni di ipersensibilità cellulo-mediata.
~ 13 ~
Alcuni studi suggeriscono un ruolo patogenetico diretto degli infiltrati eosinofili a carico dei vari organi e tessuti , capaci, allorchè attivati, di liberare citochine, sostanze tossiche e potenti mediatori di flogosi (16;17). Infine, negli ultimi anni, l’attenzione si è incentrata sul possibile ruolo eziopatogenetico degli anticorpi anti-citoplasma dei neutrofili (ANCA) (18)
.
I Granulociti Eosinofili
I granulociti eosinofili, o semplicemente eosinofili, rappresentano una frazione dei leucociti normalmente compresa fra l’1% ed 5-7% del totale, con un valore assoluto compreso tra 0 e 0.7 x 109/L.
Per ipereosinofilia si intende un aumento della quota eosinofila nel sangue periferico. Si può iniziare a parlare di ipereosinofilia lieve per eosinofili superiori a 0.5 x109/L, ma comunemente il termine viene utilizzato per indicare una conta eosinofila superiore a 1.5 x109/L, livello al quale si ritiene possano determinarsi danni tissutali e d’organo. In realtà non è possibile definire con precisione quale sia la soglia ematica indicativa di un’elevata concentrazione di eosinofili a livello dei singoli organi e tessuti. Infatti è possibile osservare quadri di danno istologico anche in assenza di elevati livelli circolanti di eosinofili. Le principali localizzazioni importanti per il danno d’organo includono la cute, i polmoni, il tratto gastrointestinale, il sistema nervoso centrale o periferico e il cuore.
~ 14 ~
Al microscopio ottico gli eosinofili si presentano come cellule di 8-10 micron di diametro con nucleo generalmente bilobato e citoplasma chiaro occupato da granuli acidofili che si distinguono in specifici e primari. I granuli specifici contengono proteine cationiche, responsabili delle tipiche caratteristiche tintoriali, che si ritiene siano in grado di determinare danno tissutale: la proteina cationica degli eosinofili (ECP), la perossidasi eosinofila (EPO), la neurotossina derivata dagli eosinofili (EDN) e la proteina basica maggiore (MBP), mentre i granuli primari sono analoghi agli altri granulociti.
La MBP è una piccola proteina basica il cui ruolo si esplica nel controllo delle infezioni elmintiche, ma è stato dimostrato anche un ruolo anche nella patogenesi del danno tissutale durante l’asma legato ad alterazioni della permeabilità di membrana.
La ECP è una proteina ad attività ribonucleasica con un profilo di tossicità legato alla formazione di pori nella membrana dei parassiti, mentre la EDN svolge un ruolo nel controllo delle infezioni prevalentemente virali a carico dell’apparato respiratorio.
La EPO ha attività battericida mediata dalla formazione di specie reattive dell’ossigeno ed ha una struttura molto simile a quella della mieloperossidasi presente nei granulociti neutrofili, suggerendo una comune origine e quindi anche una comune funzione nella difesa da patogeni esterni.
~ 15 ~
Inoltre, nel citoplasma sono presenti vescicole contenenti varie chemochine e citochine (come IL2, IL4, IL5, IL11, IL13) che vengono prodotte e immagazzinate nei granuli secretori e quindi rilasciate a seconda della stimolazione ricevuta, contribuendo così alla ulteriore chemiotassi di eosinofili, alla regolazione della cascata infiammatoria e della permeabilità vascolare. Tra i vari mediatori prodotti dagli eosinofili si trovano anche fosfolipasi, metalloproteasi, catalasi ed altri mediatori ad attività prevalentemente enzimatica.
All’interno dei corpi lipidici citoplasmatici, infine, gli eosinofili sono in grado di produrre derivati lipidici come il leucotriene C4 e le prostaglandine, che contribuiscono alla regolazione del tono vascolare periferico e della muscolatura bronchiale.
A seguito dell’interazione con le varie molecole, gli eosinofili vanno incontro a degranulazione e ad incremento della sintesi dei mediatori derivati dall’acido arachidonico nei corpi lipidici citoplasmatici, partecipando così attivamente al processo infiammatorio. Il rilascio di IL5 ha anche come ulteriore effetto l’incremento della mobilizzazione degli eosinofili maturi dal comparto midollare.
~ 16 ~
ANCA (Anticorpi Anticitoplasma Dei Neutrofili)
Negli ultimi anni l’attenzione relativa ai meccanismi eziopatogenetici responsabili dell’insorgenza della vasculite di Churg Strauss si è incentrata sul ruolo eziopatogenetico degli anticorpi anticitoplasma dei neutrofili (ANCA). La prima descrizione degli ANCA risale al 1982 quando Davies descrisse la presenza di questi autoanticorpi in pazienti con glomerulonefrite segmentaria e vasculite (19).
Due anni più tardi tale reperto fu confermato da Hall che individuò anticorpi anti-citoplasma dei neutrofili in quattro pazienti con vasculite a carico dei vasi di piccolo calibro .
In seguito fu osservato che gli anticorpi anticitoplasma dei neutrofili costituivano un marker sierologico della granulomatosi di Wegenere (20) che all’immunofluorescenza indiretta producevano un caratteristico “pattern” granulare citoplasmatico, da cui è stata introdotta la definizione di cANCA (21). I cANCA in particolare, sono autoanticorpi rivolti verso la proteinasi-3 , proteasi di 29 Kd, presente nei granuli azzurrofili dei polimorfonucleati (PMN)(22) .
Il successivo riscontro di anticorpi con pattern di immunofluorescenza perinucleare su preparazioni di neutrofili umani (23) portò alla definizione di p ANCA, per poi indicare come “atipici” (aANCA) quegli autoanticorpi
~ 17 ~
con pattern all’immunofluorescenza non citoplasmatico né perinucleare
(24)
.
I pANCA sono autoanticorpi rivolti contro la MPO e/o altri antigeni citoplasmatici dei polimorfonucleati (elastasi, lattoferrina, catepsina-G, proteina BPI, lisozima, enolasi) (25). Essi sono stati riscontrati in condizioni patologiche estremamente eterogenee tra cui anche la CSS (26). Nella CSS, in particolare, è stata descritta la presenza sia dei cANCA che dei pANCA ma l’associazione CSS/pANCA si è dimostrata la più frequente (27)
L’evidenza sperimentale del potenziale ruolo etiopatogenetico degli ANCA nella vasculite di CSS così come nelle altre vasculiti ANCA–associate deriva sia da studi in vitro che da studi in vivo.
In particolare mediante studi in vitro è stato chiarito come gli ANCA siano capaci di aggravare un processo infiammatorio subclinico tramite l’ attivazione dei neutrofili (PMN) e dei monociti e mediante danno delle cellule endoteliali (28,29,30).
Prove più dirette del ruolo etiopatogenetico degli ANCA nella genesi delle vasculiti derivano da studi in vivo su modelli animali in cui è stato osservato lo sviluppo di vasculite o di glomerulonefrite a semilune in concomitanza con la comparsa degli ANCA anti MPO (31). E’ necessario puntualizzare come la sola presenza degli ANCA non sia sufficiente a far
~ 18 ~
insorgere processi di tipo vasculitico ma richieda la contemporanea presenza in circolo dei prodotti di attivazione neutrofila (32;33;34). Per quanto concerne l’attivazione dei neutrofili, fattori esogeni non ancor ben definiti, presumibilmente di natura microbica, aventi la funzione di primer, sarebbero in grado di indurre il rilascio da parte dei neutrofili stessi di radicali dell’ossigeno e di altri mediatori di flogosi. Tutti i dati suddetti, ricavati sia da studi in vitro che in vivo, permettono di concludere che gli ANCA, in combinazione con fattori esogeni capaci di attivare i PMN, rivestono un ruolo importante nella patogenesi delle vasculiti (32). In conclusione, l’ipotesi etiopatogenetica più verosimile è che il processo vasculitico derivi dall’interazione di tre elementi: PMN, cellule endoteliali e ANCA (33). I neutrofili rappresenterebbero le principali cellule effettrici del processo flogistico. Essi una volta attivati, infatti, sarebbero in grado di rilasciare enzimi litici e radicali dell’ossigeno che rappresentano i mediatori ultimi del danno tissutale (34)
.
~ 19 ~
STORIANATURALE
Tradizionalmente la sindrome di Churg Strauss è stata suddivisa in 3 fasi: fase prodromica, iper-eosinofila più vicina alle sindromi iper-eosinofile, e fase vasculitica più vicina alle altre forme di vasculiti ANCA correlate
(35;36)
.
Fase prodromica
Il periodo prodromico caratterizza l’intervallo di tempo che intercorre fra l’insorgenza della patologia infiammatoria a carico delle alte e basse vie respiratorie e la comparsa di quadri morbosi legati all’iper-eosinofilia e/o a vasculite. Tale periodo può durare molti anni, anche più di 30, ed è caratterizzato da manifestazioni cliniche di asma bronchiale, rinite allergica con o senza poliposi nasale. Il tempo medio di latenza osservato tra la comparsa dell’asma e la vasculite sistemica è di 8.86 +/- 10.8 anni
(37)
.
Più frequentemente il quadro di vasculite sistemica compare in media dopo un intervallo minimo di circa 3 anni dalla comparsa dell’asma; alcuni studi hanno evidenziato come un intervallo di tempo minore rispetto ai tre anni correli con una prognosi sfavorevole.
~ 20 ~
Fase iper-eosinofila
La seconda fase di malattia si distingue per la comparsa di eosinofilia nel sangue periferico e nei tessuti dei pazienti.
L’eosinofilia ematica è di norma superiore a 1.500/mm3 o al 10% della conta totale leucocitaria(38).
Il quadro clinico è quindi dominato da situazioni morbose legate all’iper-eosinofilia, alla stregua delle sindromi iper-eosinofile:
- quadri di cardiomiopatia restrittiva analoga a quella di Loeffler: miocardite acuta eosinofila ad evoluzione fibrotica;
- forme di gastroenterite eosinofila possono presentarsi con dolore addominale, nausea, vomito e diarrea e rappresentare anche causa di sanguinamento gastrointestinale; sono inoltre descritti quadri più temibili con occlusione intestinale o danno della sierosa peritoneale, con conseguente peritonite acuta ed ascite in cui si rilevano alti livelli di eosinofili.
Questi quadri, che si associano ad elevati livelli di eosinofili su sangue periferico, solitamente precedono lo sviluppo di vasculite mesenterica(39)
.
L’infiltrazione eosinofila della parete intestinale riproduce, sia istologicamente che clinicamente, il quadro della gastroenterite eosinofila~ 21 ~
con riscontro di noduli eosinofili nella sottomucosa ed infiltrazione della tonaca muscolare.
Infiltrati eosinofili polmonari possono verificarsi frequentemente in questa fase finanche nella metà dei casi: interessano prevalentemente la periferia del polmone con distribuzione “pachy”, asimmetrica e solo occasionalmente con aspetto nodulare.
In questi casi può essere presente anche versamento pleurico(41;41).
Fase vasculitica
La terza fase di malattia è caratterizzata dall’insorgenza di vasculite sistemica.
Alcuni autori hanno avanzato l’ipotesi che la comparsa della vasculite sia da mettere in relazione a una stimolazione antigenica (vaccinazioni o inalazione di antigeni) ma non c’è ancora alcuna evidenza sperimentale a favore di questa ipotesi (42;43).
In questa fase predominano i sintomi costituzionali e la manifestazioni cliniche dovute ad impegno vasculitico di diversi organi e apparati.
~ 22 ~
Sintomi costituzionali: febbre > 38.5°C, sudorazione notturna, astenia,
anoressia e perdita di peso precedono l’esordio della vasculite in una percentuale di casi che varia dal 70-100% (44;45).
Manifestazioni di vasculite a carico di organi e tessuti
-Sistema nervoso:
il coinvolgimento del sistema nervoso periferico è uno degli aspetti più comuni di malattia, è presente in media nel 70% dei casi (range 42-92%). Il quadro clinico più comunemente presente è quello della multineurite sensitivo-motoria mono o bilaterale più raramente può essere osservata una mononeuropatia. Sebbene siano gli arti inferiori ad essere colpiti con maggior frequenza anche gli arti superiori possono essere coinvolti ; ipoestesie e parestesie, frequentemente a “calza” e a “guanto”, possono perdurare anche in fase post vasculitica .
-La paralisi dei nervi cranici non è comune ed il reperto più comunemente osservato è la neurite ischemica del nervo ottico, meno di frequente la neuropatia del trigemino (46;47;48;49).
Anche il coinvolgimento del sistema nervoso centrale è considerato evenienza rara (<5%) seppur presente in circa il 25% dei pazienti con impegno del sistema nervoso. Sono stati descritti disturbi psichiatrici in un quadro di mielopatia, epilessia e coma (50) e sebbene poco comune,
~ 23 ~
l’ictus, emorragico o ischemico , sembra rappresentare la seconda causa di morte in pazienti con sindrome di Churg Strauss (51).
Lesioni cutanee:
sono presenti in media nel 60% dei casi (range 49-78%), potendo talvolta rappresentare la manifestazione d’esordio della malattia sistemica. Le lesioni cutanee hanno aspetto estremamente eterogeneo, rappresentando l’impegno vasculitico dei vasi del derma, si descrivono: - porpora palpabile: seppur dotata di scarsa specificità è la lesione che si riscontra con maggior frequenza specialmente a carico degli arti inferiori
(52)
.
- noduli sottocutanei: compaiono tipicamente a livello del cuoio capelluto e degli arti, per quanto non patognomonici sono suggestivi della malattia vasculitica e sono stati riscontrati in circa il 30% dei pazienti(53) . La biopsia nodulare può mostrare reperti aspecifici come vasculite leucocitoclastica o reperti più specifici come granulomi necrotizzanti extravascolari o infiltrazione eosinofila del derma, contribuendo in tal modo alla diagnosi di vasculite di Churg Strauss.
- infine sono stati anche descritti rash eritematosi maculari o papulari, lesioni orticarioidi e, in taluni casi, infarti cutanei, ulcere e livaedo reticularis .
~ 24 ~
Sistema muscolo-scheletrico:
di riscontro frequente in fase vasculitica è la presenza di mialgie diffuse comunemente descritta come tipico dolore crampiforme di sovente ai polpacci; si verifica in media nel 52% dei pazienti (range 33-68%). Più di rado i pazienti sviluppano un quadro di miosite. Poliartralgie migratorie a carico di tutte le articolazioni sono descritte in media nel 40% dei pazienti (range 20-53%): anch’esse compaiono di solito in fase vasculitica di malattia.
Apparato gastroenterico:
la compromissione dell’ apparato gastroenterico oltre che dall’infiltrazione eosinofila con quadro istologico di gastroenterite eosinofila può essere la conseguenza della vasculite mesenterica.
La vasculite mesenterica determina ischemia intestinale cronica (specialmente a carico del piccolo intestino) e può comportare un rischio significativo di perforazioni del tratto digestivo. Talvolta la prima manifestazione di vasculite intestinale è rappresentata da episodi di colecistite alitiasica.
~ 25 ~
Impegno cardiaco:
si manifesta in media nel 40% dei pazienti (range 15-90%) e rappresenta la principale causa di morte per questi pazienti.
Esso può manifestarsi con quadri di gravità variabile:
- anomalie elettrocardiografiche del ritmo cardiaco, della conduzione e della ripolarizzazione cardiaca sono estremamente comuni.
- la compromissione della funzione ventricolare sinaist fino a quadri di scompenso cardiaco congestizio causato da miocardite rappresentano una manifestazione relativamente comune ed estremamente temibile di malattia in quanto tali forme sembrano avere una scarsa risposta alla comune terapia.
- la pericardite e il versamento pericardico possono essere presenti e risultano frequentemente associati all’insufficienza miocardica.
Istologicamente le lesioni più comunemente descritte sono l’infiltrazione granulomatosa del miocardio e la vasculite delle coronarie con possibile sviluppo di infarto miocardico.
~ 26 ~
Impegno renale:
- è una delle manifestazioni cliniche meno caratteristiche, essendo presente in media nel 25% dei pazienti.
Esso si manifesta tipicamente con un danno glomerulare, mentre il quadro dell’ insufficienza renale è meno comune. La lesione glomerulare caratteristica nella CSS è la glomerulonefrite focale segmentaria, con necrosi focale e semilune spesso associata a pANCA. Altre lesioni documentabili sono una nefrite interstiziale focale o diffusa e reperti di vasculite necrotizzante con noduli granulomatosi. Clinicamente i reperti più caratteristici sono le alterazioni del sedimento urinario, ematuria (>10 rbc/ml) e proteinuria (>1g/24 h) (7). L’insufficienza renale di solito è di grado moderato e nella maggior parte dei casi non è necessario ricorrere alla dialisi (54)
.
~ 27 ~
IMPEGNODELL’APPARATORESPIRATORIO
Alte vie respiratorie
Il coinvolgimento delle alte vie respiratorie con rinite allergica, rinosinusite cronica, con o senza poliposi nasale e/o poliposi nasale recidivante è da lungo tempo associato alla vasculite di Churg-Strauss ; ne rappresenta infatti una delle manifestazione di più comune riscontro (dal 47 all’83%) e, in quanto tale, è annoverato fra i criteri di definizione diagnostica (55). Il coinvolgimento delle alte vie respiratorie spesso precede anche l’insorgenza dell’asma bronchiale e quindi anticipa di molti anni la fase iper-eosinofila e vasculitica di malattia.
Le lesioni nasali e dei seni paranasali sono solitamente non erosive, aspetto distintivo rispetto alla granulomatosi di Wegener; tuttavia la formazione di croste e manifestazioni cliniche come epistassi, anosmia e/o iposmia sono state descritte (56). Nel 1980 Olsen et al. valutarono il coinvolgimento della mucosa nasale in una casistica di 32 pazienti con CSS riscontrando un impegno delle alte vie respiratorie nel 69% dei casi. La poliposi nasale era presente nel 50% dei pazienti ed in 7 pazienti (31,8%) aveva preceduto la comparsa di asma bronchiale(57).
~ 28 ~
Crostosità nasali furono osservate nel 36,2 % dei casi. In un altro studio condotto su 32 pazienti con CSS, Solans at al. documentarono la rinite allergica e la rinosinusite nel 62,5% e 37,5% rispettivamente; la poliposi nasale colpiva in 25% dei pazienti con CSS e rinosunite (58).
Infine, in un’ analisi retrospettiva condotta su un campione di 29 pazienti con CSS, pubblicata da Bacciu at al (59), oltre alla prevalenza della RSC con poliposi nasale, è stata eseguita una valutazione puntuale del grado di poliposi in accordo con lo score endoscopico di Lund-MacKay (Tab1).
GRADO QUADRO ENDOSCOPICO SX DX
0 Assenza di polipi
1 Polipi confinati al meato medio
2 Polipi estesi oltre il bordo inferiore del turbinato medio
3 Poliposi completamente ostruente la cavità nasale
Tab 1. Score endoscopico di Lund-MacKay
Dall’analisi è emerso come la poliposi nasale fosse presente in 17 pazienti (58,6%); di questi pazienti, 7 sono stati sottoposti a chirurgia endoscopica funzionale dei seni paranasali (FESS) ancor prima della diagnosi di CSS, ma hanno presentato precocente una recidiva di poliposi nasale. E’ interessante sottolineare come questi stessi pazienti abbiano però tratto giovamento, registrando una riduzione del grado di poliposi, dalla terapia corticosteroidea ed immunosoppressiva, somministrata per il trattamento della vasculite sistemica.
~ 29 ~
La finalità dell’eseguire la biopsia della mucosa nasale rutinariamente è ancora argomento dibattuto. I dati disponibili rivelano una bassa sensibilità con riscontro di lesioni anatopatologiche tipiche in meno del 10% dei pazienti con sospetta diagnosi; mentre rappresenta un validissimo supporto per una corretta diagnosi in presenza di lesioni cliniche sospette a carico della mucosa nasosinusale. Il reperto istologico in questo caso supporta correttamente la diagnosi in oltre il 50% dei pazienti (60;61).
D’altro canto indagare le caratteristiche citologiche della mucosa nasale per poter chiarire l’eventuale ruolo patogenetico dell’infiltrazione eosinofila e trarne anche strumento utile per la gestione terapeutica appare, a nostro avviso, un momento imprescindibile nella gestione multidisciplinare di pazienti con CSS.
In tal senso lo studio della citologia nasale, esame semplice e non invasivo, dovrebbe trovare legittima collocazione nella diagnosi e follow-up dei pazienti con CSS.
Il rinocitogramma di un soggetto sano è espressione delle cellule che compongono l’ epitelio pseudostratificato ciliato della mucosa nasale quali le cellule colonnari ciliate e non ciliate, mucipare e basali; più sporadico è il riscontro di neutrofili.
~ 30 ~
la presenza di altri citotipi, abitualmente assenti nella mucosa nasale, quali mastociti, eosinofili all’ interno dello strato epiteliale superficiale può indurre il sospetto di una determinata patologia nasale (62)
.
In ambito rinologico, la citologia nasale ha consentito di identificare nell’ ambito delle cosiddette riniti “vasomotorie” non allergiche, nuove entità patologiche in base al citotipo prevalente nel secreto nasale: la rinite non allergica eosinofila (NARES), la rinite non allergica mastocitaria (NARMA), la rinite non allergica eosinofilo-mastocitaria (NARESMA). In particolare, la NARES, così denominata per la marcata eosinofilia (> 20%) osservata all’ esame citologico della mucosa nasale in soggetti con test allergologici negativi, rappresenta la più frequente tra le riniti vasomotorie aspecifiche ad oggi identificate, con una particolare tendenza rispetto alle riniti allergiche (63) ad associarsi all’ asma bronchiale e alla poliposi nasale per il danno indotto dagli eosinofili e dai loro mediatori (64).
~ 31 ~
Infiltrati polmonari e bronchiectasie
Il polmone è organo bersaglio tipico della sindrome di Churg-Strauss, infiltrati polmonari sono riscontrabili in una percentuale di pazienti variabile fra il 37% ed il 77% potendo essere la conseguenza tanto dell’aumento della quota ematica di eosinofili in fase iper-eosinofita tanto l’espressione della problematica vascolare in fase vasculitica di malattia
(65)
.
Infiltrati polmonari, in associazione con l’asma e l’ipereosinofilia ematica, possono precedere le altre manifestazioni di vasculite fin nel 50% dei casi. L’aspetto radiografico degli infiltrati polmonari è tipicamente di opacità periferiche, multifocali e asimmetriche, con distribuzione patchy ed andamento transitorio, con risposta rapida alla terapia con corticosteroidi, spesso non distinguibile dall’eosinofilia polmonare semplice o dalla polmonite eosinofila cronica (66).
I reperti HRCT descritti in letteratura sono variabili e aspecifici riflettendo le diverse fasi di malattia:
1) consolidamento e/o opacità a vetro smeriglio (60%) con distribuzione periferica o a carta geografica (67);
~ 32 ~
2) noduli polmonari con diametro compreso fra 0,5 e 3,5 cm, che possono contenere broncogramma aereo, spesso in sede centrolobulare
(68)
.
3) ispessimento della parete bronchiale o dei setti interlobulari, dilatazioni bronchiali e bronchiectasie.
E’ da sottolineare come la presenza di bronchiectasie sia spesso stata rilevata in soggetti con alto grado di infiammazione bronchiale e frequenti riacutizzazioni bronchitiche. E’ quindi da chiarire se le bronchiectasie rappresentino una condizione primariamente legata alla malattia infiammatoria di base o piuttosto siano la conseguenza di processi infettivi intercorsi nel tempo in conseguenza delle prolungate terapia immunosoppressive (69;70;71).
Lesioni pleuriche sono comunemente descritte (circa nel 30%), il versamento pleurico è solitamente di lieve entità e, quando eseguita, la biopsia pleurica rivela un processo infiammatorio cronico con infiltrazione eosinofila.
L’escavazione dei noduli o delle masse polmonari è possibile ma rara e meno comune a confronto con la granulomatosi di Wegener rispetto alla quale ne rappresenta tratto distintivo (72).
L’emorragia polmonare secondaria a capillarite polmonare è evenienza rara ma temibile nei pazienti con sindrome di Churg-Strauss (73).
~ 33 ~
Sebbene l’ampio coinvolgimento del polmone nella vasculite di Churg-Strauss i reperti anatomopatologici sono scarsi, sia perché il reperto bioptico non è necessario per la diagnosi sia perché esistono organi aggredibili più semplicemente (cute e muscolo). Al broncolavaggio alveolare il reperto tipico è quello di un incremento della componente eosinofila con cellularità normale; è anche possibile determinare un incremento della proteina cationica degli eosinofili. L’aumento della componente neutrofila e della MPO (mieloperossidasi) rappresenta un’eccezione ed è stata ad ogni modo descritta in un paziente con CSS in fase di attività di malattia sistemica (74).
~ 34 ~
Dal punto di vista anatomopatologico anche a livello polmonare le lesioni descritte sono (75):
1) eosinofilia tissutale: accumulo di eosinofili e macrofagi a livello alveolare con infiltrazione dei setti da parte di cellule infiammatorie con ricca componente eosinofila ed essudato (Fig 1).
~ 35 ~
2) Vasculite: processo infiammatorio cronico a livello dell’intima e della media con ispessimento delle pareti vasali per infiltrazione di cellule infiammatorie con larga componente eosinofila (Fig 2).
~ 36 ~
1) Granulomi necrotizzanti: delimitati da una rima di cellule endoteliodi ed aggregati istiocitari accompagnati da necrosi fibrinoide. Possono localizzarsi lungo la parete vasale così come nel parenchima polmonare adiacente (Fig.3).
Fig.3 Area irregolare di necrosi del parenchima polmonare.
~ 37 ~
Sebbene l’associazione delle 3 lesioni anatomopatologiche sia considerata patognomonica della sindrome di Churg-Strauss e sia stata descritta da
Koss et al. in 4 casi, il riscontro contemporaneo dei reperti è evenienza
rara in un singolo organo(76).
Nello studio originale Churg e Strauss descrissero aree di polmonite eosinofila in solo la metà dei casi, vasculite polmonare in 3 casi su 10 e granulomi extravascolari in 2 casi.
Lanham et. All riscontrarono come i 3 reperti istologici coincidevano nel
medesimo organo solamente nel 13% dei campioni bioptici e nel 24% delle biopsie.
Queste osservazioni rafforzano il concetto della necessità di stabilire la correlazione fra clinica e reperti anatomopatologici al fine di una corretta diagnosi.
~ 38 ~
Asma bronchiale
L’asma bronchiale costituisce un elemento distintivo e patognomonico della sindrome di Churg-Strauss; insieme con la rinosinusite allergica insorge precocemente nel corso della storia naturale della malattia potendo precedere la fase di vasculite sistemica di molti anni.
La latenza media di tempo che intercorre fra l’insorgenza del quadro morboso asmatico e le manifestazioni vasculitiche è compresa fra 3 e 9 anni, seppure sono descritti casi in letteratura in cui la problematica respiratoria sembri essersi sviluppata successivamente alle manifestazioni di malattia sistemica (77).
A tal proposito è doveroso sottolineare come la valutazione anamnestica retrospettiva al fine di indagare la presenza di sintomi d’asma, in pazienti con quadro clinico di vasculite, non venga sempre eseguita in maniera puntuale e come la diagnosi di asma non sempre sia confermata o esclusa rispettando i criteri canonici.
D’altro canto il riconoscimento precoce di una forma di asma bronchiale e l’introduzione di una terapia mirata con steroidi inalatori o per via generale può rendere ragione del periodo di latenza spesso lungo prima del manifestarsi della malattia sistemica.
In questi pazienti possono infatti coesistere vari elementi che permettano di sospettare una patologia sistemica pur non consentendo la diagnosi per
~ 39 ~
l’assenza di condizioni cliniche legate all’iper-eosinofilia e o alla vasculite
(78)
.
Si tratta sostanzialmente di forme definite “fruste” , in cui il quadro sindromico appare sfumato ed in cui, l’evoluzione clinica verso la fase vasculitica spesso avviene proprio all’interruzione o riduzione della terapia steroidea (79;80;81;82;83) .
Ricordiamo inoltre come in alcuni lavori vi sia evidenziata una maggiore gravità della malattia sistemica quando insorta con una minor latenza rispetto alla malattia asmatica.
Sebbene l’asma bronchiale sia considerata condizione patognomonica per la diagnosi di sindrome di Churg-Strauss le caratteristiche cliniche e le prove di funzionalità respiratoria dei pazienti con asma bronchiale e vasculite sistemica sono state solo minimamente indagate; i dati presenti in letteratura sono pertanto modesti e fanno riferimento a casistiche estremamente esigue di pazienti. Nessuna attenzione è stata per altro posta verso i markers di infiammazione bronchiale (esame dell’espettorato e misurazione dell’ossido nitrico nell’esalato) nonostante il processo infiammatorio eosinofilico rappresenti il comune conduttore della patologia sia a livello polmonare che sistemico.
~ 40 ~
I pochi lavori ad oggi eseguiti evidenziano come l’asma bronchiale insorga in questi pazienti in età più tardiva rispetto all’asma allergico, spesso in assenza di una storia familiare per asma o per allergie.
Anche il ruolo dell’atopia nei pazienti con CSS non è ad oggi del tutto chiaro. Chumbley et al. hanno riscontrato la rinite allergica in 21 su 30 pazienti con diagnosi di Churg-Strauss e Lanham et al. hanno descritto 12 casi di rinite allergica su 16 pazienti in studio. In entrambi gli studi non sono però stati individuati allergeni specifici in rapporto con l’esacerbarsi dei sintomi respiratori. Successivamente Hayakawa et al.(84) hanno riscontrato atopia, mediante skin prick test e rast test in meno della metà di 11 pazienti con CSS; ed infine Bottero et al. hanno dimostrato la presenza di atopia in meno di un terzo dei 51 pazienti in studio per CSS e comunque una più alta prevalenza di atopia verso allergeni perenni nei pazienti con più frequente perdita di controllo dell’asma concludendo che l’allergia potrebbe essere solo uno dei meccanismi implicati nella perdita di controllo dell’asma o che vi sia un allergene ancora non identificato che svolga un ruolo chiave nell’innescare le riacutizzazioni di malattia su base atopica.
La valutazione della funzione polmonare e del controllo di malattia nei pazienti con CSS evidenziano una forma di asma di entità medio-grave(85) , talvolta con bronco-ostruzione che persiste anche dopo introduzione di
~ 41 ~
terapia mirata e necessità di ricorrere a steroidi per via sistemica per migliorare il controllo di malattia(86).
La necessità di ottimizzare il controllo dell’asma in questi pazienti, minimizzando l’uso di steroidi per via generale, ha reso ragione dell’utilizzo di terapie alternative quali gli inibitori farmacologici del recettore per i leucotrieni ed anti-IgE.
Un dato interessante, ed ancora ampliamente dibattuto, è legato alla comparsa della sindrome di Churg Strauss in pazienti asmatici trattati con questi farmaci.
Alcuni autori ritengono che, in questi casi, sia la riduzione del dosaggio dei corticosteroidi, o la loro sospensione, ad aver slatentizzato una sindrome di Churg Strauss pre-eseistente in precedenza etichettata come una forma canonica di asma bronchiale grave (87;88) .
~ 42 ~
Secondo altri l’immunopatogenosi della sindrome potrebbe essere ricondotta ad un triplice ordine di fattori:
-attivazione degli eosinofili (indicata dall’aumentata concentrazione dell’ECP)
2) attivazione dei T-Linfociti ( aumentata concentrazione sierica del recettore solubile per l’IL2)
3) danneggiamento delle cellule endoteliali (aumentata concentrazione sierica della trombomodulina solubile) (89;90;91;92)
.
Anche il dato relativo all’andamento dell’asma in termini di controllo di malattia e riacutizzazioni, in relazione all’evoluzione della malattia sistemica, non è opportunamente supportato da studi clinici. Infatti mentre in alcuni casi è stato possibile osservare una esacerbazione del quadro clinico nel periodo immediatamente precedente la comparsa delle manifestazioni vasculitiche (93), in altri si è registrata una remissione della sintomatologia respiratoria concomitante alla comparsa della vasculite stessa (94).
Appare altresì evidente dall’osservazione sperimentale come i pazienti tendano a sottostimare la sintomatologia respiratoria alla comparsa di problematiche relative alla malattia sistemica con conseguente riduzione
~ 43 ~
del monitoraggio dell’asma e spesso sospensione della terapia inalatoria nonostante il persistere di una malattia non ben controllata.
Sono infatti l’asma bronchiale, insieme con la poliposi nasale ad andamento cronico e recidivante dopo intervento chirurgico, a costituire le principali cause di danno e morbosità nei pazienti con CSS anche in remissione di malattia sistemica, provocando ostruzione cronica delle vie aeree ed influenzando quindi pesantemente la qualità di vita dei pazienti
(95)
.
Al fine di “quantificare” quanto l’asma influisca sulla qualità di vita appare utile, anche in questi pazienti, far riferimento a questionari opportunamente elaborati su tutti quegli aspetti che, con maggior probabilità, rischiano di essere influenzati negativamente dalla patologia del soggetto, condizionandone le principali sfere dimensionali: fisica, psicologica e sociale.
I questionari di valutazione della QoL possono essere classificati in generici e specifici per patologia.
Fra i questionari generici utilizzati per lo studio dell’asma, così come della patologia nasale, ricordiamo l’ SF-36 health survey che permette di calcolare l’ indice complessivo di salute fisica (ISF) e l’ indice complessivo di salute mentale (ISM) e di standardizzarne i valori rispetto alla popolazione generale.
~ 44 ~
Nell'ambito dello studio dell'asma sono disponibili numerosi questionari specifici, l'Asthma Quality of Life Questionnaire (AQLQ), fra i più importanti ed usati, permette di evidenziare anche le piccole variazioni cliniche dello stato di salute, soprattutto per quanto riguarda l'attività fisica e motoria.
Fra i questionari specifici per la patologia rinologica ricordiamo il
Sino-Nasal-Outcome Test 22 (SNOT-22), un questionario costituito da ventidue
domande che concorrono a formare quattro domini strutturati su: sintomi rinologici, sintomi facciali e audiologici, disturbi del sonno, problemi fisici ed emotivi.
~ 45 ~
DIAGNOSIDIVASCULITEDICHURGSTRAUSS
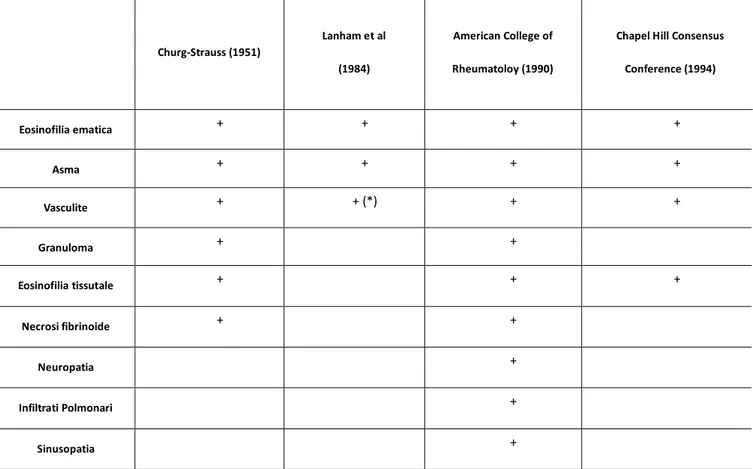
La consapevolezza che la sindrome di Churg-Strauss potesse rispondere bene alla terapia steroidea, se trattata precocemente, rende ragione dei tentavi di formulare una diagnosi precoce, anche in assenza di supporto anatomopatologico. In tabella sono riportati i criteri diagnostici proposti per la sindrome di Churg-Strauss dalla prima definizione diagnostica proposta dagli autori eponimi nel 1951 sino a quelle più recenti (Tab.2).
Churg-Strauss (1951)
Lanham et al (1984)
American College of Rheumatoloy (1990)
Chapel Hill Consensus Conference (1994) Eosinofilia ematica + + + + Asma + + + + Vasculite + + (*) + + Granuloma + + Eosinofilia tissutale + + + Necrosi fibrinoide + + Neuropatia + Infiltrati Polmonari + Sinusopatia +
Tab. 2 Criteri diagnosti per la Churg-Strauss Syndrome
~ 46 ~
In particolare Lanham et al. hanno proposto di formulare la diagnosi di sindrome di Churg-Strauss in presenza di parametri che potessero essere considerati surrogato di vasculite (Tab.3)
(92)
I criteri diagnosti proposti dal American College of Rheumatology (1990) sono quelli che ad oggi permettono di formulare una diagnosi clinica con maggior accuratezza (85%) e specificità (99,7%).
Organo Surrogato
Glomerulonefrite Proteinuria, ematuria, cilindri Granulomi basse vie Rx torace (infiltrati o cavità >1 mese dopo esclusione infezioni/neoplasie)
Granulomi alte vie
Sanguinamento nasale, crostosità >1 mese; sinusite, otite, mastoidite provati alla Rx, TC o RMN; perdita improvvisa dell’udito non traumatica
Arterite
Aneurismi o stenosi all’angiografia o all’ecodoppler
~ 47 ~
La diagnosi viene posta in presenza di almeno 4 dei seguenti criteri: 1) Asma bronchiale
2) Eosinofilia ematica > 10 % 3) Mono / polineuropatia
4) Infiltrati polmonari fugaci alla radiografia del torace 5) Patologia dei seni paranasali
~ 48 ~
DIAGNOSIDIFFERENZIALE
La diagnosi differenziale della sindrome di Churg Strauss si pone in particolare con le altre sindromi ipereosinofile (93)
s. di Loeffler, o eosinofila polmonare semplice (infiltrati polmonari fugaci e sintomi minimi);
polmonite acuta eosinofila (febbre e talvolta quadri severi con insufficienza respiratoria; risponde bene al cortisone)
polmonite cronica eosinofila (incidenza maggiore nelle donne in V decade);
aspergillosi broncopolmonare (IgE aspergillo); granulomatosi broncocentrica (diagnosi istologica); infezione parassitaria (strongyloides, filaria);
forma iatrogena da farmaci (condizione autolimitante)
Nella maggior parte dei casi, l’ipereosinofilia è policlonale, ovvero il
primum movens è uno stimolo antigenico (infezione parassitaria, elmintica
più raramente batterica, o esposizione ad allergeni) con conseguente attivazione linfocitaria TH2 e produzione, da parte dei linfociti T helper CD4+, di IL5. Egualmente la stimolazione conseguente l’iperproduzione di IL5 è alla base delle forme di ipereosinofilia legate a reazioni avverse a farmaci.
~ 49 ~
Altre cause di forme secondarie di iper-eosinfilia includono le malattie reumatologiche e le neoplasie, sia solide che ematologiche, come le neoplasie linfoproliferative (linfomi di Hodgkin e non-Hodgkin).
In una percentuale molto più esigua di condizioni l’eosinofila è primitivamente clonale: patologie mieloproliferative che originano da una mutazione della cellula staminale pluripotente; i quadri di ipereosinofilia isolata vengono classificati come leucemie eosinofiliche croniche (CEL, Chronic eosinophilic Leucemia) ; inoltre si può osservare anche ipereosinofilia in altre forme mieloproliferative croniche in risposta allo stimolo proliferativo: leucemia mieloide cronica, mastocitosi, leucemia mielomonocitica cronica) (94).
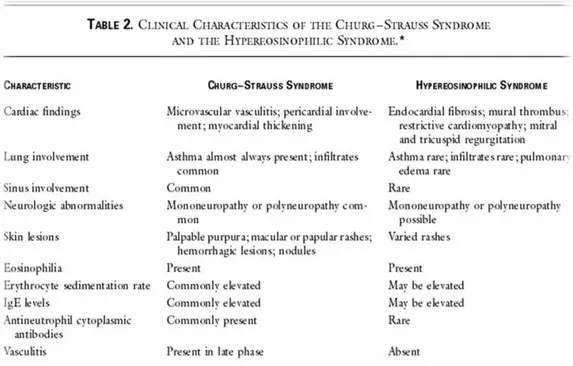
Una volta escluse tutte le possibili forme di ipereosinofilia primitiva e secondaria, il quadro viene definito come Ipereosinofilia idiopatica (95). Ricordiamo in particolare la Sindrome Ipereosinofila (Hypereosinophilic Sindrome, HES) che spesso si pone a diagnosi differenziale con la sindrome di Churg-Struss. Nel 1975 Chusid ne stabilì i criteri classificativi: valori di eosinofili superiori a 1.5 x109/L persistenti per oltre 6 mesi accompagnati da danno d’organo legato all’eosinofilia ed in assenza di altre cause che possano giustificare l’ipereosinofilia (96).
L’HES e la CSS si accomunano per numerosi elementi clinico/laboratoristici:
~ 50 ~
gli organi bersaglio nelle due sindromi sono simili, infatti, come nella CSS, il quadro clinico di HES può palesarsi con impegno polmonare e cardiaco, del sistema nervoso periferico o degli apparati gastrointestinale e cutaneo(97;98).
Nella HES il danno d’organo è direttamente correlato agli infiltrati eosinofili mentre non vi sono lesioni vasculitiche ed sempre è negativa la ricerca degli ANCA (99;100). Dal punto di vista clinico l’asma è meno frequente nell’HES e comunque non ne rappresenta elemento clinico d’esordio mentre la fibrosi endocardica è considerata una tipica caratteristica di HES piuttosto che di CSS (101).
Le più recenti tecniche di biologia molecolare, possibili anche su campione di sangue periferico, hanno facilitato la diagnosi di HES permettendo l’identificazione di alcuni sottogruppi di pazienti portatori di specifiche mutazioni:
-Gene di fusione bcr-abl -FIPILI-PDGFRA
-Riarrangiamento del TCR per identificare clonalità T (102;103).
Permane un’aerea di grigia, in cui la diagnosi differenziale può essere complessa, che accomuna tutti quei pazienti con CSS senza evidenza
~ 51 ~
istologica di vasculiti e ANCA negativi e pazienti con HES ma con biologia molecolare negativa.
Sono in corso nuovissimi studi riguardanti la proteomica della saliva che potrebbero concorrere alla disamina dei casi dubbi grazie al riconoscimento, nella saliva dei pazienti in esame, di proteine specifiche per i pazienti con CSS (Fig4).
Fig 4. C.C. Thompson et al. N Engl J Med 2002, Vol. 346, No. 6
~ 52 ~
La diagnosi differenziale di CSS include le altre forme di vasculite ANCA associate (AAV) , in particolare la Poliangioite Microscopica (MPA) e
la Granulomatosi di Wegener (WG) .
La WG e la MPA sono vasculiti che interessano i vasi di piccolo e medio calibro e si associano ad una positività per gli ANCA in percentuale maggiore rispetto alla sindrome di Churg-Strauss; in particolare la
MPA si caratterizza per una positività, analoga alla sindrome di Churg-Strauss, verso gli ANCA anti-MPO. Entrambe possono coinvolgere gli stessi organi, ma la sindrome di Churg-Strauss si contraddistingue per la presenza di asma, eosinofilia più marcata ed un più raro coinvolgimento renale (104)
,
con quadri a prognosi più benigna e rara evoluzione verso l’insufficienza renale (105). L’impegno delle vie aeree superiori è caratteristica anche della granulomatosi di Wegener, sebbene nella sindrome di Churg-Strauss siano rare le lesioni necrotizzanti e la stenosi sottoglottica descritte nella WG. Anche l’impegno del parenchima polmonare è di norma differente, con maggior incidenza di formazioni solide con tendenza alla cavitazione nella WG mentre gli infiltrati polmonari con opacità a vetro smeriglio sono più tipici della sindrome di Churg-Strauss (Tab.4).~ 53 ~
CSS WG MPOL
Asma + - -
Infiltrati polmonari fugaci fissi emorragici
Rinite/ sinusite + necrotizzante -
GNRP +/- + +
Granulomi eosinofili a cellule giganti -
Necrosi fibrinoide
liquefattiva-colliquativa -
Eosinofilia + +/- -
ANCA MPO Pr-3 MPO/Pr-3
~ 54 ~
VALUTAZIONICLINICHE (BVAS,VDI,FFS)EDILABOLATORIOALMOMENTO
DELLADIAGNOSIEDELFOLLOW-UP
Di ogni paziente in osservazione per vasculite di Churg-Strauss è necessario stabilire il livello di attività della malattia sistemica e l’eventuale danno prodotto da vasculite.
A tal fine sono stati elaborati due indici di valutazione di malattia:
- BVAS (Birmingham Vasculitis Activity Score) : indicative del livello di attività di vasculite;
- VDI (vasculitis activiti index) : indice di danno determinato da vasculite.
Tali indici vengono determinati in relazione al grado di impegno di 9 organi e apparati: cute, mucose, addome, rene, apparato locomotore, respiratorio, cardiovascolare e sistema nervoso.
Si possono ricavare quattro possibili valori del BVAS:
-BVAS = 0: vasculite inattiva; paziente in apparente buona salute. - BVAS = 7.5: vasculite attiva e non trattata.
~ 55 ~ -BVAS = 20.5 vasculite fulminante.
Al momento della diagnosi il VDI ha valore pari a zero.
Al follow-up il BVAS permetterà di giudicare la risposta alla terapia in termini di: remissione (BVAScontrollo = 0), risposta clinica (BVAScontrollo < 50%
BVASbasale ), refrattaria (BVAScontrollo = BVASbasale o diminuito meno del 50%
su uno dei maggiori item).
Se i sintomi e segni di malattia relativi agli organi/apparati in valutazione persistono per più di 3 mesi consecutivi determinano un “danno” quantificabile mediante il VDI.
Guillevin et. Al valutando il grado di impegno viscerale in una casistica di
96 pazienti, ha elaborato il “ Five Factors Score” ovvero un indice prognostico in grado di definire il livello di gravità della vasculite e la prognosi in termini di mortalità.
I 5 fattori clinici valutati per definire il Factor Score sono: -Insufficienza renale (creatininemia > 1.5)
-Proteinuria delle 24 h >1g
-Impegno dell’apparato gastroenterico-Impegno del SNC -Cardiomiopatia
~ 56 ~
Correlando questi parametri con il tasso di mortalità della medesima casistica è emerso come i pazienti con score più alto hanno prognosi più sfavorevole. In particolare, l’impegno cardiaco e quello gastrointestinale sembrano rispecchiare in modo più attendibile la prognosi dei pazienti.
~ 57 ~
INDAGINIDILABORATORIO
Le indagini di laboratorio raramente forniscono dati specifici per la diagnosi, tuttavia anomalie combinate come leucocitosi con iper-eosinofilia, anemia normocromica-normocitica, incremento della velocità di eritrosedimentazione e PCR ed incremento delle proteine di fase acuta possono contribuire a far insorgere il sospetto diagnostico.
L’eosinofilia su sangue periferico (>10% o > 1.500 x109/L) rappresenta l’elemento distintivo della sindrome di Churg-Strauss sebbene talvolta i valori di eosinofili su sangue, al momento della diagnosi, possano essere contenuti in virtù delle terapie corticosteroidee che i pazienti hanno assunto per il controllo dell’asma bronchiale.
Anche la correlazione del livello di eosinofili con l’ attività di malattia, come dell’incremento dell’eosinofilia in funzione delle riesacerbazioni del quadro sistemico, non sono sempre evidenti.
E’ spesso presente una correlazione dell’ eosinofilia su sangue con la proteina cationica degli eosinofili (ECP), dato per altro comune con le altre sindromi iper-eosinofile diverse dalla sindrome Churg-Strauss (106).
Le interleuchine IL-2-4-5 sono spesso aumentate così come il livello di IgE totali.
~ 58 ~
Gli anticorpi anticitoplasma dei neutrofili (ANCA) sono riscontrabili in una percentuale relativamente bassa di pazienti rispetto alle altre forme di vasculite ANCA-correlate. Nella CSS gli ANCA sono descritti nel 38-50% dei pazienti affetti (107)
.
In particolare gli ANCA presentano un pattern perinucleare all’immunofluorescenza che è per lo più specifico per la mieloperossidasi (MPO) al test ELISA (108).I dati più recenti della letteratura tendono a differenziare in base alla positività o meno degli ANCA, due diversi subsets di malattia nell’ambito della CSS: i pazienti ANCA-positivi che presentano un corso di malattia più simile a quello delle altre vasculiti ANCA-correlate e quelli ANCA-negativi, che hanno invece manifestazioni cliniche più vicine allo spettro delle sindromi ipereosinofile (109;110;111).
Per altro la positività degli anca sembra correlare fortemente con il rischio di recidiva di malattia(112); infine in letteratura è descritto come gli ANCA-MPO mostrino un valore predittivo positivo per la riacutizzazione di malattia del 90% ed un potere predittivo negativo del 94% (113;114).
~ 59 ~
TERAPIA
La sindrome di Churg Strauss è una malattia a prognosi favorevole quando trattata tempestivamente. In particolare i corticosteroidi e la terapia con immunosoppressori, soprattutto la ciclofosfamide (CYC), hanno permesso di controllare efficacemente la malattia con buona risoluzione della fase acuta e riduzione della frequenza delle riacutizzazioni di malattia sistemica.
Nelle forme non complicate il trattamento standard prevede la somministrazione di prednisone (o equivalente) alla dose di 1/mg/kg/die per un mese o comunque fino a risposta clinica. Nei casi più gravi si preferisce iniziare con una terapia d’attacco: boli endovenosi di 6-metilprednisolone (500-1000 mg/die per 3-5 giorni consecutivi), quindi, a seguire il trattamento con corticosteroidi per via orale : prednisone almeno a 15 mg/die per i primi 3 mesi poi decalage fino ad una dose di mantenimento di 10 mg/die o meno. Spesso il mantenimento di una terapia corticosteroidea di fondo è impiegato per il controllo dei sintomi d’asma e/o dei sintomi nasali; l’uso prolungato della terapia cortico-steroidea contribuisce ad aggravare il danno da malattia con gravi patologie iatrogene.
~ 60 ~
La ciclofosfamide (CYC) trova aggiunta al trattamento corticosteroideo nelle forme gravi, con compromissione di uno o più organi, o che risultino resistenti alla terapia con solo prednisone.
E’ preferibile la somministrazione di CYC per via endovenosa che fornisce pari efficacia con minore dose complessiva riducendo quindi la tossicità d’accumulo. L’aggiunta della ciclofosfamide aumenta l’efficacia immediata del trattamento corticosteroideo e ne rende più rapidi gli effetti.
Non è tuttavia certo che la ciclofosfamide prolunghi significativamente la sopravvivenza a lungo termine e per tale motivo, e considerati i sui pesanti effetti collaterali, il trattamento con tale agente alchilante deve essere mantenuto esclusivamente per la fase di induzione della remissione di malattia per poi essere sostituito con immunosoppressori meno tossici. Lo schema di somministrazione prevede:
Cyc e.v. alla dose di 15 mg/Kg (max 1,2 g) ogni due settimane per le prime tre somministrazioni poi Cyc e.v. alla dose di 15 mg/Kg (max 1,2 g) ogni tre settimane per le successive 3-6 somministrazioni per una dose totale fino a 11g circa.
Analogamente ad altre vasculiti ANCA associate la somministrazione orale di CYC può essere indicata dove la terapia per infusione endovenosa sia risultata inefficace.
~ 61 ~
Egualmente nelle forme severe di vasculite sistemica effetti favorevoli sono stati ottenuti con la plasmaferesi. Sedute di plasmaferesi sono indicate nei pazienti con glomerulonefrite rapidamente progressiva o alveolite emorragica non è stato però chiarito se aumenti la sopravvivenza o se ne possano beneficiare anche pazienti con malattia meno severa. Il Metotrexate agente alchilante più maneggevole, e con minor effetti collaterali rispetto alla Ciclofosfamide, è stato proposto, in associazione al prednisone a bassa dose, nell’induzione della remissione delle forme meno aggressive di malattia; sembra infatti meno efficace nel prevenire le ricadute di malattia rispetto alla Ciclofosfamide.
Per quanto concerne il mantenimento della remissione, i farmaci più largamente utilizzati, analogamente a quanto avviene nelle altre vasculiti sistemiche, sono il Methotrexate e l’Azatioprina che hanno generalmente mostrato un buon profilo di efficacia e sicurezza nel lungo termine, sono anche efficaci come agenti “steroid-sparing”. Recentemente nuovi farmaci sono stati proposti nel mantenimento della fase di remissione in pazienti con CSS; vi sono case report di pazienti trattati con successo con farmaci biologici come il Rituximab (anti-CD20) (115;116).
Ricordiamo però come siano descritti due casi di pazienti con sindrome di Churg-Strauss ANCA negativi, trattati con Rituximab, che hanno manifestato una severa crisi respiratoria con broncospasmo. Per tale