INDICE
• Introduzione………..2 • Etiologia………4 • Diagnosi……….8 • Staging……….11 • Trattamento……….14 • Materiale e metodo………..29 • Tecnica operatoria………33 • Risultati e conclusioni……….35 • Immagini……….38 • Bibliografia……….44INTRODUZIONE
Molto è stato scritto sulla necrosi asettica del semilunare dall’anno della sua prima organica e dettagliata descrizione avvenuta nel 1910 ad opera del radiologo viennese Robert Kienböck 1.
La malattia di Kienböck è una patologia che colpisce il semilunare, storicamente classificata nel gruppo delle osteocondrosi e che si caratterizza per la necrosi, la frammentazione ed il progressivo collasso dell’architettura del semilunare il cui risultato finale porta alla distruzione della prima filiera del carpo ed allo sviluppo dell’artrosi radio-carpica.
L’osteonecrosi del semilunare è comunque da considerarsi una patologia rara, più frequente negli uomini di età compresa tra i 20 ed i 40 anni che svolgono attività manuali; ha un esordio caratterizzato da un dolore dorsale al carpo e rientra nelle cause di polso doloroso non traumatico.
Esistono varie possibilità di trattamento della malattia di Kiemböck la cui attuazione dipende dallo stadio della malattia stessa.
Lo scopo di questa tesi è di rivalutare i risultati a lungo termine del trattamento della malattia di Kienböck al terzo stadio della classificazione di Lichtman secondo la tecnica di rivascolarizzazione proposta da Hori.
ETIOLOGIA
La patogenesi della malattia di Kienböck è a tutt’oggi ancora incerta ma si ritiene che possa avere origine multifattoriale.
Sono comunque numerose le teorie etiopatogenetiche che tentano di spiegare l’insorgenza della crisi vascolare che sembra essere alla base dello sviluppo dell’osteonecrosi del semilunare.
• Hultén, nel 1928, ha ipotizzato che il primum movens dell’osteomalacia del semilunare, potesse essere una diversa lunghezza del radio rispetto all’ulna che si traduceva con un’alterazione della conformazione dell’articolazione radio-ulnare distale2 (Fig. 1). Dalla ricerca da lui svolta si rilevava che in una popolazione di soggetti normali il 51% presentava un’uguale lunghezza del radio e dell’ulna (variante zero) e che solamente il 23% presentava
l’ulna più corta (variante minus). Invece in un campione di 23 paziente affetti da Morbo di
Kienböck, 18 presentavano un’ulna più corta (variante minus) e solamente 5 presentavano un’uguale lunghezza del radio e dell’ulna (variante zero). Facendo seguito a questa osservazione Ultén formulò l’ipotesi che in polso con minus
variante ulnare potesse determinarsi un sovraccarico per compressione sulla porzione radiale del semilunare, ad opera della faccetta articolare del radio, responsabile della sua iniziale frammentazione.
• Antuna Zapico nel 1966 ha ipotizzato che uno dei fattori favorenti l’ischemia potesse essere la forma del semilunare3 (Fig. 2). Da una revisione dei casi l’Autore rilevava che i paziente con l’ulna più corta (variante minus) presentavano una forma più appuntita del polo prossimale del semilunare. I paziente con lunghezza uguale del radio e dell’ulna (variante zero) presentavano un semilunare di forma rettangolare oppure squadrata. L’ipotesi sostenuta da Zapico era che la peculiare distribuzione delle trabecole ossee nella forma più appuntita determinasse una minore resistenza alle forze di carico del semilunare, rendendolo più soggetto alle fratture.
• Alcuni lavori effettuati da Armistead sulle tensioni esercitate sul semilunare hanno dimostrato che nella dorsi flessione i legamenti volari radio-lunato e luno-triquetrali sono in massima tensione. Il piramidale riesce a sottrarsi alle tensioni scivolando agevolmente nello spazio
ulno-carpico, mentre il semilunare subisce un effetto “schiaccianoci”, rimanendo bloccato tra la seconda filiera del carpo ed il radio. Si applicano, in sostanza, sul semilunare due forze uguali ma con direzione opposta, l’una sul polo prossimale, esercitata dal radio, e l’altra sulla faccetta articolare distale, esercitata dal capitato4. Il semilunare quindi, se sottoposto a stress continui e ripetuti può andare incontro a fratture della porzione volare o del terzo medio. Questo sarebbe alla base delle lesioni del semilunare in questi soggetti che svolgono lavori manuali ripetitivi, ma che non riferiscono un evento traumatico iniziale.
• Un altro fattore predisponente la malacia del semilunare sembra essere un insufficiente apporto sanguigno congenito o acquisito. Williams nel 1993 ha studiato alcuni tipi di vascolarizzazione del semilunare rilevando che normalmente (80% dei casi) questo riceve il suo nutrimento attraverso vasi sia palmari sia dorsali e da parte dei loro vasi anastomotici5.
Una sofferenza vascolare può essere giustificata solo dalla presenza di anomalie anatomiche quali l’assenza del ramo
volare o dorsale, oppure l’insufficienza dei loro rami anastomotici. Nei soggetti anatomicamente predisposti è sufficiente, quindi, anche una piccola alterazione dell’equilibrio per innescare il meccanismo della lunatomalacia6-7-8.
DIAGNOSI
I soggetti maggiormente colpiti sono uomini in età giovanile, che svolgono attività manuali. La malattia ha spesso un’insorgenza subdola, raramente correlata ad un evento traumatico iniziale. Il dolore risulta fastidioso ma, almeno nelle prime fasi, di modesta entità; successivamente si acuisce per diventare ben presto incompatibile con un’attività manuale pesante. I movimenti del polso possono risultare molto ridotti e la forza di presa diminuita. Talvolta si può associare anche una STC di origine irritativa.
Negli stadi iniziali le radiografie standard possono risultare negative. In presenza però di sintomi persistenti, una malacia del semilunare va comunque sospettata ed occorre eseguire degli approfondimenti diagnostici.
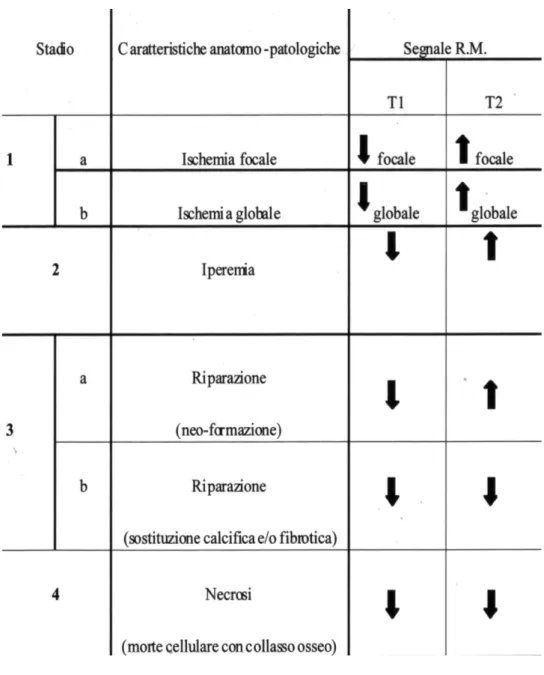
L’esame più utile per una diagnosi corretta nelle fasi iniziali, è la RMN, con la quale è possibile ottenere informazioni dirette sullo stato vascolare del midollo osseo. Il midollo osseo normale (osso spongioso) presenta un elevato segnale nelle immagini T1 SE per la presenza di cellule adipose ed ematopoietiche. Condizioni fisiologiche o patologiche che determinano una perdita od una sostituzione del midollo determinano una riduzione del segnale
midollare alla RMN. Per questo motivo la RMN consente di dimostrare la sofferenza ischemica e la perdita midollare in relazione ai cambiamenti strutturali e cellulari del midollo osseo stesso. Inoltre è possibile effettuare una correlazione fra i quattro stadi dell’osteonecrosi istologica e le alterazioni dell’intensità di segnale alla RMN (Tab. 1).
In generale possiamo affermare che una riduzione generalizzata del segnale in T1 appare diagnostica (ma non specifica) di una sofferenza ischemica del semilunare (reversibile), mentre la presenza di un segnale in T2 incrementato con riduzione in T1 generalizzata o focale costituisce un probabile segno di rivascolarizzazione. Inoltre la presenza di un decremento del segnale sia in T1 sia in T2 è correlabile a necrosi dell’osso (quindi irreversibile)9-10 (Fig. 2). La RMN risulta essere molto utile anche nello studio diretto della cartilagine articolare, nel riconoscimento della componente flogistica associata nel rilevare la presenza di eventuali lesioni legamentose carpali coesistenti.
Altrettanto importante è lo studio TC che permette di mettere meglio in evidenza la presenza di eventuali fratture della faccetta articolare prossimale oppure fratture trasverse sul piano frontale,
caratteristiche dello stadio II della malattia e che difficilmente si riescono ad evidenziale con un normale controllo radiografico; la TC permette inoltre di valutare con maggior precisione la morfologia del semilunare.
Anche la scintigrafia ossea è utile nella diagnosi del Morbo di Kienböck. E’ una metodica dotata di alta sensibilità e consente di evidenziare anche in fase precoce una patologica ipercaptazione in sede carpale centrale. I principali limiti di questa metodica sono la bassa specificità e la modesta risoluzione, che non consentono l’esecuzione di un preciso studio della morfologia dell’osso.
Possiamo quindi considerare la scintigrafia ossea uno strumento diagnostico complementare alla RMN, ma non può certo essere considerato un esame sostitutivo9.
STAGING
Fondamentale per poter pianificare ed impostare un corretto trattamento è definire lo stadio evolutivo della necrosi del semilunare in relazione alle alterazioni secondarie dei rapporti articolari carpali. A tal fine la classificazione più efficace è quella pubblicata da Stahl11 e modificata da Lichtman12 che riconosce 4 stadi e pone in stretto rapporto la stadiazione con la terapia.
Tale classificazione si basa sulle alterazioni rilevate dallo studio per immagini (radiografico ed eventualmente RMN).
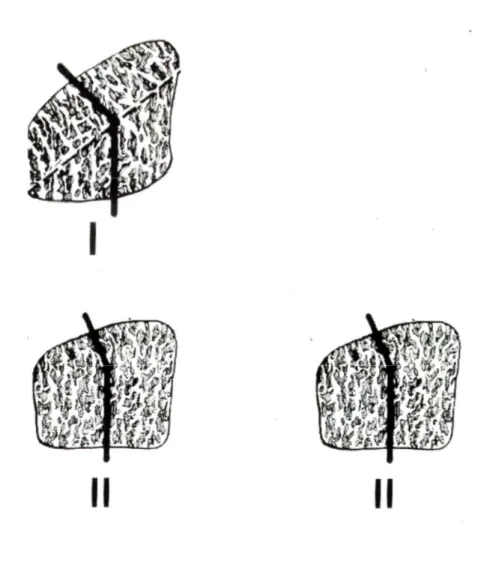
STADIO I:
Nelle proiezioni radiografiche standard il semilunare non presenta alcun cambiamento strutturale (fatta eccezione per la possibile presenza di sottili fratture lineari o da compressione) (Fig. 4). Solitamente un’alterazione del segnale di RMN associata a sintomi clinici caratteristici possono indirizzare verso una diagnosi.
STADIO II:
Da un punto di vista radiografico, effettuando uno studio comparativo, si può evidenziare un incremento della densità ossea in assenza di alterazioni volumetriche significative (eventuale perdita di altezza sul lato radiale). Possono inoltre essere presenti fratture della faccetta articolare prossimale oppure fratture trasverse sul piano frontale. Le dimensioni, la conformazione e la congruità articolari sono conservate (Fig. 5).
STADIO III:
In questo stadio si assiste al collasso del semilunare che presenta una sclerosi generalizzata; si assiste inoltre ad un’alterazione dell’architettura del carpo.
Possiamo dividere questo stadio in due fasi: Stadio IIIa:
In questo stadio è presente il collasso del semilunare con una sua possibile frammentazione; si ha comunque assenza di alterazioni grossolane a livello delle altre ossa del carpo. Permane quindi inalterata l’altezza carpale ed il corretto allineamento delle due filiere (Fig. 6).
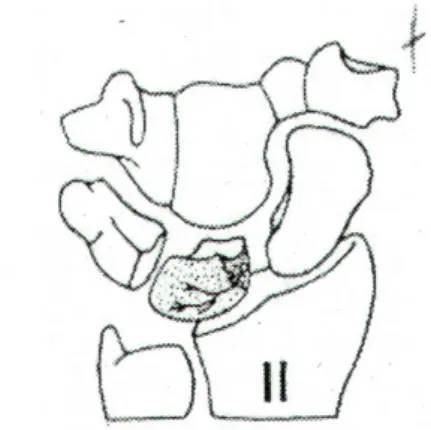
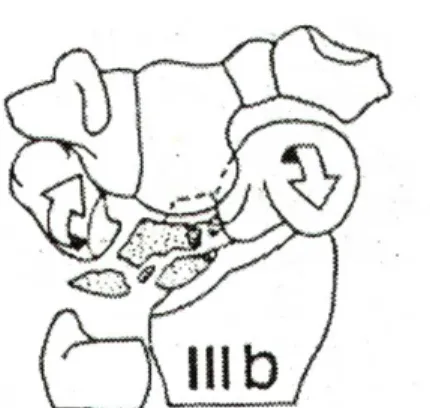
Stadio IIIb:
In questo stadio è presente una globale destabilizzazione del carpo con riduzione dell’altezza del semilunare ed alterazione dei rapporti articolari intracarpici (Fig. 7).
STADIO IV:
E’ lo stadio più avanzato; il semilunare appare completamente frammentato, con perdita della conformazione originaria. Il carpo nel suo insieme risulta collassato con degenerazioni articolari radio e mediocarpiche (Fig. 8).
TRATTAMENTO
Il Morbo di Kienböck oltre ad essere una malattia rara ad insorgenza subdola e di diagnosi complessa, risulta essere una patologia difficilmente gestibile anche dal punto di vista terapeutico.
In primo luogo è utile chiarire che non esiste un’univocità di vedute già a partire dall’eventuale applicazione di un trattamento conservativo piuttosto che quello chirurgico.
Ancora oggi vengono pubblicate revisioni4-13 che dimostrano il buon esito del trattamento conservativo della malattia anche in fase evolutiva ; in quanto l’immobilizzazione prolungata del polso permette al semilunare, in modo particolare nei primi stadi, di uscire dalla fase di malacia ischemica senza che se ne determini il crollo. A questo proposito Deleare e coll. hanno comparato l’immobilizzazione notturna in splint con il trattamento chirurgico in pazienti con stadio di malattia III e IV14; i risultati sembrano dimostrare che entrambi i gruppi ottengano risultati
insoddisfacenti ma tra loro sovrapponibili. Questo studio deve comunque essere considerato criticabile alla luce del fatto che il gruppo trattato con immobilizzazione presentava in partenza uno stadio minore di malattia rispetto a quello del gruppo trattato chirurgicamente. Altri studi dimostrano invece, che il trattamento chirurgico è superiore a quello conservativo. Salomon e coll. hanno dimostrato che l’osteotomia di accorciamento radiale ottiene risultati superiori rispetto al trattamento conservativo15.
Recentemente, Keith e coll16. hanno rivalutato 33 paziente trattati in modo conservativo identificando una diminuzione della flessione e dello stato funzionale globale valutato con la diminuzione del punteggio ottenuto con la scheda DASH.
Molti lavori evidenziano inoltre che, anche con il trattamento conservativo la malattia può progredire, con alterazioni radiologiche anche imponenti15-16. Questo non comporta necessariamente una sintomatologia soggettiva importante. Per questo un periodo di trattamento con immobilizzazione in associazione con terapia analgesica o anti-infiammatoria sembra essere sufficiente per molti pazienti, indipendentemente dallo stadio di presentazione della malattia; l’immobilizzazione
dovrebbe essere tenuta per almeno 3 mesi17. Il trattamento chirurgico dovrebbe essere quindi riservato a quei pazienti in cui sia fallito il trattamento conservativo.
Nell’ambito del trattamento chirurgico le tipologie di approccio alla malattia sono numerose, ma non ci sono evidenze scientifiche che dimostrino la superiorità di un approccio rispetto agli altri.
Utilizzando la stadiazione precedentemente descritta come schema guida è possibile identificare quale procedura chirurgica sia maggiormente indicata nei diversi stadi della malattia.
Variabili anatomiche come la variabilità ulnare e l’inclinazione radiale giocano un ruolo importante per determinare quale sia la procedura migliore da utilizzare con ogni singolo paziente.
STAGE I:
L’immobilizzazione in splint o apparecchio gessato è da considerare come la prima opzione di trattamento. La tecnica di fissazione esterna è stata utilizzata sia come tecnica d’immobilizzazione sia allo scopo di decomprimere il semilunare; ad ogni modo l’esperienza dell’utilizzo di quest’approccio è limitata18.
STAGE II E IIIa:
Questi due stadi di malattia sono generalmente considerati come quelli in cui la principale finalità del trattamento debba essere quella di ottenere una rivascolarizzazione del semilunare in modo tale da prevenirne il progressivo collasso e quindi la progressione della malattia stessa. La prima opzione per questi due stadi è quella delle procedure di rivascolarizzazione diretta usata principalmente per i paziente con malattia allo stadio II quando la superficie articolare del semilunare non è ancora collassata. Ad ogni modo molti autori hanno utilizzato questa procedura anche nello stadio IIIa, quando era già presente un parziale collasso della superficie articolare; in questo caso però, è senza dubbio necessario ottenere anche una corretta ricostruzione della morfologia del semilunare.
Vari tipi di procedure di rivascolarizzazione sono stati descritti per il trattamento della malattia allo stadio II (19-20).
I primi a proporre un approccio biologico per il trattamento della patologia ischemica del semilunare furono nel 1979 Hori et al(21). Questa tecnica si basa sull’osservazione sperimentale di come l’introduzione di un fascio vascolare artero-venoso nell’osso
spongioso stimoli un processo di neoangiogenesi che porta alla progressiva rivascolarizzazione del segmento ischemico. All’interno dell’osso deve essere inserito un asse vascolare completo (II metacarpale dorsale), costituito da un’arteria, dalle sue vene satelliti e dalla guaina di tessuto areolare lasso che contiene la ricca rete vascolare che connette i vasi maggiori. Altre procedure di rivascolarizzazione includono il trasferimento del pisiforme decorticato con il suo peduncolo vascolare, il trasferimento di trapianto cortico-spongioso dalla porzione dorsale del radio distale con il proprio peduncolo vascolare (incluso anche l’utilizzo del peduncolo vascolare per il pronatore quadrato). Queste procedure si differenziano da quella proposta da Hori per il fatto che in quest’ultime si usa un trapianto cortico-spongioso con il proprio asse vascolare e non un trapianto di osso libero. In associazione a questi trattamenti di rivascolarizzazione molti autori utilizzano anche una procedura atta a diminuire lo stress meccanico a carico del semilunare (fissatore esterno, artrodesi triscafoidea STT o artrodesi scafo-capitata)(22-23). Il razionale di diminuire la forza di compressione esercitata dal capitato sul semilunare si basa sulla prova scientifica che il
determina un indebolimento della resistenza meccanica dell’osso trattato(24-25).
L’utilizzo di un trapianto osseo vascolarizzato prelevato dalla regione dorsale del radio distale ha, negli ultimi anni, destato notevole interesse(26). Molte tipologie di trapianto sono state descritte, in base alla loro localizzazione ma la più comunemente descritta e utilizzata è quella che in cui il trapianto osseo viene rivascolarizzato con l’arteria tra il IV e V compartimento estensore. Questa metodica sfrutta il flusso sanguigno retrogrado proveniente dall’arteria del V compartimento estensorio ridiretta in via anterograda attraverso l’arteria del IV compartimento estnsorio per mezzo della legatura della branca posteriore dell’arteria interossea anteriore in prossimità della sua origine. Questa metodica si caratterizza per un peduncolo vascolare sufficientemente lungo e con ampio diametro (27-28). Moran ed all. hanno recentemente rivalutato la propria esperienza su 26 pazienti ad un follow-up medio di 31 mesi(29). La maggior parte dei pazienti dimostrava una diminuzione della sintomatologia dolorosa e un aumento della forza di presa. Di questi pazienti il 71% mostrava evidenze di rivascolarizzazione del semilunare
mentre il 23% mostrava evidenze radiografiche di progressione della malattia.
Il trapianto del pisiforme vascolarizzato viene effettuato usando l’osso omolaterale con la sua arteria nutritizia proveniente da una piccola branca dorsale dell’arteria ulnare. Il peduncolo vascolare viene inserito all’interno del difetto osseo creato chirurgicamente sulla superficie dorsale del semilunare. Daecke e coll. hanno recentemente descritto la loro esperienza di 23 pazienti allo stadio II e IIIa trattati con questa procedura e rivisti ad un follow-up medio di 12 anni(30). Il dolore e la funzione sono migliorati in 20 dei 23 pazienti. La progressione della malattia era presente in 6 (33%) tra quelli in cui erano disponibili dei controlli radiografici pre-operatori.
Esitono, infine, anche studi che considerano la validità dell’uso di trapianti liberi di osso vascolarizzato. Gabl e coll. hanno rivalutato 18 pazienti con malattia allo stadio III trattati con trapianto vascolarizzato di osso spongioso prelevato dalla cresta iliaca(31); il polso è stato inoltre stabilizzato con fissatore esterno. A 5 anni di follow-up il trapianto era stato incorporato nel semilunare in 16 dei 18 pazienti e non si era verificato alcun caso di collasso del
carpo. Il trapianto era invece stato riassorbito negli altri 2 pazienti. Ad un follow-up di 10 anni, Arora ed all. hanno visto che in questi 16 pazienti non vi era evidenza di progressione della malattia(32).
Altre opzioni di trattamento per i pazienti in questo stadio di malattia sono tutte quelle procedure che vanno ad agire sull’articolazione radio-ulnare distale(17-33-34). Tutte queste tecniche trovano il loro razionale sul tentativo di diminuire il carico meccanico sul semilunare in modo tale da favorire la rivascolarizzazione ossea e di prevenire il progressivo collasso della superficie articolare. La determinazione di quale sia la procedura corretta per ogni paziente dipende in prima istanza dal rapporto della lunghezza esistente tra radio ed ulna.
Nei pazienti che presentano un minus ulnare l’obbiettivo è quello di ristabilire una eguale lunghezza di radio ed ulna o di ottenere circa 1 mm di plus ulnare. Questo obiettivo può essere ottenuto sia accorciando il radio sia allungando l’ulna. L’allungamento dell’ulna richiede un trapianto osseo e questo aumenta la possibilità di pseudoartrosi; per questo motivo non è comunemente utilizzata(33-34).
L’osteotomia di accorciamento del radio è tecnicamente semplice e, non necessitando di trapianto osseo, presenta un rischio di pseudoartrosi non elevata. Inoltre determina al tempo stesso la decompressione del semilunare ed il mantenimento dell’altezza del carpo stirando prossimalmente i legamenti radio carpici(35). Molti autori hanno effettuato studi con follow-up a lungo termine riguardanti i risultati di questa procedura. Raven ed all. hanno seguito per un periodo medio di 22 anni, 12 paziente sottoposti a questa procedura(36). Un paziente era allo stadio IIIb della malattia, mentre gli altri erano allo stadio II e IIIa. Solamente 3 pazienti presentavano una progressione della malattia e la maggior parte di questi presentavano un miglioramento importante sia della sintomatologia algica sia della funzionalità del polso.
L’utilizzo di questa procedura nei pazienti allo stadio IIIb rimane a tutt’oggi controversa. Altay e coll. hanno recentemente comparato i risultati ottenuti applicando questa procedura in paziente con stadio IIIa (13) e IIIb (10) ad un follow-up medio di 85 mesi(37). Gli autori hanno notato non esserci differenza tra i due gruppi sia per quanto riguardava l’arco di movimento sia per la sintomatologia
algica, concludendo che questa procedura ha risultati sovrapponibili per i due stadi.
Nei pazienti che presentano, invece, una variante ulnare neutra, oppure un plus ulnare, sono indicate procedure quali l’osteotomia radiale a cuneo di apertura e l’osteotomia di accorciamento del capitato associata o meno all’artrodesi capito-uncinata.
L’osteotomia radiale a cuneo di apertura ha lo scopo di ridurre l’inclinazione della superficie articolare del radio nei piani sia frontale sia laterale senza interferire con i rapporti di lunghezza di radio e ulna. Questa metodica ottiene comunque una diminuzione delle forze di compressione sul semilunare andando ad incrementare l’area di contatto tra radio e semilunare e facendo quindi diminuire le forze attraverso l’articolazione radio-lunata e radio-capitata(38). L’obiettivo di questa procedura è, infatti, quello di shiftare il carico funzionale dalla superficie articolare del semilunare sulle articolazioni adiacenti. Koh ed all. riportano un miglioramento della sintomatologia algica del movimento e della funzione del polso ad un follow-up minimo di 10 anni(39). Ad ogni modo aumento del grado di artrosi è stato evidenziato in ¾ di questi pazienti all’ultimo follow-up; questo ha
suggerito l’incapacità di questo metodo di fermare la progressione naturale della malattia.
L’osteotomia di accorciamento del capitato sperimentata alla fine degli anni 90 da Almquist(40), ha sembrato avere buoni risultati ad un breve follow-up. L’obiettivo è sempre quello di diminuire il carico sul semilunare trasferendolo sull’asse STT(4-40-41). Questa metodica è però caratterizzata da un’importante percentuale di rischio di necrosi della testa del capitato secondaria alla sua ischemia causata dalla sezione trasversale dell’osso.
Un nuovo concetto è rappresentato dall’utilizzo della tecnica di decompressione del “core” di radio e ulna. Questa procedura si attua per mezzo della decompressione di radio e ulna a livello della loro metafisi distale attraverso l’apertura di due piccole finestre sulla corticale ossea e il successivo curretage osseo. Illaramendi ed all. riportano la loro esperienza con questa procedure utilizzata su 22 pazienti rivalutati ad un follow-up medio di 10 anni(42). Gli autori riferiscono un miglioramento del dolore ed un buon ripristino dell’arco di movimento, con solo 4 pazienti che riferivano la presenza di medio dolore. Inoltre 17
pazienti dei 22 non mostravano progressione di malattia all’ultimo folow-up.
STADIO IIIb:
In questo stadio si verifica una diminuzione dell’altezza del carpo in associazione alla flessione dello scafoide e collasso della superficie articolare del semilunare. La correzione della flessione dello scafoide attraverso l’artodesi capitata o scafo-trapezio-trapezoide (STT) può diminuire il carico funzionale sul semilunare aiutando a stabilizzare l’articolazione medio-carpica, potendo quindi prevenire il collasso del carpo. Elemento fondamentale in questo caso è quello di riuscire a correggere la flessione dello scafoide evitando però, di ottenerne un’ipercorrezione. Storicamente a queste artrodesi veniva associata l’asportazione del semilunare con l’idea che rimuovendo l’osso necrotico si riuscisse a ridurre la sinovite reattiva ed i sintomi concomitanti. La revisione dei risulatati a lungo termine ha evidenziato che il capitato, rimasto senza supporto, tende a migrare prossimalmente determinando una destabilizzazione ed un precoce deterioramento delle superfici articolari carpali. Per tale ragione si sono sviluppate numerose tecniche di artroplastica
risultate inadeguate a resistere alle notevoli forze in compressione cui sono soggette. Anche l’impianto di materiale protesico (Vitallio, Silastic) si è mostrato inefficiente a prevenire la migrazione delle rimanenti ossa del carpo. La frequente sinovite cronica da scorie di silicone ha indotto quindi ad abbandonare questa procedura. Ad oggi si tende quindi ad utilizzare, in questo stadio di malattia, esclusivamente un’artrodesi parziale del carpo. Van den Dungen et al. hanno recentemente comparato i risultati di pazienti trattati in maniera conservativa (19) con quelli in cui era stata effettuata un’artrodesi STT (11) con un follow-up medio di 13 anni. Gli autori sostengono che l’artodesi STT comporti un incremento della perdita di movimento e del dolore oltre ad un periodo più lungo di riabilitazione rispetto al trattamento conservativo(43).
La carpectomia è senza alcun dubbio una valida alternativa terapeutica per questo stadio di malattia per la quale è però necessaria la presenza di una buona condizione della cartilagine articolare della testa del capitato e dell’articolazione distale del radio. Questo tipo d’intervento porta ad articolare il polo prossimale del capitato con la fossetta del semilunare e permette
iniziali variazioni artrosi che della testa del capitato è possibile interporre tra questa e la fossetta del semilunare la capsula articolare dorsale. I risultati a lungo termine sono validi, tanto che non si considera più la carpectomia come un intervento di salvataggio, ma un intervento di prima scelta che è in grado di determinare una riduzione del dolore mantenendo buona l’ampiezza di movimento dell’articolazione radio-carpica.
Sono molti gli studi che hanno rivalutato i risultati a lungo termine della carpectomia come trattamento della Malattia di Kienböck. Croog e Stren hanno rivalutato 21 pazienti trattati con questa metodica per uno stadio III e IV di malattia con un follow-up di 10 anni(44). Tre di questi paziente hanno richiesto un’artrodesi radio-capitata per la persistenza del dolore, ma due dei tre erano stati trattati per uno stadio IV di malattia. Gli autori concludono che la carpectomia è senza dubbio indicata per questo stadio di malattia ma che maggior attenzione vada posta nell’usarla in caso di stadio più avanzato. Lumsden ed all. riportano i loro risultati su 13 pazienti ad un follow-up di 15 anni(45). In accordo con gli autori precedenti, ritengono che la carpectomia rappresenti una valida metodica per il trattamento
STAGE IV:
Le due tecniche chirurgiche fondamentali di questo stadio di malattia sono la carpectomia e l’artodesi radio-carpica. Come in precedenza menzionato è possibile interporre un lembo di capsula articolare dorsale in associazione alla resezione della prima filiera in caso di alterazioni artrosiche a carico della testa del capitato e della fossetta articolare del radio distale. Ad ogni caso è proprio la presenza di questo tipo di alterazioni artrosiche la causa del fallimento della procedura e della persistenza del dolore di polso(44). La denervazione del polso da sola oppure in associazione con le precedenti metodiche aiutano a limitare i sintomi. Schweitzer e coll. riportano i loro risultati a lungo termine con completa denervazione del polso in 70 pazienti, 11 dei quali affetti da Morbo di Kienböck(46); il follow-up medio di questo studio è stato di 9,6 anni. La completa denervazione del polso ha migliorato la sintomatologia in 2/3 dei pazienti e nella metà di questi sembra aver riportato la completa risoluzione del dolore. Nel caso, infine, della presenza di grossolane alterazioni dell’architettura carpale l’unica terapia chirurgica indicata è l’artrodesi radio-carpica. In ultima analisi è possibile concludere che il trattamento della malattia di Kienböck resta sempre essere
di difficile approccio anche se le recenti nuove tecniche di rivascolarizzazione rappresentano senza dubbio un potenziale importante per il futuro, e le tradizionali metodiche per il trattamento delle fasi avanzate di malattia come l’osteotomia di accorciamento radiale e la resezione della prima filiera, mostrano un adeguato controllo dei sintomi ed un buon mantenimento della funzionalità del polso, negli studi a lungo termine.
MATERIALI E METODI
Tra il 1994 ed il 1998, presso il reparto di Chirurgia della Mano e Microchirurgia del CTO di Firenze, sono stati trattati 5 pazienti affetti da malattia di Kienböck in stato avanzato mediante intervento di rivascolarizzazione del semilunare con impianto intra-osseo di asse vascolare, associata ad immobilizzazione temporanea dell’articolazione tri-scafoidea. Due pazienti erano allo stadio IIIa e tre allo stadio IIIb, secondo la stadiazione di Lichtamn. Tutti e cinque i pazienti erano maschi; la mano destra era interessata in 4 pazienti, la sinistra nel restante caso. Tutti i pazienti sono destrimani e svolgevano lavori manuali. L’età al momento dell’intervento variava tra i 20 ed i 41 anni.
Tutti i pazienti sono stati seguiti prospetticamente. Pre-operatoriamente ed al follow-up tutti sono stati sottoposti a valutazione clinica, radiografica ed hanno eseguito RMN. All’ultimo controllo tutti hanno anche eseguito una RMN con mezzo di contrasto.
Soggettivamente sono stati impiegati il questionario DASH ed il PRWHE.
Il questionario DASH (disability of the Arm, Shoulder and Hand) è composto di due parti differenti, una investiga i sintomi che causano disabilità nello svolgimento delle normali attività della vita quotidiana compresa l’attività lavorativa, mentre l’altra, opzionale, investiga la disabilità nello svolgimento delle performance con alta richiesta funzionale quali lo sport e la musica. Noi abbiamo considerato solo la prima parte del questionario che è composto da 34 domande suddivise in:
attività della vita quotidiana (21 domande), sintomi (6 domande), qualità della vita (3 domande), attività lavorativa (4 domande). Per ogni quesito ci sono 5 possibili risposte cui viene attribuito un punteggio da 1 (nessun problema) a 5 (grave limitazione). Il punteggio finale è unico e può andare da un minimo di 0 ad un massimo di 100.
Il questionario PRWHE (patient rated wrist/hand evaluation) investiga tre differenti aspetti:
dolore (5 domande), aspetto estetico (non viene considerato nel conteggio) e la funzione che viene divisa in due parti (6 domande riguardanti l’attività specifica e 4 riguardanti l’attività usuale). In questo caso per ogni quesito ci sono 10 possibili risposte alla
quali viene attribuito un punteggio da 0 (nessun problema) a 10 (grave limitazione). Anche in questo caso il punteggio finale è unico e va da un minimo di 0 ad un massimo di 100.
Per quanto concerne il sintomo dolore abbiamo infine usato anche la scala VAS (scala analogica visiva) per la quale il paziente deve semplicemente indicare in una scala di dolore da 0 a 10 quale sia il suo dolore.
La valutazione obiettiva è stata eseguita visitando il paziente e rilevando la flesso-estensione, la deviazione radiale, la deviazione ulnare e la prono-supinazione sia dal lato operato sia da quello sano. Abbiamo inoltre valutato la forza di presa con dinamometro Jamar sia dal lato operato sia da quello sano.
La valutazione radiografica è stata effettuata su una proiezione antero-laterale e su una laterale, mentre la presenza di rivascolarizzazione oppure la progressione della malattia è stata valutata per mezzo della RMN con e senza mezzo di contrasto. Ai controlli radiografici abbiamo anche valutato l’eventuale ricostruzione morfologica del semilunare e l’eventuale presenza di VISI (instabilità segmentale intercalata in flessione volare) o DISI (instabilità segmentale intercalata in flessione dorsale). In
accordo con la tecnica proposta da Hori ed al. la rivascolarizzazione è stata ottenuta attraverso l’impianto del II fascio vascolare metacarpale dorsale all’interno del semilunare malacico. Sono stati associati un accurato currettage dell’osso necrotico ed un trapianto di osso autologo prelevato dalla cresta iliaca contro laterale al fine di riempire la cavità creata all’interno del semilunare e di conservarne quindi la morfologia. L’articolazione STT è stata inoltre immobilizzata mediante il posizionamento di fili di K percutanei in modo tale da mantenere lo scafoide in posizione verticale, o di ridurne la sublussazione rotatoria, se presente.
TECNICA OPERATORIA
Dopo l’anestesia di plesso e l’applicazione del laccio pneumatico alla radice dell’arto si esegue un’incisione curvilinea sul dorso della mano che inizia a livello del secondo spazio intermetacarpale dorsale e si estende prossimalmente sino all’articolazione del polso. Il secondo fascio vascolare metacarpale dorsale viene isolato, facendo attenzione a preservare il tessuto connettivo perivascolare. Il fascio viene quindi legato e sezionato distalmente, a livello della seconda commissura digitale. Sotto controllo radioscopico e per via percutanea, vengono poi posizionati i fili di Kirschner in modo da ottenere un’artrodesi scafo-trapezio-trapezoide temporanea; se necessario è importante correggere la flessione dello scafoide. S’incide quindi la capsula dorsale esponendo il semilunare che viene perforato il più possibile lontano dalla superficie articolare. A questo punto si esegue un’accurata asportazione della spongiosa necrotica ed un innesto di nuovo tessuto osseo spongioso precedentemente prelevato dalla cresta iliaca contro laterale; è importante compattare bene l’innesto osseo all’interno della cavità ottenuta nel semilunare in modo da ripristinarne l’altezza e la morfologia.
Il fascio vascolare viene quindi inserito all’interno del semilunare attraverso tale accesso, prestando particolare attenzione a che la sua estremità distale venga in contatto con la superficie volare dell’osso. Dopo aver rilasciato il tourniquet, occorre controllare la pulsatilità dell’arteria; si risutura quindi la capsula e si fissa ad essa, con un punto, il fascio artero-venoso, in modo tale da evitarne il possibile inginocchiamento. Completata la sutura, il polso viene immobilizzato in stecca gessata che il paziente dovrà tenere per 1 mese, sostituendolo quindi con un tutore in plastica termo-modellabile che consente di iniziare un programma di mobilizzazione assistita del polso. I fili di Kirschner verranno rimossi, in anestesia locale, dopo 6 mesi.
RISULTATI E CONCLUSIONI
Ad un follow-up medio di 13,8 anni (min 11, max 15) sono stati rivisti 5 pazienti tutti di sesso maschile dei quali 4 operati al polso destro ed 1 al polso sinistro; tutti e cinque svolgevano attività lavorative manuali prima dell’intervento.
Tutti i pazienti erano stati immobilizzati in stecca per 35 giorni, dopo di che la stecca è stata sostituita da un tutore plastico che gli permettesse di iniziare la riabilitazione. I fili di Kirschner sono stati rimossi a 6 mesi e tutti sono tornati a svolgere la propria attività lavorativa in media dopo 11,4 mesi (min 10, max 12). Dei 5 pazienti 4 svolgono ancora la stessa attività lavorativa da loro svolta prima dell’intervento mentre 1 ha dovuto cambiare lavoro passando ad un lavoro con minore impiego manuale dopo circa un anno dalla ripresa della precedente attività lavorativa. All’ultimo controllo i 5 pazienti si sono dichiarati soddisfatti del risultato del trattamento.
Secondo la scala analogica VAS il dolore risulta praticamente scomparso in tutti i pazienti con un valore medio di 0,75 (min 0, max 2). Il risultato medio ottenuto con la valutazione DASH è
stato di 10,30 (min 2,20, max 16,18), mentre quello ottenuto con la scheda di valutazione PRWHE è stato di 14 (min 0, max 31).
Obiettivamente l’ampiezza del movimento del polso operato era in media 40 gradi in flessione, 42,5 gradi in estensione, 16,25 gradi in deviazione radiale e 31,25 gradi in deviazione ulnare. L’ampiezza del movimento del polso contro-laterale era in media di 66,25 gradi in flessione, 65 gradi in estensione, 31,25 gradi in deviazione radiale e 46,25 gradi in deviazione ulnare. La prono-supinazione era completa in tutti i pazienti. In fine la forza di presa media dal lato operato era di 42,07 kg, mentre quella dal loto contro-laterale era di 45,15 kg.
Ai controlli radiografici la ricostruzione morfologica del semilunare è risultata soddisfacente in tutti i casi, l’altezza media del carpo è risultata essere 0,52 (min 0,51, max 0,54). L’angolo scafo-lunato è risultato essere nella media in tutti i pazienti (v.n. 30°-60°).
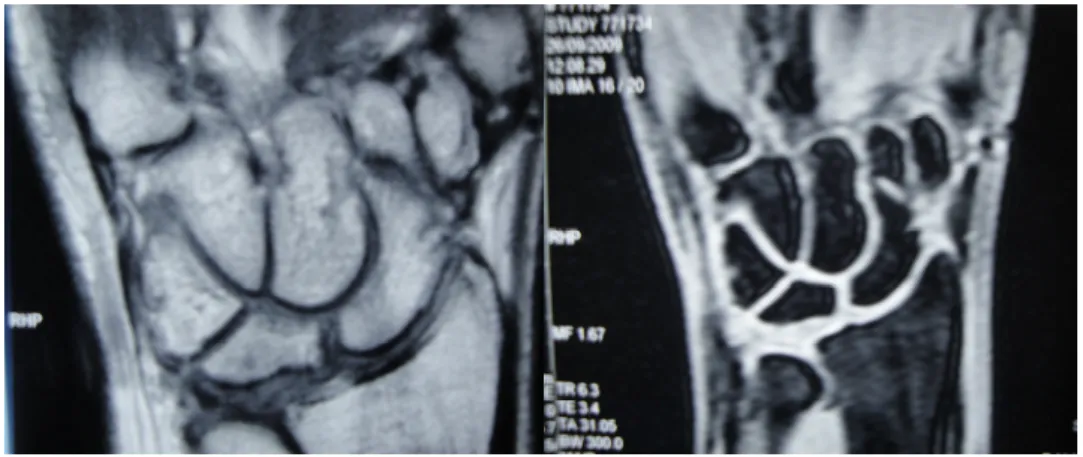
Ai controlli con RMN si è evidenziata una morfologia del semilunare nei limiti in tutti i pazienti, anche se in tutti erano presenti delle aree di alterato segnale sia nelle sequenze T1 sia T2 riguardanti in un caso il versante radiale del semilunare, mentre
negli altri casi il suo versante dorsale (Fig. 9). Infine l’esame contrastografico con valutazione delle curve d’impregnazione ha evidenziato un’impregnazione precoce del semilunare in tutti i pazienti; questo reperto depone per rivascolarizzazione del semilunare stesso.
In conclusione possiamo affermare che la nostra esperienza di rivascolarizzazione del semilunare con la tecnica proposta da Hori è senza dubbio positiva, anche a lungo termine, per quanto concerne la clinica e la valutazione obiettiva dei pazienti. Per quanto riguarda invece la valutazione strumentale è importante sottolineare che, in tutti i pazienti l’altezza del carpo è stata mantenuta ed in tutti sono presenti segni di rivascolarizzazione del semilunare. Dobbiamo però anche dire che nei 5 casi sono presenti segni di sclerosi ed alterazione ossea soprattutto a livello dorsale verosimilmente determinati dalla sede d‘ingresso del peduncolo vascolare.
IMMAGINI
Fig.1: Teoria dell’influenza delle varianti ulnari secondo
Hulten
Fig. 2: Classificazione secondo Zapico delle diverse
morfologie del semilunare
Tab. 1: correlazione fra le caratteristiche
anatomo-patologiche e il segnale RMN della necrosi delle ossa
carpali.
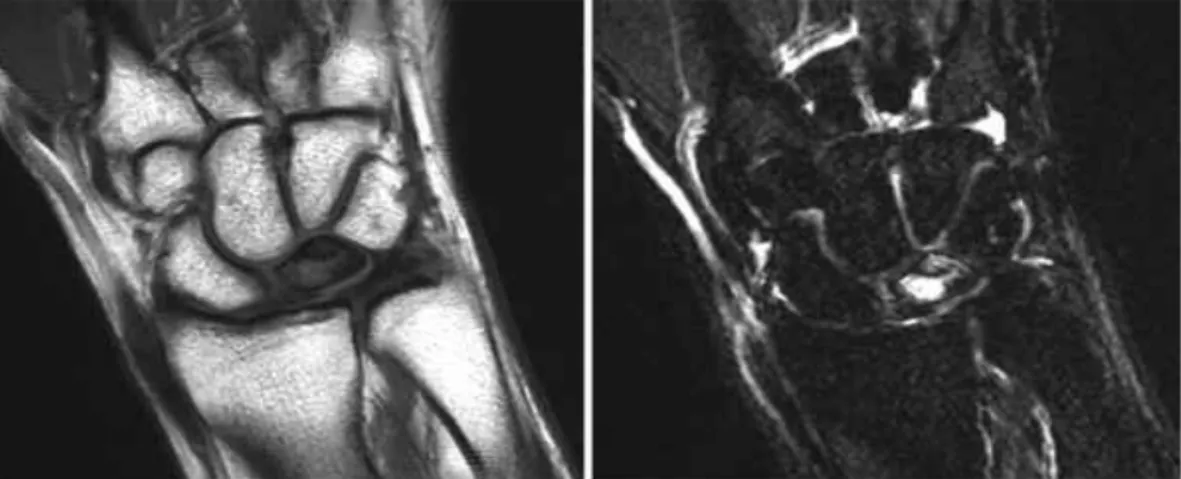
Fig. 3: immagini RMN che dimostrano ipointensità del
segnale nelle sequenze T1 ed iperintensità nelle sequenze
T2
Fig. 4: stadio I secondo Lichtman.
Fig. 5: stadio II secondo Lichtman
Fig. 7: stadio IIIb secondo Lichtman
Fig. 8: controlli RM all’ultimo follo-up che dimostrano il
buona guarigione del semilunare
BIBLIOGRAFIA
1. Wagner JP, Chung KC. A historical report on Robert Kienbock (1871-1953) and Kienbock’s diesease. J Hand Surg 2005;30°:1117-1121.
2. Hulten O. Uber anatomiche variationen der handgelenkknochen. Ein beitrag zur kenntnis der genese verschiedener mondbeinveranderungen. Acta Radiol 1928;9:155-168.
3. Antuna – Zapico JM. Malacia del semilunar. Doctoral tesi; università of Valladolid, 1966.
4. Amadio PA, Taleinsnik J. Fractures of the carpal bone. In:Green DP, Hotchkiss RN, Pederson WC. Operative Hand Surgery. New York, Churchill Livingstone, 1999;837-848. 5. Williams CS, Gelberman RH. Vascularity of the lunate:
anatomy studies and implication for the developement of osteonecrosis. Hand Clinics 1993;9:391-398.
6. Olah J. Bilateral aseptische nekrose des os pisiforme. Z Orthop 1968;104:590-591.
7. Garcia-Elias M, Vidal M. Kienbock’s diesease. Current Orthopaedics 1997;11:28.
8. Joji S, Mizuseki T, Katajama S Tsuge K, Ikuta Y. Aetiology of Kienbock’s diesease based on a study of the condition among patient with celebral plasy. J of Hand Surg 1993;18B:294-298.
9. Soccetti A, Giovagnoni A, Misericordia M. La risonanza magnetica nucleare nella patologia della mano: testo atlante. Bologna, Aulo Gaggi Editore, 1992;47-54.
10. Posner MA, Beltran J. Trispiral tomography and magnetic resonance imaging of the wirst. Hospital dor joint deasease. Volume 52, Numero 2. Winter 1993.
11. Stahl F. On lunato malacia (Kienbock’s diesease): a clinical and roentgenological study, especially on its pathogenesis and the result of immobilizzation treatment. Acta Chir Scand 1947;95:Suppl 126.
12. Lichtman DM, Degnan GG. Staging and its use in the determination of treatment modalities for Kienbock’s diesease. Hand Clinic 1993;9:409-416.
13. Kouhzou F, Hitoshi H, yoshihiro T, Yasumitsu H, Akimasa M, Mamoru M. Long-term follow-up of patients with conservatively treated Kienbock’s diesease. J Orthop Sci 1996;1:182-186.
14. Delaere O, Dury M, Molderez A, Foucher G. Conservative versus operative treatment for Kienbock’s diesease: a retrospective study. J Hand Surg 1998; 23B:33-36.
15. Salomon J, Stanley JK, Trial IA. Kienbock’s diesease: conservative management versus radial shortering. J Bone Joint Surg 2000; 82B: 820-823.
16. Keith PP, Nuttal D, Trial I. Long-term out come of nonsurgically management of Kienbock’s diesease. J Hand Surg 2004;29A:63-67.
17. Allan CH, Joshi A Lichtman DM. Kienbock’s diesease: diagnosis and treatment. J Am Acad Orthop Surg
2001;9:128-36.
18. Lichtman DM, Roure AR. External fixation for the treatment of Kienbock’s desease. Hand Clinic 1993;9:691-697.
19. Moran SL, Shin AJ. Vascularized bone grafting for the treatment of carpal pathology. Orthop Clin North Am 2007;38:73-85.
20. Moran SL, Cooney WP, Berger RA, Bishop AT, Shin A. The use of the 4+5 estensor compartmental vascularized
bone graf for the treatment of Kienbock’s diesease. J Hand Surg 2005;30A:50-58.
21. Hori Y, Tamai S, Okura H, Takaita T, Masuhara K. Blod vassel transplantation to bone. J Hand Surg 1979;4A: 23-33. 22. Bouchud RC, Buchler U. Kienbock’s disease, erly stage
3: height reconstruction and core revascolarization of the lunate. J Hand Surg 1994;19B:466-478.
23. Tamai S, Yajima H, Ono H. Revascularization procedures in the treatment of Kienbock’s disease. Hand Clin 1993; 9:455-466.
24. Begley BW, Engber WB. Proximal row carpectomy in advanced Kienbock’s dosease. J of Hand Surg 1994;19:1016-1018.
25. Mc Murry RY, Flatt AE, Gillespie TE. Kinematics of the wirst. J of Bone and Joint Surg 1978;60A:955-961.
26. Sheetz KK, Bishop AT, Berger RA. The arterial blood supply of the distal radius and ulna and its potential use in vascolarized pedice bone graft. J Hand Surg 1995;20A:902-914.
27. Moaran SL, Cooney WP, Berger RA, Bishop AT, Shin A. The use of the 4+5 estensor compartmental vascularized
bone graf for the treatment of Kienbock’s diesease. J Hand Surg 2005;30A:50-58.
28. Tu Y, Bishop AT, Kato T, Adams ML, Wood MB.
Experimental carpal reverse-flow pedicle vascularized bone graft. Part II: bone blood flow measurement by radioactive-labeled microspheres in a canine model. J Hand Surg
2000;25A:46-54.
29. Moaran SL, Cooney WP, Berger RA, Bishop AT, Shin A. The use of the 4+5 estensor compartmental vascularized bone graf for the treatment of Kienbock’s diesease. J Hand Surg 2005;30A:50-58.
30. Daecke W, Lorenz S, Wieloch P, Jung M, Martini AK. Vascularized os pisiform for the reinforcement of the lunate in Kienbock’s disease: an average of 12 years of follow-up study. J Hand Surg 2005;30A:915-22.
31. Gabl M, Lutz M, Reinhart C, Zimmerman R, Pechlaner S, Hussl H ed al. Stage III Kienbock’s disease: reconstruction of the fractured lunate using a free vascularized iliac bone graft and external fixation. J Hand Surg 2002;27B:369-73. 32. Arora R, Lutz M, Deml C, Krappinger D, Zimmerman R,
reconstruction of Kienbock’s disease stage III treated by free vascularized iliac bone graft. J Hand Surg
2008;33A:175-81.
33. Luo J, Diao E. Kienbock’s diesease: an approach to treatment. Hand Clin 2006; 22:465-73
34. Schuind F, Eslami S, Ledoux P. Kienbock’s diesease. J Bone Joint Surg 2008;90B: 133-39.
35. Nakamura R, Tsuge S, Watanabe K, Tsunoda K. Radial wedgw osteotomy for Kienbock’s disease. J Bone Joint Surg 1991;73A:1391-1396.
36. Raven EE, Haverkamp D, Marti RK. Outcome of
Kienbock’s diesease 22 years after distal radius shortening osteotomy. Clin Orthop Relat Res 2007; 460:137-41.
37. Altay T, Kaya A, Karapinar L, Ozturk H, Kayali C. Is radial shortering useful for Lichtman stage IIIb Kienbock’s doesease? Int Orthop Epub August 28, 2007.
38. Watanabe T, Nakamura R, Horii E, Miura T.
Biomechanical analysis of radial wedge osteotomy for the treatment of Kienbock’s diesease. J Hand Surg
39. Koh S, Nakamura R, Horii E, Nakano E, Inagaki H, Yajima H. Sugical out come of radial osteotomyfor the treatmen of Kienbok’s diesease-minimum 10 years of follow-up. J Hand Surg 2003;28A:910-16.
40. Garcia-Elias M, Vidal M. Kienbock’s diesease. Current Orthopaedics 1997;11:28.
41. Nakamura R, Linsheid RL, Miura T. Wirst disorders. Tokyo, Springer-verlag, 1992;79-139.
42. Illarramendi AA, Schultz C, De Carli P. The surgical treatment of Kienbock’s diesease by radius and ulna metaphyseal core decompresion. J Hand Surg
2001;26A:252-60.
43. Van den Dungen S, Dury M, Foucher G, Marin Braun F, Loréa P. Conservative treatment versus
scaphotrapeziotrapezoid arthrodesis for Kienbock’s
diesease. A retrospctive study. Chir Main 2006;25:141-45. 44. Croog AS, Stern PJ. Proximal row carpectomy for
advanced Kienbock’s diesease: average 10-year follow-up. J Hand Surg 2008;33A:1122-30.
45. Lumsden BC, Stone A, Engber WD. Treatmentof advanced-stage Kienbock’s diesease with proximal row
carpectomy: an average 15-year follow-up. J Hand Surg 2008;33A:493-502.
46. Schweizer A, Von Kanel O, Kammer E, Meuli-Simmen C. Long-term follow-up evaluation of denervation of the wirst. J Hand Surg 2006;31A: 559-64.
47. Tamai S. Bone revascularization by vessel
implantation for the treatment of the Kienbock’s diesease. Tech Hand Up Extrem Surg 1999;Sep 3(3):154-61.