1
Sommario
1. Introduzione ... 4
2. Anatomia e fisiologia della spalla. ... 6
Componenti ossee ... 6
Muscoli e cuffia dei rotatori ... 9
Vascolarizzazione ... 12
Innervazione ... 13
Articolazione scapolo omerale e cingolo scapolare... 14
Articolazione scapolo-omerale. ... 16
Articolazione scapolo-toracica ... 18
Articolazione sterno-costo-clavicolare. ... 18
Articolazione acromio-clavicolare ... 19
3. Biomeccanica della spalla... 20
La flesso-estensione ... 20
La flessione ... 21
L’estensione ... 22
L’abduzione ... 22
L’adduzione ... 23
La rotazione interna ed esterna. ... 24
La circonduzione ... 25
Movimenti del moncone della spalla ... 25
Movimenti di esplorazione globale della spalla ... 25
4. Epidemiologia ed eziopatogenesi ... 27
5. Classificazione delle fratture prossimali dell’omero ... 30
2
La classificazione di Codman ... 32
La classificazione di Neer ... 33
La classificazione AO ... 35
La classificazione LEGO ... 37
Nuovi sistemi di classificazione ... 39
Classificazione AST ... 39
Sistema di classificazione HGLS ... 40
Classificazione delle fratture isolate della grande tuberosità ... 41
6. Valutazione clinica e strumentale ... 42
7. Metodiche di trattamento ... 45
Trattamento non chirurgico ... 46
Trattamento chirurgico ... 47
Riduzione a cielo chiuso e fissazione percutanea. ... 47
Osteosintesi con chiodo endomidollare ... 51
Fissazione con placca e viti ... 53
Sostituzione protesica ... 56
Vie di accesso ... 59
La riabilitazione ... 61
8. Opzioni terapeutiche: criteri di scelta ... 63
9. Complicanze ... 69 Necrosi avascolare ... 69 Mancata consolidazione... 72 Vizi di consolidazione ... 72 Rigidità ... 73 Lesioni neurovascolari ... 74 Infezione ... 76
3 10. La nostra esperienza ... 77 Materiali e metodi ... 77 Risultati ... 77 Discussione ... 81 11. Conclusioni ... 85 Bibliografia ... 87
4
1. Introduzione
Le fratture che interessano l’epifisi prossimale dell’omero sono relativamente frequenti e rappresentano circa il 5% di tutte le fratture (1). In letteratura, vari studi epidemiologici hanno dimostrato un costante e significativo aumento nell’incidenza di questo tipo di fratture, grazie anche all'aumento dell'aspettativa di vita media e del conseguente invecchiamento della popolazione, anche per traumi a bassa energia.
Fu Ippocrate, che per primo, nel 460 A.C., documentò e trattò, mediante trazione, una frattura prossimale dell’omero (2). Nel corso degli ultimi decenni sono stati molti i tentativi di classificare questo tipo di lesioni. Nel 1896 Kocher introdusse la prima classificazione delle fratture dell’omero prossimale, seguita da Codman, nel 1934, fino ad arrivare alle classificazioni più recenti e tutt’ora utilizzate quali la classificazione di Neer, la classificazione AO di Muller e la classificazione di Hertel (o classificazione Lego).
Nell’80% dei casi le fratture dell’epifisi prossimale dell’omero risultano essere composte o minimamente scomposte, in quanto la cuffia dei rotatori, il periostio ed il capo lungo del bicipite brachiale si oppongono alla scomposizione. Nella maggior parte dei casi, queste fratture vengono trattate in modo non chirurgico con un tutore di immobilizzazione. Nel restante 20% dei casi, il tipo di frattura merita un approccio chirurgico in quanto la scomposizione della frattura è tale da richiedere un intervento riparativo. Il chirurgo ortopedico può scegliere tra varie opzioni chirurgiche e questo dipenderà soprattutto dall’età del soggetto e dal tipo di frattura. I mezzi di sintesi proposti dai maggiori Autori possono essere viti e fili di Kirschner, per un approccio chirurgico definito “percutaneo”, oppure placche con viti a stabilità angolare o a compressione, chiodi endomidollari o sostituzioni protesiche con accessi chirurgici ben più ampi definiti “open”.
Purtroppo, nonostante in letteratura siano stati pubblicati numerosi articoli riguardanti la traumatologia dell’epifisi prossimale dell’omero, non vi è uniformità nella classificazione di queste lesioni e non esistono dei protocolli di trattamento accettati a livello internazionale. La scelta del trattamento dipenderà quindi dal tipo
5
di frattura, dall'età del soggetto, dalla qualità dell'osso, dalle aspettative del soggetto e nella maggior parte dei casi dall'esperienza ed abilità del chirurgo.
6
2. Anatomia e fisiologia della spalla.
La spalla, articolazione prossimale dell’arto superiore, è la più mobile di tutte le articolazioni del corpo umano. Essa possiede, infatti, tre gradi di movimento, che permettono l’orientamento dell’arto superiore lungo i tre piani dello spazio. L’ampia gamma di movimento è pertanto garantita dal complesso articolare della spalla costituito dall’articolazione gleno-omerale o scapolo-omerale, e dalle articolazioni del cingolo scapolare. La sua stabilità dipende soprattutto dalla capsula, dai ligamenti e dai muscoli, piuttosto che dall’osso.
Componenti ossee
Gli elementi ossei principali che entrano in gioco sono l’omero prossimale, la scapola e la clavicola (figura 1, figura 2).
L’omero prossimale è costituito dalla testa omerale, il trochite o grande tuberosità, il trochine o piccola tuberosità, il solco bicipitale e la parte prossimale della diafisi omerale. La testa omerale è rappresentata da un’ampia superficie articolare, quasi emisferica, rivestita da cartilagine, che volge medialmente, posteriormente e in alto. La testa è delimitata sul suo contorno da un lieve restringimento, detto collo anatomico, che la individua dalle due tuberosità. La grande tuberosità, o trochite, volge posteriormente e lateralmente ed offre inserzione ai muscoli sovraspinato, sottospinato e piccolo rotondo. La piccola tuberosità, o trochine, volge anteriormente e medialmente e dà attacco al muscolo sottoscapolare. Tra le due tuberosità, e dalle creste che partono da ciascuna di esse, si trova il solco bicipitale, il quale è trasformato in canale dalla presenza del legamento omerale trasverso e percorso dal tendine del capo lungo del muscolo bicipite. Al di sotto di trochite e trochine è situato il collo chirurgico. È importante differenziare il collo anatomico dal collo chirurgico poiché le fratture del collo anatomico sono rare ed hanno una prognosi sfavorevole, in quanto si incorre nel rischio di una necrosi avascolare della testa; diversamente, le fratture del collo chirurgico sono più frequenti ma hanno prognosi migliore, essendo conservata la vascolarizzazione della testa.
7
La scapola, osso piatto sottile di forma triangolare, con base superiore ad apice inferiore. Si applica alla parte posterosuperiore del torace, ad un livello compreso tra la 2a e 7a costa. Sulla faccia anteriore, diretta verso il torace, si riconosce la fossa sottoscapolare, che accoglie l’omonimo muscolo. Sulla faccia dorsale della scapola, tra il quarto superiore e i ¾ inferiori si trova la spina della scapola che inizia poco rilevata a livello del margine vertebrale, all’altezza della 3a spinosa dorsale, per poi rendersi prominente verso l’esterno fino a terminare in un robusto processo, l’acromion, che si dirige in fuori e volge avanti per appiattirsi in una estremità arrotondata. L’acromion, protegge il versante superiore dell’articolazione gleno-omerale, fornisce inserzione al muscolo deltoide e forma la componente laterale dell’articolazione acromioclavicolare appartenente al cingolo scapolare. Al di sopra della spina della scapola si trova la fossa sovraspinata e al di sotto la fossa sottospinata le quali accolgono gli omonimi muscoli. Il margine vertebrale, posto a circa 5-6 cm dalla linea delle apofisi spinose, è sottile e da attacco ai muscoli provenienti dal torace e dalla colonna vertebrale. Il margine ascellare è più spesso e alla sua estremità superiore presenta la tuberosità infraglenoidea dalla quale origina il capo lungo del tricipite brachiale. Il margine superiore presenta il processo coracoideo che si porta in alto e poi, incurvandosi a becco, si dirige in avanti e all’esterno, per terminare con un apice smusso che offre inserzione ai muscoli coracobrachiale, capo breve del bicipite e piccolo pettorale. L’angolo laterale della scapola presenta una fossa ovoidale, leggermente concava, detta cavità glenoidea, la quale costituisce una delle due superfici articolari dell’articolazione gleno-omerale.
La clavicola è un osso allungato a forma di S che si estende trasversalmente al davanti della prima costa, del manubrio sternale e all’acromion della scapola. Nella sua faccia superiore, lateralmente, dà attacco ai muscoli trapezio e deltoide, e medialmente offre inserzione al capo clavicolare del muscolo sternocleidomastoideo. La faccia inferiore presenta lateralmente la tuberosità coracoidea sulla quale si impianta il legamento coracoacromiale. L’estremità laterale o acromiale presenta faccia articolare che si articola con l’acromion della scapola. Medialmente, invece, la clavicola prende rapporto con lo sterno nell’articolazione sternoclavicolare.
8
Figura 1. Scapola, omero e clavicola, visione anteriore
9
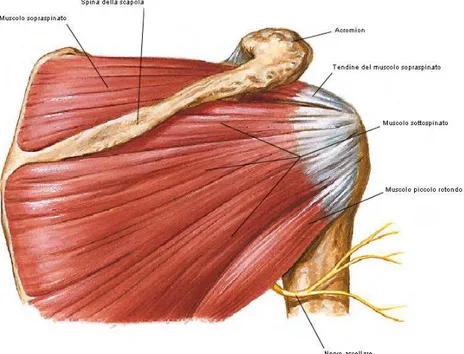
Muscoli e cuffia dei rotatori
I muscoli della spalla hanno tutti origine dalle ossa della cintura toracica e prendono inserzione sull’omero. L’interazione dinamica dei muscoli della cuffia dei rotatori, sovraspinato, sottospinato, piccolo rotondo e sottoscapolare, ed il muscolo deltoide, è importante sia per la stabilità che per la funzione dell’articolazione della spalla. Altra componente importante del complesso dei muscoli della cuffia dei rotatori è il capo lungo del bicipite. Questi muscoli agiscono come un insieme permettendo la stabilità della spalla, in quanto impediscono alla testa omerale di lussarsi in alto e lateralmente, ed intervengono nei movimenti di rotazione nonché quelli di abduzione, costituendo una coppia funzionale con il muscolo deltoide (figura 3, figura 4).
Il deltoide, muscolo che ricopre la parte laterale della spalla, origina dal terzo laterale della clavicola, dall’acromion e dalla spina della scapola e si inserisce sulla tuberosità deltoidea, situata sul versante laterale della diafisi omerale. È costituito da 3 fasci: anteriore o clavicolare, mediale o acromiale, posteriore o spinale. Questa distinzione è importante dal punto di vista funzionale in quanto nei movimenti di abduzione, flessione e rotazione i fasci del deltoide intervengono con sequenza temporale diversa.
Il muscolo sovraspinato ha origine dai 2/3 mediali della fossa sovraspinata; i suoi fasci si portano lateralmente, passando sotto l’estremità acromiale della clavicola, all’acromion e al legamento coracoacromiale, per inserirsi sul trochite. La faccia posteriore del muscolo si mette in rapporto con la capsula dell’articolazione gleno-omerale.
Il muscolo infraspinato o sottospinato, occupa l’omonima fossa sulla faccia posteriore della scapola; origina dai 2/3 mediali della fossa infraspinata e si dirige lateralmente con i fasci che terminano in un tendine che, passando al di sotto dell’acromion e aderendo alla capsula fibrosa dell’articolazione della spalla, si va ad inserire sulla faccia mediale del trochite.
Il muscolo piccolo rotondo è allungato ed appiattito e corrisponde al margine inferiore del muscolo infraspinato. Origina dalla fossa infraspinata, vicino al margine ascellare, e si porta in alto e lateralmente per inserirsi sulla faccetta inferiore del trochite.
10
Il muscolo sottoscapolare si trova nella fossa sottoscapolare sulla faccia anteriore della scapola; è appiattito ed ha forma triangolare. Origina dal fondo della fossa omonima e manda fasci convergenti in alto e lateralmente; questi fasci, passando sotto al processo coracoideo, davanti all’articolazione della spalla vanno ed inserirsi sul trochine.
Il capo lungo del muscolo bicipite origina a livello della tuberosità sovraglenoidea della scapola e dal labbro glenoideo con un tendine lungo e cilindrico che decorre dapprima nella cavità dell’articolazione gleno-omerale, tra la testa dell’omero e la capsula e percorre il solco bicipitale dell’omero, circondato da un prolungamento della sinoviale articolare. All’uscita del solco bicipitale, il tendine si fa carnoso, in corrispondenza del terzo medio del braccio, e si unisce al capo breve ed insieme i due ventri muscolari vanno ad inserirsi alla tuberosità bicipitale del radio.
In riferimento all’articolazione della spalla, devono essere presi in considerazione anche i muscoli grande rotondo, grande dorsale e grande pettorale che, insieme ai muscoli sottoscapolare, piccolo rotondo e infraspinoso, costituiscono il gruppo dei muscoli rotatori, implicati nei movimenti di intra- ed extra-rotazione.
Il grande rotondo si trova inferiormente al piccolo rotondo ed è allungato ed appiattito. Origina al di sotto del piccolo rotondo, dalla faccia dorsale dell’angolo inferiore della scapola e si reca in alto e lateralmente per inserirsi sul labbro posteriore e sul fondo del solco bicipitale dell’omero.
Il grande pettorale, muscolo toracoappendicolare, è situato anteriormente nel torace; è un ampio muscolo a forma di ventaglio con ampia origine dalla clavicola, dalle coste superiori e dall’area sternocostale. I fasci delle tre porzioni di origine si fanno convergenti verso l’esterno e si inseriscono con un tendine appiattito al labbro laterale del solco bicipitale.
Il muscolo grande dorsale ricopre la regione lombare e la parte laterale del torace. Origina dai processi spinosi delle ultime sei vertebre toraciche e dalle vertebre lombari, dalla cresta sacrale e dal labbro esterno della cresta iliaca; si porta lateralmente ed in alto verso la regione ascellare, per inserirsi sul labbro posteriore del solco bicipitale.
11
Figura 3 Cuffia dei muscoli rotatori della spalla, visione anteriore.
12
Vascolarizzazione
È importante considerare l’apporto ematico alla testa omerale in quanto la necrosi avascolare è una delle complicanze più gravi in corso di frattura scomposta della epifisi prossimale dell’omero. L’apporto principale alla testa omerale viene fornito dall’arteria circonflessa omerale posteriore e dall’arteria circonflessa omerale anteriore, che prendono origine dalla terza porzione dell’arteria ascellare.
L’arteria circonflessa omerale posteriore nasce dalla terza porzione dell’arteria ascellare e, con il nervo ascellare, attraversa l’interstizio delimitato in alto dal muscolo sottoscapolare, in basso dal muscolo grande rotondo, medialmente dal capo lungo del bicipite e lateralmente dal collo chirurgico del’omero. Termina, dopo aver fornito i rami all’articolazione scapolo-omerale e ai muscoli sottoscapolare, grande rotondo e tricipite, con un ramo discendente che si anastomizza con l’arteria circonflessa anteriore dell’omero.
L’arteria circonflessa anteriore dell’omero nasce allo stesso livello della posteriore ma decorre dietro il muscolo coracobrachiale e il capo lungo del bicipite, davanti al collo chirurgico dell’omero, per raggiungere il solco bicipitale. Essa fornisce un ramo ascendente alla testa dell’omero e prosegue lateralmente andando ad anastomizzarsi con l’arteria circonflessa omerale posteriore. Laing nel 1956 dimostrò che l’arteria circonflessa omerale anteriore, con il suo ramo ascendente che continua a livello intraosseo nell’arteria arciforme, è il vaso deputato all’irrorazione della testa omerale. Questa arteria tortuosa irrora vasta porzione della testa omerale e di norma penetra nell’osso nell’area del solco intertubercolare, fornendo rami al trochine e al trochite. Studi anatomici più recenti, condotti sia su cadavere che in vivo, hanno mostrato che l’epifisi prossimale dell’omero è irrorata dall’arteria arciforme ma questa, crea a livello intraosseo delle anastomosi con i vasi metafisari, posteromediali e quelli provenienti dalla grande e piccola tuberosità (3) (4). In seguito a frattura del collo chirurgico si ha con molta facilità una lesione del vaso con conseguente necrosi avascolare della testa omerale.
La cuffia dei rotatori è irrorata complessivamente da sei arterie: la circonflessa omerale anteriore, che fornisce rami per la porzione anteriore della cuffia e il capo lungo del bicipite, la circonflessa omerale posteriore, la sovrascapolare, la toracoacromiale, la sovraomerale e la sottoscapolare (figura 5).
13
Gerber riporta che il sovraspinato è vascolarizzato dall'arteria soprascapolare ad eccezione della sua inserzione che riceve sangue dai vasi circonflessi omerali posteriori. Studi microvascolari hanno identificato una zona, a circa 1 cm dall'inserzione omerale del sovraspinato, definita "zona critica" anatomicamente ipervascolarizzata in quanto ricca di anastomosi tra vasi ossei e tendinei, ma funzionalmente ipovascolarizzata per il fenomeno di "wringing out" delle strutture vascolari conseguente alla compressione della testa omerale quando il braccio è in posizione di adduzione (5). Queste zone funzionalmente ipovascolarizzate sono state riscontrate in alcuni casi anche nella parte superiore dell’inserzione del muscolo infraspinato e nella porzione intracapsulare del tendine del capo lungo del bicipite (6).
Figura 5 Vascolarizzazione spalla.
Innervazione
Il plesso brachiale e l’arteria ascellare possono essere lesi in occasione di fratture lussazioni anteriori della spalla e traumi violenti dell’omero prossimale. Oltre al plesso brachiale, possono andare incontro a lesioni anche i rami nervosi diretti ai muscoli intorno alla spalla: l’ascellare, il sovrascapolare e il muscolocutaneo.
14
Nervo ascellare: è quello più comunemente leso; composto da fibre che derivano dalla quinta e sesta radice cervicale, prende origine a livello del cavo ascellare. Da qui il nervo incrocia il muscolo sottoscapolare e si fa profondo posteriormente al di sotto del margine inferiore del muscolo. Decorre lungo il bordo inferiore della capsula dell’articolazione glenoomerale e poi attraverso lo spazio quadrangolare. Emerso da tale spazio invia un ramo al muscolo piccolo rotondo, per poi dividersi nei rami anteriore, diretto alla porzione intermedia e anteriore del deltoide, e posteriore, diretto alla porzione posteriore del deltoide. In virtù del suo stretto rapporto con la capsula articolare, il nervo è facilmente esposto a lesione in caso di lussazione anteriore della spalla.
Il nervo sovrascapolare è costituito anch’esso da fibre che derivano dalla quinta e sesta radice cervicale e origina dal tronco superiore del plesso brachiale. Decorre lateralmente ed in profondità rispetto ai muscoli omoioideo e trapezio, quindi attraverso l’incisura sovrascapolare, al di sotto del legamento scapolare trasverso, rendendosi in tal punto vulnerabile alle lesioni da trazione. Dopo aver emesso due rami per il muscolo sovraspinoso, circonda il margine laterale della spina scapolare sino al muscolo sottospinoso.
Il nervo muscolo cutaneo, composto da fibre derivanti da C5 e C6 ed occasionalmente fibre da C7, origina dalla corda laterale a livello del muscolo piccolo pettorale; con decorso obliquo si dirige distalmente attraversando il muscolo coracobrachiale ed interponendosi fra i muscoli bicipite e brachiale. Il nervo muscolocutaneo termina nel nervo cutaneo laterale dell’avambraccio nel punto in cui perfora la fascia profonda a livello del gomito.
Articolazione scapolo omerale e cingolo scapolare.
La spalla non è una sola articolazione, bensì un insieme di cinque articolazioni che vanno a costituire il complesso articolare della spalla.
L’articolazione scapolo-omerale, costituita dalla testa omerale e dalla cavità
glenoidea della scapola, è enartrosi che garantisce tre gradi di movimento e quello composto di circumduzione (figura 6). Ad essa è strettamente connessa
l’articolazione sottodeltoidea, composta dalla estremità superiore dell’omero e
15
associazione alla scapolo omerale. Il cingolo scapolare è costituito da clavicola e scapola, che sono connesse tramite l'articolazione acromion-clavicolare. Essa è un'artrodia formata da due superfici articolari pianeggianti che non viene messa in moto da muscoli intrinseci, ma entra in gioco contemporaneamente all'articolazione sternoclavicolare. Il cingolo scapolare si connette al torace tramite l'articolazione
sterno-costo-clavicolare, essa è un'articolazione complessa, costituita da una
superficie concava fornita dalla faccia articolare dello sterno e da una convessa costituita dall'estremità sternale della clavicola; fra i due capi articolari è interposto un disco fibrocartilagineo fissato in alto alla clavicola e in basso allo sterno. Sebbene da un punto di vista anatomico possa considerarsi un'articolazione a sella, da un punto di vista funzionale è un'enartrosi in quanto garantisce tre gradi di libertà (anteposizione e retroposizione, elevazione e abbassamento, rotazione). Infine la scapola si articola al torace tramite l'articolazione scapolo toracica, che permette lo scivolamento della faccia anteriore della scapola sul piano toracico. Essa non è un'articolazione vera, ma la si può considerare tale da un punto di vista funzionale, in quanto garantisce i movimenti di antiversione e retroversione dell'articolazione gleno-omerale.
16
Articolazione scapolo-omerale.
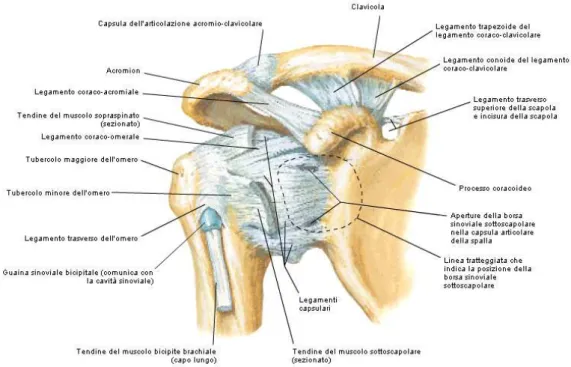
L’articolazione scapolo omerale presenta delle superfici articolari sferiche, caratteristiche delle enartrosi, quindi articolazioni a tre assi e tre gradi di libertà; tali superfici articolari sono la testa omerale, la cavità glenoidea con il relativo cercine glenoideo (figura 7).
Testa omerale: orientata in alto, all'interno e posteriormente, si può assimilare ad un terzo di sfera dal raggio di 30 mm. In realtà, questa sfera non è regolare perché il suo diametro verticale è maggiore di 3-4 mm rispetto a quello antero-posteriore. La testa omerale forma con l'asse diafisario un angolo di circa 135°, definito angolo
di inclinazione e forma con il piano frontale un angolo di declinazione di circa 30°.
Il confine tra la cartilagine articolare e la metafisi prossimale è definito collo
anatomico e presenta una inclinazione di 45°. È fiancheggiata da due sporgenze:
trochine o piccola tuberosità, situata anteriormente, ed il trochite o grande tuberosità situata posterolateralmente.
Cavità glenoidea: è situata nella regione supero-esterna del corpo della scapola; la cavità ha la forma di un ovale irregolare con la porzione superiore più stretta di quella inferiore. È concava nei due sensi, verticale e trasversale, ma la sua concavità è irregolare e molto meno marcata rispetto alla convessità della testa omerale; sul piano sagittale ha una profondità media di 9 mm e su quello trasversale di soli 2.5 mm. La cavità glenoidea è circondata da un cercine che sporge e si interrompe in corrispondenza del solco glenoideo, nella porzione antero-superiore.
Cercine glenoideo: è una struttura a sezione triangolare composta da tessuto fibrocartilagineo che circonda il bordo della glenoide. La sua funzione è quella di aumentare la superficie della glena, in particolar modo la concavità in modo da ristabilire così una convergenza tra le superfici articolari.
La capsula articolare
La capsula articolare ha lo strato fibroso formato come un manicotto conoide il cui apice tronco si fissa al contorno della cavità glenoidea e alla faccetta esterna del labbro glenoideo; in alto si estende fino al processo coracoideo e in basso si fonde con il tendine del capo lungo del tricipite brachiale. La base del manicotto fibroso prende attacco sul collo anatomico dell’omero ed in avanti raggiunge il
17
collo chirurgico. A livello del solco bicipitale la capsula passa a ponte dal trochine al trochite e si prolunga in basso tra le due creste che fanno seguito alle tuberosità. Legamenti dell’articolazione scapolo-omerale.
Vanno a rinforzare la capsula fibrosa e a stabilizzare l’articolazione due legamenti: legamento coraco-omerale e il legamento gleno-omerale.
Il legamento coraco-omerale si estende tra la coracoide, fino al trochite, dove si inserisce il muscolo sottospinoso, quindi al trochine, ove si fissa il muscolo sottoscapolare. La divisione in due fasci del legamento coraco-omerale chiude in alto l’incisura intertuberositaria attraverso la quale decorre il tendine del capo lungo del bicipite.
Il legamento gleno-omerale è costituito da 3 fasci: superiore sopra-gleno-sopra-omerale, medio sopra-gleno-pre-omerale, inferiore pre-gleno-sotto-omerale. L’insieme di questi tre fasci forma una sorta di 7 sulla faccia anteriore della capsula articolare. Durante il movimento di abduzione si vede il tendersi dei fasci medio ed inferiore del legamento gleno-omerale mentre i fasci superiori ed il legamento coracoomerale si detendono. La tensione massima dei legamenti associata alla maggior superficie possibile di contatto delle cartilagini articolari, fanno della posizione di abduzione la posizione di stabilizzazione della spalla. Durante la rotazione esterna i tre fasci del legamento gleno-omerale sono in tensione, viceversa si detendono durante la rotazione interna.
Tendine del capo lungo del bicipite.
Il tendine del capo lungo del bicipite brachiale si inserisce sul tubercolo glenoideo e sul polo superiore del cercine glenoideo. Per uscire dall’articolazione attraverso l’incisura intertuberositaria scivola sotto la cpasula. Nella cavità articolare il tendine contrae rapporti con la sinoviale in modo diverso. Partendo dall’inserzione del tendine e seguendone il decorso vediamo che inizialmente è mantenuto contro la faccia profonda della capsula e della sinoviale; poi la sinoviale forma due recessi tra la capsula e il tendine, che si trova coì legato alla capsula da un fine tramezzo sinoviale chiamato meso-tendine. Quando i due recessi si uniscono, il tendine si trova ad essere libero e circondato da un foglietto di sinoviale. In ogni caso, lungo tutto il suo percorso intracapsulare, il tendine rimane sempre extra-sinoviale.
18
Figura 7 Articolazione scapolo-omerale. Sezione frontale attraverso l'articolazione.
Articolazione scapolo-toracica
È una falsa articolazione, mediante la quale la scapola prende rapporto con la parete toracica per mezzo dell’interposizione del ventre muscolare del muscolo grande dentato. Tale articolazione si rende importante nei movimenti del cingolo scapolare in quanto è implicata nella traslazione laterale e verticale della scapola stessa, nonché nei movimenti di bascullamento. Nelle traslazioni laterali esterne la scapola ha la tendenza ad orientarsi su un piano sagittale e in questo movimento viene a ridursi notevolmente l’angolo di circa 60° che si interpone tra il piano della scapola e quello della clavicola in condizioni di riposo. Viceversa, nelle traslazioni laterali interne la scapola tende ad orientarsi su un piano frontale, con avvicinamento dei margini mediali della due scapole, ed apertura dell’angolo tra scapola e clavicola.
Articolazione sterno-costo-clavicolare.
È una articolazione a sella che si stabilisce tra l’estremità sternale della clavicola, il manubrio dello sterno e la prima cartilagine costale e può essere
19
considerata come un’articolazione doppia per la presenza di un disco intra-articolare completo. La superficie intra-articolare della clavicola è una faccetta a squadra posta nella parte mediale. Dal lato dello sterno e della prima costa si trova una superficie articolare non concordante con quella della clavicola. Le due superfici hanno una doppia curvatura in senso opposto; sono convesse in un senso e concave nell’altro. La superficie clavicolare si adatta a quella sternoclavicolare: la curvatura concava della prima si appone alla curvatura convessa della seconda e viceversa.
I mezzi di unione sono dati dalla capsula articolare, che anteriormente presenta un robusto legamento sternoclavicolare, a sua volta ricoperto dal legamento interclavicolare, e da un legamento a distanza, il legamento costoclavicolare, che occupa l’angolo formato dalla clavicola e dalla prima costa. Questa articolazione possiede due gradi di libertà: sono possibili movimenti della clavicola sul piano orizzontale e su quello verticale. L’articolazione sterno-costo-clavicolare entra in gioco in tutti i movimenti della spalla nel suo insieme.
Articolazione acromio-clavicolare
È una artrodia che connette la clavicola alla scapola. Sia la clavicola che l’acromion della scapola presentano una superficie articolare pianeggiante a contorno ovale; la faccetta clavicolare volge in fuori e in basso, quella acromiale volge in fuori e in alto. Tra le superfici articolari si trova un disco fibrocartilagineo che raramente è completo. I mezzi di unione sono la capsula articolare, rinforzata superiormente dal legamento acromioclavicolare e dai fasci dei muscoli trapezio e deltoide, e il legamento coracoclavicolare il quale si tende tra il processo coracoideo e la clavicola e si divide in due fasci decorrenti su piani diversi: un fascio anteriore, detto legamento trapezoide, che va dalla faccia superiore del processo coracoideo alla tuberosità coracoidea della clavicola, e un fascio posteriore, detto legamento conoide, che ha forma triangolare con apice che si fissa alla radice del processo coracoideo e base che si inserisce sulla tuberosità coracoidea della clavicola.
20
3. Biomeccanica della spalla
La spalla è l’articolazione più mobile di tutte le articolazioni del corpo umano in quanto possiede tre gradi di movimento che permettono l’orientamento dell’arto superiore nello spazio, lungo i tre assi principali:
˗ asse trasversale, conteuto sul piano frontale; permette i movimenti di flesso-estensione eseguiti sul piano sagittale;
˗ asse antero-posteriore, contenuto nel piano sagittale; permette i movimenti di abduzione e adduzione effettuati su un piano frontale;
˗ asse verticale, determinato dall’intersezione del piano sagittale con il piano frontale; corrisponde alla terza dimensione dello spazio e permette i movimenti di estensione eseguiti su un piano orizzontale, tenendo il braccio in abduzione di 90°.
L’asse longitudinale dell’omero permette la rotazione esterna ed interna dell’arto superiore. Tale asse può coincidere con ciascuno degli assi descritti, o situarsi in una posizione intermedia.
I movimenti dell’arto superiore nello spazio sono: ˗ flesso-estensione;
˗ abduzione; ˗ adduzione;
˗ rotazione interna o esterna; ˗ circonduzione.
Possiamo, infine, prendere in considerazione i movimenti del singolo moncone della spalla: anteposizione e retroposizione.
La flesso-estensione
I movimenti di flesso-estensione sono eseguiti su un piano sagittale attorno all’asse trasversale. La flessione è un movimento di modesta ampiezza, 45°-50°, a differenza della estensione che ha un’ampiezza elevata raggiungendo il massimo di 180°.
21
Esiste anche la possibilità di eseguire movimenti di flesso-estensione su un piano orizzontale, se nella posizione di riferimento l’arto superiore si trova in abduzione di 90° nel piano frontale. In tal caso i movimenti sono combinati; la flessione orizzontale è il risultato di una flessione combinata ad una abduzione, ed ha un ampiezza di 140°. Anche l’estensione sul piano orizzontale è un movimento combinato all’abduzione ma ha un’ampiezza limitata ai 30°-40° (figura 8).
Figura 8 Flessoestensione. A sn. estensione nella sua massima ampiezza di movimento. A ds. flessione.
La flessione
La flessione sul piano sagittale è un movimento che ha luogo in tre tempi: o primo tempo della flessione: movimento di flessione che, partendo dalla
posizione di riferimento, ha un ampiezza di 50°- 60°; i muscoli coinvolti sono il fascio anteriore o claveare del muscolo deltoide, il coracobrachiale ed il fascio superiore o claveare del muscolo grande pettorale. Giunti alla massima ampiezza i fattori che limitano la flessione della scapolo omerale sono la tensione del legamento coraco-omerale e la resistenza dei muscoli piccolo rotondo, grande rotondo e sottospinoso.
o Secondo tempo della flessione: ampiezza di movimento da 60° a 120°; entra
in gioco il cingolo scapolare con una rotazione della scapola di 60°, in virtù del movimento a campana che orienta la glenoide in alto ed avanti, cui si somma una rotazione assiale meccanicamente collegata delle articolazioni sterno-costo-claveare ed acromioclavicolare. I muscoli coinvolti sono il trapezio e il grande dentato. Va a limitare il movimento di flessione la resistenza offerta dai muscoli grande dorsale e grande pettorale.
o Terzo tempo della flessione: ampiezza di movimento da 120° ai 180°. Il
22
l’intervento del rachide; nella flessione monolaterale il movimento raggiunge la massima ampiezza per l’inclinazione del rachide dal lato opposto. Se la flessione è bilaterale allora il rachide interviene grazie ad una iperlordosi data dall’azione dei muscoli lombari.
L’estensione
Movimento con ampiezza limitata ai 40°- 50°. I muscoli coinvolti nella estensione della scapolo-omerale sono quattro: grande rotondo, piccolo rotondo, fascio posteriore o spinoso del muscolo deltoide ed il grande dorsale.
L’abduzione
Movimento che allontana l’arto superiore dal tronco su un piano frontale. Ha la massima ampiezza di 180° e in questa posizione coincide con la posizione della massima flessione dell’arto.
I muscoli coinvolti nell’abduzione sono il deltoide e il sovraspinoso, che costituiscono una coppia funzionale nell’abduzione della scapolo-omerale, e il grande dentato ed il trapezio, i quali sono coppia funzionale per l’abduzione della scapolo-toracica.
L’abduzione, così come indicato per la flessione, è un movimento che si svolge in tre tempi (figura 9):
o primo tempo dell’abduzione: dalla posizione iniziale ai 90°; entrano in gioco
i muscoli abduttori della scapolo-omerale, ovvero il deltoide e il sovraspinoso. Quando l’articolazione scapolo omerale si arresta per contatto tra il trochite e il margine superiore della glenoide, avviene una rotazione esterna che sposta la grande tuberosità posteriormente ritardando così l’arresto del movimento di abduzione.
o secondo tempo dell’abduzione: da 90° a 150°; l’articolazione scapolo
omerale è ormai bloccata perciò per poter continuare il movimento è necessaria la partecipazione del cingolo scapolare con un movimento a campana della scapola e la rotazione longitudinale delle articolazioni sterno-costo-claveare ed acromio-clavicolare. In questa seconda parte dell’abduzione intervengono i muscoli trapezio e grande dentato che
23
costituiscono la coppia funzionale di abduttori dell’articolazione scapolo toracica. Il movimento si arresta intorno ai 150° per la resistenza offerta dagli adduttori, grande dorsale e grande pettorale.
o terzo tempo dell’abduzione: ampiezza di movimento dai 150° alla massima
abduzione si ottiene, come per la flessione, con l’intervento del rachide, che nei movimenti unilaterali si inclina dal lato opposto per contrazione dei muscoli spinali, mentre nei movimenti bilaterali va incontro ad iperlordosi lombare.
Figura 9 Abduzione eseguita in tre tempi.
L’adduzione
Il movimento di adduzione avvicina l’arto superiore al tronco. Partendo dalla posizione di riferimento, ovvero con l’asse longitudinale dell’omero che coincide con l’asse trasversale, il movimento di sola adduzione risulta meccanicamente impossibile per la presenza del tronco. Quindi, l’adduzione risulta possibile se combinata ai movimenti di flessione ed estensione.
L’adduzione, combinata con una estensione, ha un’ampiezza di movimento molto modesta; se combinata ad una flessione l’ampiezza del movimento è maggiore fino a raggiungere il 30°- 45°. Partendo da una posizione qualsiasi in abduzione dell’arto superiore, il movimento di adduzione è sempre possibile sul piano frontale; si parla in questo caso di una adduzione relativa (figura 10).
I muscoli che entrano in gioco nell’adduzione sono: grande rotondo, grande dorsale, grande pettorale e romboide. I muscoli grande rotondo e romboide costituiscono coppia funzionale per l’adduzione in quanto il muscolo romboide impedisce la rotazione della scapola verso l’alto favorendo così l’azione di adduzione del grande rotondo. Esiste un’altra coppia funzionale nell’adduzione
24
data dal muscolo grande dorsale, adduttore molto potente che tende a lussare inferiormente la testa omerale, e il capo lungo del tricipite brachiale, adduttore blando la cui funzione è impedire la lussazione inferiore facendo risalire la testa omerale.
Figura 10 Adduzione. Per poter essere eseguita, l’adduzione deve essere combinata o ad una estensione (a sn.) o ad una flessione (a ds.)
La rotazione interna ed esterna.
La rotazione del braccio sul suo asse longitudinale si può effettuare in qualsiasi posizione della spalla. Per poter misurare l’ampiezza della rotazione è necessario che l’arto assuma una posizione di riferimento con gomito flesso a 90° sul braccio.
Rotazione esterna: ha un’ampiezza di circa 80°. In questa posizione di
massima ampiezza vi è raramente l’utilizzo dell’articolazione. La rotazione esterna è molto importante soprattutto in un range di ampiezza che va da 0° a 30°.
Rotazione interna: ha ampiezza che va da 100° a 110°. Per poterla realizzare
devo far passare il braccio posteriormente al dorso.
I muscoli della rotazione longitudinale dell’articolazione scapolo-omerale si dividono in due gruppi: i rotatori interni, rappresentati dai muscoli grande dorsale, grande rotondo, sottoscapolare e grande pettorale, ed i rotatori esterni, comprendenti i muscoli sottospinoso e piccolo rotondo. I muscoli rotatori esterni sono inferiori per numero e potenza rispetto agli interni ma sono indispensabili per la funzionalità dell’arto superiore. Questi due muscoli sono innervati da nervi distinti, il nervo sovrascapolare e il nervo circonflesso rispettivamente, che hanno origine dalla stessa radice del plesso brachiale; pertanto una lesione da stiramento del plesso brachiale paralizza entrambi i muscoli. La rotazione a livello
25
dell’articolazione scapolo omerale non riesce da sola a completare la rotazione dell’arto superiore, pertanto a questo movimento si aggiunge la traslazione laterale della scapola che aumenta così di circa 40-45° l’ampiezza della rotazione.
I muscoli motori per la rotazione interna e ed esterna sono rispettivamente il grande dentato e piccolo pettorale, che determinano l’abduzione della scapola nella rotazione interna, e i muscoli romboide e trapezio che viceversa sono implicati nella adduzione della scapola.
La circonduzione
La circonduzione combina i movimenti elementari attorno ai tre assi. Il braccio descrive un cono irregolare nello spazio detto cono di circonduzione che, all’interno di una sfera che ha come centro l’articolazione scapolo-omerale e per raggio la lunghezza dell’arto superiore, delimita un settore sferico di accessibilità ovvero una porzione dello spazio in cui la mano può raggiungere determinati oggetti senza il contemporaneo movimento del tronco. La posizione di riferimento coincide con l’asse del cono di circonduzione ed è rappresentata dal braccio nella posizione di abduzione di circa 30°.
Movimenti del moncone della spalla
I movimenti del moncone della spalla nel piano orizzontale mettono in gioco l’articolazione scapolo-toracica. Si parla di anteposizione, con il moncone che si porta in avanti per l’intervento dei muscoli grande pettorale, piccolo pettorale e grande dentato; tale movimento ha una ampiezza maggiore rispetto alla retroposizione, movimento in cui il moncone viene portato posteriormente in virtù della contrazione dei muscoli romboide, trapezio con i suoi fasci trasversali e grande dorsale.
Movimenti di esplorazione globale della spalla
Nella valutazione dei movimenti della spalla, oltre a prendere in considerazione i singoli movimenti dell’arto superiore nello spazio, deve essere valutata la funzione globale della spalla. I movimenti che ci permettono questa
26
valutazione sono due e corrispondono ad azioni della quotidianità: pettinarsi/portare la mano dietro la nuca ed indossare un abito o soprabito (figura 11).
Primo movimento di esplorazione globale della spalla: pettinarsi. Questo
movimento quando è libero e di ampiezza normale porta la mano all’orecchio controlaterale e alla parte superiore della regione scapolare controlaterale; viene effettuato a gomito flesso e saggia contemporaneamente l’abduzione e la rotazione esterna dell’arto superiore.
Secondo movimento di esplorazione globale della spalla: mettersi un abito o
un soprabito. Il braccio che entra nella prima manica è portato in flessione-abduzione, l’altro braccio è portato invece in estensione e in rotazione interna con la mano che raggiunge la porzione lombare. Quando questo movimento è libero e l’ampiezza normale, la mano raggiunge la parte inferiore della regione scapolare controlaterale.
Altra posizione dell’arto superiore che merita attenzione è la posizione di funzione della spalla che corrisponde ad uno stato di equilibrio dei muscoli peri-articolari. Tale posizione è rappresentata dal braccio posto in flessione di 45° e abduzione di 60° con una rotazione interna di circa 30-40°; viene utilizzata nell’immobilizzazione della frattura della diafisi omerale in quanto in tal modo i due frammenti diafisari vengono a trovarsi sullo stesso asse. Questo asse corrisponde all’asse del cono di circonduzione.
Figura 11 A sn.,primo movimento di esplorazione funzionale della spalla, libero e di ampiezza normale. A ds., secondo movimento di esplorazione funzionale della spalla.
27
4. Epidemiologia ed eziopatogenesi
Le fratture dell’omero prossimale rappresentano la 7a causa di frattura negli adulti e sono molto più frequenti soprattutto negli anziani nei quali, insieme alle fratture prossimali del femore e quelle distali del radio, costituiscono la terza causa di frattura correlata all’osteoporosi (1) (7) (8) (9) (10). Tali fratture sono frequenti nei pazienti anziani e presentano, a partire dai 40 anni, un incremento dell’incidenza proporzionalmente correlata all’aumentare dell’età; infatti circa il 70% delle fratture prossimali dell’omero sono registrate in pazienti di età superiore ai 70 anni (11). Inoltre, come dimostrato dallo studio condotto da Kristiansen et al. (12), le fratture dell’omero prossimale sono più frequenti nei paesi del Nord Europa dove, soprattutto per il sesso femminile, si registra una incidenza pari a 5.2/1000 abitanti all’anno rispetto al resto dell’Europa dove l’incidenza è di circa 1.3-1.9/1000ab/anno. Per il sesso maschile, invece, l’incidenza è pressoché uniforme in tutta Europa (1.2/1000/anno). Le donne sono colpite circa due-tre volte più frequentemente rispetto al sesso maschile (11) (13) e l’età media delle donne che sostengono una frattura prossimale omerale è molto più avanzata rispetto a quella maschile (70 anni nelle donne e 54 negli uomini) (11).
L’analisi dei registri degli ospedali finlandesi, condotta nel periodo dal 1970 al 1998, considerando i pazienti di età superiore ai 60 anni che si recavano presso tali strutture in seguito a fratture dell’omero prossimale, ha rivelato un incremento di circa il 15% per anno delle fratture in esame, partendo da un’incidenza globale (su 105 persone) di 32 nel 1970 fino a 110 nel 1998. Prendendo in esame ambo i sessi si è verificato un aumento dell’incidenza durante il periodo di studio pari al 166% (da 50 nel 1970 a 133 nel 1998) per le donne e del 250% (da 14 a 49) negli uomini. Inoltre, durante il periodo preso in esame, è stato registrato un aumento dell’età media dei pazienti con fratture osteoporotiche dell’epifisi prossimale dell’omero, partendo da un’età media di 72 anni nel 1970 ad una età di 77 nel 1998 (14) (15). Da ciò si evince che le fratture prossimali dell’omero sono osteoporosi correlate e, come le fratture dell’anca, rappresentano un’importante fonte di morbilità tra la popolazione anziana.
28
Lo studio epidemiologico di Court-Brown (11), in accordo con i risultati degli studi finlandesi (14) (15) (12), ha mostrato una maggiore incidenza delle fratture nella mano dominante dei pazienti nonché una maggiore incidenza nei mesi più freddi (dicembre e gennaio) (13).
Le fratture dell’omero prossimale nell’80% dei casi sono fratture composte o minimamente scomposte conseguenti a traumi a bassa energia che si verificano su un osso fragile ed osteoporotico. Le fratture conseguenti a traumi ad alta energia sono più frequenti in pazienti di giovane età, coinvolti in incidenti stradali o in traumi sportivi; tali fratture, che interessano la corticale ossea più densa vicino al solco bicipitale, si verificano con una frequenza minore ma hanno conseguenze più importanti in quanto sono generalmente fratture scomposte (16).
Come sottolineato dal lavoro di Court-Brown et al. (11), le cause delle fratture dell’epifisi prossimale dell’omero sono cadute accidentali (84%), in pazienti con età media di 69 anni, oppure, cause meno frequenti, sono cadute dalle scale (4%), incidenti stradali o traumi sportivi, entrambi nel 4% dei casi in pazienti di età media 46 e 33 anni rispettivamente, o più raramente colpi diretti o aggressioni. Altre cause meno frequenti di fratture possono essere contrazioni muscolari, convulsioni o elettroshock (16). Oltre alle principali cause delle fratture prossimali dell’omero (osteoporosi, cadute e fragilità dei pazienti), vi possono essere anche fattori di rischio associati. Chu et al. (17) hanno appurato che, in relazione all’osteoporosi, i pazienti in terapia ormonale sostitutiva e in trattamento con supplementi di carbonato di calcio, si riscontrava una minore fragilità ossea e una conseguente riduzione di fratture osteoporotiche. È stata inoltre trovata un’associazione tra le fratture dell’omero prossimale e malattie specifiche quali diabete, per i disturbi della deambulazione dovuti alla neuropatia diabetica, epilessia, per la maggior frequenza di cadute in seguito agli episodi convulsivi nonché per gli effetti indesiderati della terapia specifica che causa vertigini e sonnolenza, e depressione, in quanto gli antidepressivi oltre a ridurre la coscienza determinano un incremento di IL-6 che va a stimolare la proliferazione dei precursori degli osteoclasti. Possibili associazioni all’incremento delle cadute che si verificano nei pazienti anziani sono una riduzione dell’acuità visiva e una riduzione dell’udito; quest’ultima è dovuta ad una degenerazione osteoporosi-correlata della catena degli ossicini dell’apparato
29
vestibolare. Infine, anche scarse condizioni di salute e fragilità sono associate a fratture dell'omero prossimale perché le persone fragili hanno maggiori probabilità di cadere e, nel corso della caduta, meno probabilità di mettere una mano abbastanza rapidamente per attutire l'impatto.
In conclusione, le fratture prossimali dell’omero possono essere definite come fratture osteoporosi-correlate che interessano soprattutto le donne di età superiore ai 70 anni (8); è possibile affermare che l’incremento dell’età e l’osteoporosi sono fattori favorenti le fratture dell’omero prossimale. In seguito all’incremento dell’aspettativa di vita della popolazione, è stato previsto per il 2030 un aumento delle fratture prossimali dell’omero, e maggiori difficoltà nel trattamento delle stesse con un conseguente maggior tasso di morbidità (14). Per questo motivo devono essere adottate importanti misure di prevenzione quali prevenzione dell’osteoporosi (18), attraverso l’integrazione di calcio e vitamina D, e delle cadute nei pazienti anziani con regolari esercizi per aumentare la resistenza e l’equilibrio nonché attraverso la riduzione di farmaci che agiscono diminuendo il livello di coscienza (19).
30
5.
Classificazione
delle
fratture
prossimali
dell’omero
Lo scopo principale di un sistema classificativo è quello di guidare il trattamento, stimare la prognosi e predire il rischio di una eventuale complicanza di una frattura. Idealmente una classificazione dovrebbe essere clinicamente utile, permettere una categorizzazione sulla base delle immagini preoperatorie consentire un accordo tra osservatori diversi. La classificazione delle fratture, inoltre, dovrebbe servire come strumento nella letteratura scientifica, essere di aiuto nella creazione di database clinici, e permettere la condivisione di dati tra vari studi.
Un sistema di classificazione dovrebbe essere perciò esauriente da raccogliere tutti i fattori, specifico da consentire una diagnosi ed una terapia accurata, abbastanza flessibile da accogliere eventuali variazioni e consentire deduzioni logiche per il trattamento, praticabile al fine di garantirne facile memorizzazione ed utilizzo. Una classificazione deve quindi valutare l’entità del danno e contemporaneamente porre le basi per istituire un trattamento adeguato. Una imprecisione del sistema di classificazione può essere causa di trattamenti impropri. Requisiti essenziali di un sistema di classificazione diventano quindi una completa conoscenza dell’anatomia e accurate proiezioni radiografiche che definiscano le strutture anatomiche.
Nella maggior parte dei casi le fratture dell’omero prossimale sono composte o minimamente scomposte; ad esse è generalmente riservato un approccio di tipo non chirurgico. Nel 20% dei casi le fratture dell’epifisi prossimale dell’omero sono scomposte ed è in tali situazioni che la classificazione si rende indispensabile per poter prendere decisioni inerenti il loro trattamento.
Nel corso degli anni sono stati proposti diversi metodi di classificazione delle fratture prossimali dell’omero, quali il livello anatomico della frattura, il meccanismo di lesione, il grado di scomposizione e lo stato di vascolarizzazione del segmento articolare (20). All’inizio del 1900, i sistemi di classificazione erano tutti nell’insieme grossolani e aspecifici. È stato scritto molto in merito, tuttavia non ci sono lavori significativi che abbiano dato soddisfacenti risultati a lungo termine
31
sia sul trattamento sia sugli esiti di queste fratture e, soprattutto, in questi lavori, nonostante l’ampia varietà dei sistemi classificativi tutt’oggi esistenti, non è stata utilizzata una classificazione univoca per tutti gli Autori. Le classificazioni che hanno un maggior impiego sono la classificazione di Neer, in virtù della sua semplicità di utilizzo, e la classificazione AO che, nonostante sia molto più complessa, permette un inquadramento più preciso della frattura prendendo in esame anche il rischio di necrosi avascolare. Tali classificazioni hanno la caratteristica di inquadrare la frattura da un punto di vista anatomico; ciononostante hanno scarsa affidabilità e riproducibilità nell’inquadramento di una frattura (10) (21) (22) (23). Come indicato dallo studio di Majed et al. (23) i risultati ottenuti dalla classificazione delle medesime fratture, basata sull’analisi delle immagini radiografiche, utilizzando i sistemi di classificazione di Neer e AO sono diversi; tale risultato implica, in relazione alla classificazione utilizzata, un diverso trattamento per la medesima frattura e determina la compromissione dei risultati degli studi clinici. Risultati migliori sono ottenuti con l’utilizzo della classificazione di Hertel, sistema che però risulta essere di complicato utilizzo. In generale, il chirurgo ortopedico si trova in difficoltà nel’inquadramento di una frattura in uno specifico gruppo e probabilmente resta necessaria una chiara definizione dei gruppi. Pertanto, non essendo stabilita una linea universale per la scelta del trattamento adeguato, tali sistemi possono portare ad approcci terapeutici diversi per la stessa frattura, che viene diversamente classificata in relazione al sistema utilizzato (24).
Già dal 1896, con la classificazione di Kocher, sono state elaborate le prime classificazioni delle fratture dell’omero prossimale. A questa hanno fatto seguito la classificazione di Codman (1934) e la classificazione di Neer (1970), le quali prendono in considerazione sia l’anatomia che le forze biomeccaniche che agiscono in una frattura. Nel 1984 il gruppo AO ha elaborato una nuova classificazione che permette un inquadramento più preciso della frattura valutando anche il rischio di insorgenza di necrosi avascolare. Nel 2005 Hertel ha creato un sistema classificativo molto complesso, detta classificazione LEGO, incentrato sulla possibilità di insorgenza di necrosi avascolare in relazione alla tipologia di frattura. Nonostante le numerose classificazioni già presenti, vi è una continua elaborazione di sistemi classificativi nuovi oppure volti ad integrare le classificazioni esistenti;
32
ciò è dovuto all’attuale assenza di un sistema di classificazione utilizzato ed accettato a livello internazionale. Sarebbe pertanto auspicabile per il futuro l’utilizzo di una classificazione delle fratture prossimali dell’omero nuova o scelta tra quelle già esistenti che venga accettata da tutti chirurghi ortopedici.
La classificazione di Kocher
Kocher nel 1896 fu il primo ad aver elaborato un sistema di classificazione basato sul livello anatomico della frattura: collo anatomico, regione epifisaria, collo chirurgico (figura 12). Tale sistema, per quanto fosse di facile comprensione, non era applicabile in caso di fratture multiple in siti differenti né permetteva una distinzione tra fratture composte e scomposte.
La classificazione di Codman
Nel 1934 Codman propose una classificazione basata sulla combinazione di quattro segmenti delimitati lungo le linee anatomiche di unione epifisaria: la superficie articolare, la diafisi omerale, la grande tuberosità e la piccola tuberosità
(figura 13). La conclusione di Codman era che tutte le fratture fossero una
combinazione di questi quattro frammenti. Inoltre, la cuffia muscolotendinea si
Figura 12 Classificazione di Kocher. Questa classificazione si basa su tre livelli anatomici di frattura: il collo anatomico, la regione epifisaria, il collo chirurgico.
Figura 13 Classificazione di Codman. Codman divideva l’omero prossimale in quattro distinti segmenti lungo le linee di unione epifisaria. a)trochite; b)trochine; c)testa, d) diafisi.
33
inserisce sui frammenti più prossimali e può mantenere solidali i frammenti fratturati.
La classificazione di Neer
È sulla classificazione proposta da Codman che si fonda il modello elaborato nel 1970 da Neer. È il primo sistema omnicomprensivo di classificazione delle fratture prossimali dell’omero che tiene in considerazione l’anatomia e le forze biomeccaniche responsabili dell’entità della scomposizione dei frammenti di frattura, correlando questi fattori alla diagnosi e al trattamento.
L’identificazione dei frammenti viene effettuata sulla base di specifici radiogrammi, ovvero mediante la sequenza per trauma che consiste nelle proiezioni anteroposteriore, laterale ed ascellare. Seguendo tale classificazione, sono considerate scomposte quelle fratture in cui il segmento principale è distaccato per più di un centimetro oppure se è angolato per più di 45° rispetto agli altri segmenti. Se non soddisfa tali criteri la frattura viene considerata minimamente scomposta.
Secondo Neer (25) le fratture possono essere classificate in 5 gruppi (fig. 14): • gruppo I: fratture minimamente scomposte
Include tutte le fratture in cui il segmento principale è distaccato meno di un centimetro oppure se è angolato meno di 45° rispetto agli altri segmenti.
• gruppo II: fratture del collo anatomico
Frattura che avviene al di sotto delle tuberosità della testa omerale senza che vi sia una separazione tra trochine e trochite; tali fratture sono molto rare.
• gruppo III: fratture del collo chirurgico.
Frattura tra testa e diafisi omerale che si realizza all’altezza del collo chirurgico. Entrambe le tuberosità sono unite alla testa omerale. Nel paziente adulto si riconoscono tre tipologie di fratture del collo chirurgico: frattura angolata, con angolo superiore ai 45° che causa una limitazione nei movimenti di abduzione ed elevazione; frattura comminuta del collo chirurgico in cui la testa omerale viene mantenuta nella posizione neutra per azione della cuffia dei rotatori che rimane intatta; frattura scomposta del collo chirurgico in cui la diafisi omerale è scomposta medialmente ed anteriormente per la trazione esercitata dal grande pettorale.
34
la grande tuberosità, o una delle facce di inserzione tendinea, è scomposta per più di un cm rispetto alla piccola tuberosità. Tale frattura è patognomonica di una lesione longitudinale a livello della cuffia dei rotatori.
• gruppo V: frattura scomposta della piccola tuberosità
Può essere una frattura isolata oppure in associazione ad una frattura del collo chirurgico. Spesso si verifica in associazione ad una lussazione posteriore e può essere facilmente trattata con una riduzione a cielo chiuso.
• gruppo VI: frattura lussazione
Frattura in cui la testa non è semplicemente ruotata ma è fuoriuscita dallo spazio articolare e vi è in aggiunta una frattura. Le fratture-lussazioni possono essere classificate in base alla direzione della dislocazione della testa omerale, anteriore o posteriore, e in base al numero di frammenti di frattura.
Le fratture scomposte sono ulteriormente classificate secondo il numero di frammenti in bipartite, tripartite, quadripartite. Sono bipartite le fratture in cui un frammento è dislocato rispetto agli altri tre. Nelle fratture tripartite invece due frammenti sono scomposti l’uno rispetto all’altro e gli altri due sono composti. Nella frattura quadripartita sono scomposti tutti e quattro i frammenti di frattura; la testa ha perso il contatto con la glenoide, è angolata e distaccata da entrambe le tuberosità con conseguente perdita del proprio apporto ematico. Nel 2002 Neer ha aggiunto una categoria a parte per le fratture quadripartite che impattano in valgo; in tali fratture la testa è ruotata in valgo e condotta in basso tra le due tuberosità che si allargano per accoglierla. La necessità di questa ulteriore classificazione delle fratture quadripartite è giustificata dalla diversità nel trattamento e nella prognosi rispetto alla frattura quadripartita classica descritta trent’anni prima dallo stesso Neer (26) (27). Esiste infine un’altra categoria di fratture costituita dalle fratture per fissurazione della testa e dalle fratture a stampo della superficie articolare. Le fratture per fissurazione della testa sono causate da un impatto centrale che determina l’espulsione di frammenti cartilaginei sia anteriormente che posteriormente con una superficie articolare che risulta frammentata in molte parti disconnesse. Le fratture a stampo della superficie articolare sono generalmente associate ad una dislocazione posteriore; tali fratture vengono graduate in base alla
35
percentuale di superficie articolare interessata e in funzione di ciò viene deciso l’approccio terapeutico più opportuno.
Figura 14 Classificazione di Neer. Attualmente la classificazione tra quelle più comunemente usate è la classificazione di Neer. È un sistema omnicomprensivo che riunisce l’anatomia e le forze biomeccaniche che danno luogo alla scomposizione dei frammenti di una frattura.
La classificazione AO
Un’altra classificazione più recente è quella elaborata nel 1984 dal gruppo AO (Association for Osteosynthesis). Tale sistema di classificazione pone particolare attenzione alla vascolarizzazione dei segmenti articolari. L’apporto vascolare del segmento articolare svolge un ruolo cruciale nella prognosi di una frattura omerale prossimale perché la necrosi avascolare è una complicanza comune. Il sistema di classificazione è suddiviso in tre categorie. Ciascuna di esse è suddivisa in sottogruppi numerati in modo crescente in rapporto ad una maggiore gravità della frattura.
36
La frattura di tipo A: è la meno grave e non vi è esclusione vascolare del segmento articolare e la necrosi avascolare è improbabile. È extracapsulare e coinvolge due dei quattro segmenti principali (figura 15).
Figura 15 Frattura di tipo A. A1: frattura extraarticolare unifocale che coinvolge il collo chirurgico: A2: frattura extraartcolare unifocale con impatto metafisario; A3: frattura extraarticolare unifocale senza impatto metafisario.
La frattura di tipo B: è più grave, essendovi una parziale esclusione del segmento articolare con basso rischio di necrosi avascolare. È parzialmente intracapsulare e sono coinvolti tre dei quattro frammenti principali (figura 16).
Figura 16 Frattura di tipo B. B1:frattura extraarticolare bifocale con impatto metafisario; B2: frattura axtraarticolare bifocale senza impatto metafisario; B3: frattura extraarticolare bifocale con lussazione della glenoomerale
La frattura di tipo C, la piu grave, si ha la totale esclusione vascolare del segmento articolare ed il rischio di necrosi avascolare è elevato. È intracapsulare e sono coinvolti tutti e quattro i segmenti principali (figura 17).
Figura 17 Fratture di tipo C. Fratture che interessano la superficie articolare, sono suddivise in tre sottogruppi in base alla grandezza dei segmenti e al grado di lussazione.
37
Ciascuno dei nove sottogruppi è a sua volta suddiviso in altre tre categorie. La classificazione AO è un sistema completo che mira a creare una base di riferimento per linee guida terapeutiche e prognostiche dettagliate. Nonostante l’evidente completezza, la complessa natura di questo sistema ha reso la classificazione AO meno utilizzata rispetto alla classificazione di Neer.
La classificazione LEGO
Nel 2005 è stata proposta una ulteriore classificazione da Hertel, detta classificazione LEGO, derivante dallo studio di 100 fratture intracapsulari dell’omero prossimale trattate chirurgicamente dal 1998 al 2001 (28). Dalla valutazione morfologica delle fratture, basata sulla classificazione proposta da Codman, egli individuò 5 piani lungo i quali può avvenire la separazione dei frammenti: tra la grande tuberosità e la testa, tra la grande tuberosità e la diafisi, tra la piccola tuberosità e la testa, tra la piccola tuberosità e la diafisi e infine tra la grande e la piccola tuberosità. Con questo sistema Hertel suddivide le fratture prossimali di omero in dodici gruppi di cui sei con l’omero diviso in 2 frammenti, cinque in 3 frammenti e uno in 4 frammenti (figura 18). Sono stati utilizzati anche criteri accessori: l’estensione metafisaria posteromediale della frattura della testa
(figura 19), lo spostamento mediale o laterale della diafisi rispetto alla testa, lo
spostamento delle tuberosità, l’eventuale inclinazione della testa in varo o in valgo
(figura 20), la presenza di fratture-lussazioni, fratture a stampo o fratture con
fissurazione della testa omerale con uno o due piani di frattura intraarticolari (figura
21). Per la classificazione delle fratture secondo tale sistema, oltre ai radiogrammi
ottenuti con le tre proiezioni del trauma series, sono necessarie indagini mediante RMN (risonanza magnetica nucleare) o TC (o TAC - tomografia assiale computerizzata).
38
Figura 18 Classificazione LEGO. Hertel suddivide le fratture in base al numero di frammenti; 1-6 fratture con due frammenti, 7-11 fratture con tre frammenti, 12: frattura con 4 frammenti.
Figura 21 Terzo criterio aggiuntivo: fissurazione della testa omerale con uno (a sinistra) o due (a destra) piani di frattura intraarticolari; entrambi i frammenti rimangono perfusi.
Figura 19 Primo criterio aggiuntivo: l’estensione metafisaria posteromediale della frattura della testa; maggiore è l'estensione e migliore sarà la perfusione della testa.
Figura 20 Secondo criterio aggiuntivo: integrità della cerniera mediale; è sia un fattore predittivo di ischemia sia della possibilità di una riduzione.
39
Nuovi sistemi di classificazione
Non esistendo un sistema classificativo delle fratture prossimali dell’omero universalmente accettato, vengono continuamente elaborate delle classificazioni che prendono in esame parametri diversi delle fratture.
Classificazione AST
La classificazione AST (Articular, Surgical neck, Tuberosities) è una classificazione alfanumerica delle fratture prossimali dell’omero basata sul numero, sulla localizzazione e sulla dislocazione dei frammenti della frattura (figura 22).
Tutti i possibili casi di fratture prossimali dell’omero possono venire etichettati utilizzando un’unica figura; inoltre, contrariamente agli altri sistemi classificativi, la classificazione AST non dipende dal numero di frammenti della frattura (25) (27).
Figura 22 Classificazione AST.
La frattura di tipo A corrisponde alla frattura che interessa la superficie articolare, ed avviene all’altezza del collo anatomico; viene a sua volta suddivisa in A1 se non c’è dislocazione del collo anatomico, A2 se vi è una dislocazione limitata con il frammento cefalico ancora in contatto con la metafisi, A3 se vi è una evidente dislocazione del frammento cefalico con perdita del rapporto con la metafisi.
La frattura di tipo S coinvolge il collo chirurgico, pertanto è una frattura extra-articolare. Se vi è un’unica rima di frattura si tratta di una frattura di tipo S, se si
40
aggiunge una seconda rima di frattura allora distinguiamo la frattura ST, se coinvolge la grande tuberosità, dalla frattura St, che coinvolge la piccola tuberosità. Infine un terzo tipo sono le fratture T, che coinvolgono le tuberosità dell’estremità cefalica omerale: il tipo T coinvolge unicamente la grande tuberosità, il tipo t coinvolge la piccola tuberosità, TAS è una frattura trans-articolare che inizia dalla porzione cefalica e prosegue fino a coinvolgere la metafisi, infine TAC è una frattura trans-articolare complicata, equivalente alla fissurazione della testa omerale della classificazione di Neer.
La classificazione AST permette quindi di quantificare la dislocazione dei frammenti di frattura, attraverso la misurazione lineare, in millimetri, della distanza tra gli stessi, fornendo così una guida per la strategia chirurgica più appropriata (29).
Sistema di classificazione HGLS
Questo nuovo sistema di classificazione, elaborato da Sukthankar et al. (30), si fonda sul sistema LEGO (28) il quale, pur essendo una classificazione ormai avvalorata presenta comunque una difficoltà nella memorizzazione dei 12 gruppi di fratture con possibili errori nella categorizzazione delle fratture stesse.
Il sistema HGLS suddivide l’omero prossimale in 4 parti: la testa (H), la grande tuberosità (G), la piccola tuberosità (L) e la metafisi (S) (figura 23). Ogni frammento è indicato dalla lettera corrispondente e le rime di frattura da un trattino (-) tra le parti interessate (figura 24). Inoltre, a differenza della classificazione di Neer nella quale una frattura era ritenuta tale se presentava almeno 1cm di separazione o un angolo di 45° tra i frammenti coinvolti (25) (27), il sistema HGLS prende in considerazione tutti i piani di frattura che interessano la corticale e sono visibili da ogni prospettiva alle immagini radiografiche.
Figura 23 Classificazione HGLS: suddivisione in 4 parti dell'estremità prossimale dell'omero.
Figura 24 Classificazione HGLS: vari esempi di frattura