3. PAZIENTI E METODI
Una serie consecutiva di 17 pazienti con diagnosi di tumore del testicolo a cellule di Leydig, trattati in un periodo compreso tra il mese di novembre del 1990 e quello di dicembre del 2005, è stato analizzato retrospettivamente. Tutti i pazienti erano stati sottoposti a valutazione preoperatoria, costituita da esame obiettivo e valutazione dei livelli sierici dei marker dei tumori a cellule germinali (AFP, β-hCG, LDH), ecografia scrotale con sonda lineare a 7.5 MHz, tomografia computerizzata dell’addome e radiografia del torace. La valutazione del profilo ormonale, includendo il testosterone totale sierico, 17 β-estradiolo, FSH e LH, sono stati eseguiti solo in pazienti che si presentavano con infertilità e ginecomastia. La chirurgia conservativa è stata considerata la prima opzione in tutti i pazienti ed è stato ottenuto da loro un consenso informato. La chirurgia conservativa è stata eseguita da due chirurghi mediante l’utilizzo della stessa tecnica dopo l’ incisione inguinale standard, il funicolo spermatico viene isolato e clampato con una leggera pinza vascolare. Non è stata necessaria l’ipotermia del testicolo. La gonade è stata dunque esteriorizzata dal medesimo accesso e posta in un campo operatorio separato, costituito da un telo piegato, posizionato al di sopra della coscia ipsilaterale, per evitare una potenziale diffusione del tumore.
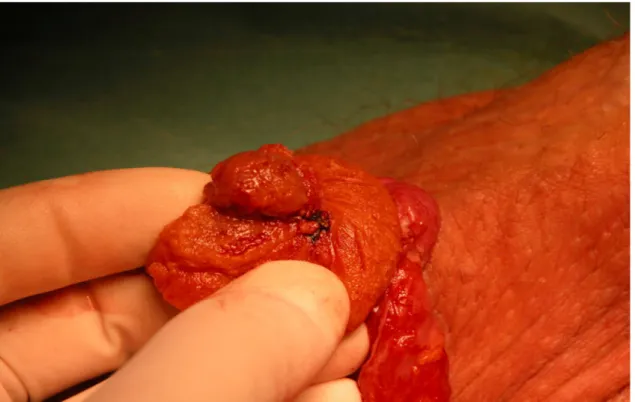
La massa tumorale era localizzata dalla ecografia intraoperatoria (Fig. 7) e enucleata con un margine di 2 mm rispetto al normale parenchima testicolare (Fig. 8) . Non sono stati utilizzati sistemi di ingrandimento.
Figura 8. Ecografia intraoperatoria della massa tumorale con singolo vaso arterioso periferico.
Figura 9. Enucleazione della massa tumorale.
L’esame estemporaneo è stato utilizzato in tutti i casi. La metà della massa era campionati con almeno 2 sezioni di 4 mm trattato con ematossilina ed eosina ed esaminato da un esperto uropatologo. Il rimanente campione è stato sottoposto ad
analisi definitiva. La diagnosi di tumore del testicolo a cellule di Leydig, molto probabilmente benigno, era formulata in tutti i casi. Il declamping del funicolo spermatico era alla fine completato ed è stato registrato il tempo di ischemia.
Figura 10. Chiusura della tunica albuginea al termine dell’enucleazione della massa. Il funicolo spermatico è ancora campato.
L’esame patologico definitivo è stato eseguito su un campione fissato in formalina al 10%, incluso in paraffina, utilizzando un protocollo di sezione di 4 µm e la colorazione ematossilina-eosina. I criteri originali, proposti da Kim et al comprendono dimensioni del tumore, necrosi, invasione linfatica e/o vascolare, infiltrazione dei margini, atipica nucleare e indice mitotico, erano proposti per
differenziare la forma benigna da quella maligna di tumore del testicolo a cellule di Leydig. [74] A partire dal 2001 la velocità di proliferazione (valutata all’immunoistochimica con anticorpi MIB-1) e la ploidia del DNA (valutata con la metodica dell’analisi di immagine statica), riconosciuti come fattori addizionali di discriminazione da Cheville et al, [75] sono stati presi ulteriormente in considerazione. Ad ogni modo, l’ultimo criterio di malignità è stato il verificarsi di metastasi al follow up. Tutti i pazienti sottoposti ad un follow up prospettico, costituito da esame obiettivo, ecografia scrotale, tomografia computerizzata dell’addome e radiografia del torace, ogni 6 mesi per i primi 2 anni e in seguito annualmente. L’assetto ormonale, è stato inoltre valutato solo in pazienti che riferivano infertilità o ginecomastia. In aggiunta, sono stati registrati i dati correlati alla paternità, prima e dopo chirurgia conservativa del testicolo.