INDICE
1 INTRODUZIONE...4 2 MRGE...7 2.1 Definizione...8 2.2 Epidemiologia...10 2.2.1 Evoluzione...11 2.3 Eziologia...12 2.3.1 Fattori dirischio...13 2.3.2 Ernia jatale...15 2.4 Patogenesi...162.4.1 Meccanismi del reflusso...19
2.4.2 Meccanismi aggressivi...23 3 NERD...25 3.1 Definzione...26 3.2 Epidemiologia...28 3.2.1 Storia naturale...29 3.2.2 Qualità di vita...30 3.3 Ipotesi eziopatogenetiche...32 3.3.1 Meccanismi patogenetici………...35 3.3.2 Alterazioni anatomopatologiche………...44 4 TECNICHEDIAGNOSTICHE...46
5 OVERLAPPING IN NERD...60
5.1 Comorbidità psicopatologiche………..……..……….62
5.2 Differente risposta a IPP………...……….64
5.3 IBS..………..………..………....…....66
6 STUDIO CLINICO………...………..……69
6.1 Scopo della tesi………...……..…..…..………...….70
6.2 Materiali e Metodi……….……..……….…….……...…70
6.2.1 Studio funzionale dell’esofago………...………..71
6.2.2 Analisi dei dati………..………...73
6.2.3 Registrazione dei questionari……….…….…………..………76
6.2.4 Analisi statistica……….…..76
6.3 Risultati……….……….77
6.4 Discussione/Conclusioni………..….………79
INTRODUZIONE
E' ormai noto che la malattia da reflusso di tipo non erosivo (NERD) rappresenti un'entità clinica ben definita. La sua elevata prevalenza nell'ambito dei pazienti affetti da MRGE,più del 70%, ne giustifica l'interesse scientifico spiegandone inoltre l'importante sforzo di ricerca avutosi negli ultimi anni. Diversi autori, sulla base di precise evidenze sperimentali, hanno formulato varie ipotesi eziopatogenetiche in merito, ottenendo risultati molto incoraggianti che, sebbene siano di gran lunga lontani dal chiarire le origini della malattia, di sicuro aprono le porte a nuove ed interessanti prospettive di lavoro da seguire, al fine di poter meglio chiarire quali e quanti possibili meccanismi vi siano alla base e di riflesso, quale tipo di approccio terapeutico si mostri più idoneo al suo trattamento.
La differente risposta alla terapia convenzionale con IPP ha rappresentato il “pretesto” in base al quale si è potuto ipotizzare un possibile ruolo eziopatogenetico di diversi fattori prima poco o del tutto non considerati. Ci si riferisce a situazioni quali una aumentata sensibilità, sia viscerale che di tipo centrale, fattori autoimmunitari, comorbidità psicopatologiche, lo stress, interazioni psiconeuroimmuni, le malattie infiammatorie intestinali, etc. Fra tutti, le patologie di interesse psichiatrico, hanno suscitato maggiore interesse in virtù della loro elevata prevalenza neipazienti NERD. In particolar modo si è potuto constatare che l'ansia la depressione e lo stress in senso generale,sono senza dubbio eventi in grado se non altro, di peggiorare il quadro clinico e probabilmente di partecipare, in una visione multifattoriale, alla genesi della malattia. Nell'ambito dei pazienti NERD, quelli di maggior interesse sono in quest'ottica quelli caratterizzati da ipersensibilità e quelli con patologia funzionale, proprio in funzione della loro evidente alterata o assente risposta al trattamento standard,fenomeno ben chiarito e documentato anche dallo studio di cui questa tesi tratta. Riuscire a specificare il ruolo di tali patologie è l'attuale oggetto di studio della comunità scientifica. Affermare che l'ansia e la depressione in varia misura possano essere determinanti in alcuni pazienti nel generare i sintomi tipici da reflusso e quindi la
malattia,significherebbe poter avere un nuovo approccio, sia in termini di diagnosi che di trattamento, alla stessa e forse riuscire ad ottenere un effettivo miglioramento dei sintomi e della qualità di vita dei pazienti NERD, rispondendo quindi alle esigenze di coloro che di fatto, costituiscono la fetta più grande tra la popolazione colpita da malattia da reflusso gastroesofageo.
MALATTIA DA REFLUSSO GASTROESOFAGEO
2.1 Definizione
Il reflusso gastroesofageo è il passaggio di contenuto gastrico o gastroduodenale in esofago. È una manifestazione fisiologica presente in tutti gli individui, spesso non avvertita né annunciata da particolari segni o sintomi. In una quota minoritaria della popolazione questo fenomeno fisiologico assume contorni patologici a carattere sindromico che vanno sotto il nome di “malattia da reflusso gastroesofageo” (MRGE). La MRGE può influenzare negativamente la qualità di vita dei soggetti affetti e creare problematiche di diagnosi differenziale con altre malattie del tubo digerente prossimale, con patologie cardiache, del mediastino e del torace, alcune anche di una certa gravità come l’angina pectoris [1].
La MRGE è definita come ”una condizione che si sviluppa quando il reflusso di contenuto gastrico in esofago causa sintomi fastidiosi e/o complicanze” (Fig. 1). Tale definizione e la nuova classificazione di MRGE sono state proposte da parte di un gruppo di esperti internazionali, nel corso del Congresso Mondiale di Gastroenterologia svoltosi a Montreal nel 2006, sulla base di un’attenta revisione delle evidenze scientifiche della letteratura e di un consenso realizzato con il cosiddetto Metodo di Delfi [2].
È importante sottolineare come la definizione di MRGE consenta anche a pazienti asintomatici ma complicati (ad es. esofago di Barrett) di rientrare nel novero dei pazienti affetti, è inoltre indipendente dalla tecnologia diagnostica adoperata (ad es. non esclude il reflusso non-acido o gassoso misurabile con l’impedenza) ed è fortemente caratterizzata dall’aggettivo “fastidioso” che coglie gli aspetti negativi e soggettivi dei sintomi manifestati dal paziente. In particolare sono stati definiti come fastidiosi sintomi che influenzino negativamente il benessere di una persona e sintomi di entità lieve con una frequenza di due volte o più a settimana o sintomi di entità moderata/severa con frequenza superiore a una volta a settimana [3].
Fig. 1: spettro clinico della MRGE.
La classificazione di Montreal è innovativa soprattutto perché divide l’ampio spettro di manifestazioni cliniche di MRGE in due gruppi di sindromi rispettivamente a estrinsecazione esofagea o extraesofagea (Fig. 2). Questi sono poi ulteriormente suddivisi: il primo gruppo in sindromi sintomatiche, cioè senza danno e sindromi con danno mucosale; il secondo in sindromi per le quali esiste un’associazione stabilita con la MRGE e sindromi per le quali l’associazione è solo ipotizzata.
È stato quindi evidenziato che la tosse cronica, la laringite cronica e l’asma sono significativamente associate con la MRGE ma anche che queste sono condizioni patologiche multifattoriali in cui la MRGE può rappresentare un cofattore aggravante e che la MRGE è raramente la loro unica causa. Infine viene ricordato che il ruolo della MRGE nella patogenesi della sinusite, fibrosi polmonare, faringite o dell’otite media ricorrente non è stato ancora chiarito [2].
2.2 Epidemiologia
La MRGE è la più frequente malattia del tubo digerente prossimale (a monte del limite convenzionale costituito dal legamento di Treitz). La malattia ha carattere benigno e molto raramente conduce a mortalità (1-4 casi per milione di abitanti). Si presenta maggiormente in soggetti di età superiore a 50 anni con complicanze diversamente frequenti a seconda del sesso maschile (esofago di Barrett) o femminile (stenosi/ulcere peptiche) (Fig. 3).
L’esofago di Barrett rappresenta la complicanza più temibile della malattia ed è presente nel 5-10% circa dei casi; una quota maggiore di pazienti, circa il 33%, svilupperà invece esofagite [4].
Fig. 3: il rapporto fra maschi (M) e femmine (F) nello spettro della MRGE
La prevalenza della MRGE nei paesi occidentali generalmente si aggira fra il 10% e il 20% (considerando una manifestazione almeno settimanale di pirosi retrosternale) mentre in Asia è meno del 5%. Tende inoltre a essere più alta in America settentrionale rispetto all’Europa e più alta nel nord rispetto al sud Europa [5]. L’incidenza è stata stimata essere 5 persone su 1000 all’anno. In particolare è stato dimostrato che il 44% della popolazione americana riferisce sintomi correlati alla MRGE almeno una volta il mese, circa il 20% una volta a settimana e il 14% quotidianamente [6].
Il miglior studio epidemiologico condotto, fino ad oggi, sulla MRGE è quello di Kalixanda. Lo scopo di tale studio era stimare la prevalenza dei sintomi legati a reflusso gastroesofageo e delle esofagiti nella popolazione adulta di due Comuni svedesi, Kalix e Haparanda, con approssimativamente 30.000 abitanti, scelti perché la distribuzione per età e sesso in queste aree era simile a quella nazionale. Circa il 40% dei soggetti in esame riferì di aver manifestato, nei tre mesi precedenti, pirosi retrosternale e/o rigurgito. Sintomi settimanali furono riportati dal 20% e sintomi quotidiani dal 5.9%. Non c’erano differenze statisticamente significative nella prevalenza fra sessi. La presenza di esofagite erosiva fu diagnosticata nel 15.5%, indipendentemente dalla presenza o meno di sintomi correlati alla MRGE. Nel 76.9% l’esofago era macroscopicamente normale [7].
2.2.1 Evoluzione della MRGE
I pazienti con MRGE possono essere divisi tra sintomatici e asintomatici, a loro volta divisi in base alle manifestazioni endoscopiche (privi di alterazioni endoscopicamente visibili, positivi per esse o pazienti con complicanze). L’evoluzione della patologia è più frequente nei pazienti sintomatici e con manifestazioni endoscopicamente visibili, caratterizzati da un esordio acuto della malattia controllato dalla terapia farmacologica e fino al 20% dei casi
guariti senza terapia. Le recidive sono tuttavia frequenti, infatti, la MRGE è considerata una patologia cronica recidivante e a 1 anno il 75% dei pazienti presenta ricadute. Le recidive possono essere precoci (entro 1-2 mesi, nel 30% dei pazienti) o tardive. I fattori che influenzano la comparsa delle recidive sono la severità delle lesioni, la loro persistenza o regressione, la terapia con antisecretivi, la presenza d’ipotonia dello sfintere esofageo inferiore (SEI o LES: Lower Esophageal Sphincter) o di disordini motori dell’esofago.
I pazienti che non ricevono beneficio dalla terapia medica sono candidabili alla terapia chirurgica qualora in corso di esami fisiopatologici (pH-metria o pH-impedenziometria) si riscontri un’associazione significativa tra episodi di reflusso e sintomi [4].
2.3 Eziologia
I fattori causali della MRGE sono nella maggior parte dei casi sconosciuti. Infatti il 90% circa dei casi di MRGE viene classificata come idiopatica e solo il restante 10% può essere ricondotto a cause specifiche. Mentre per le forme idiopatiche si ipotizzano teorie relative ad una possibile predisposizione genetica e si cerca di definirne alcuni fattori di rischio,nelle forme secondarie si individuano una serie di condizioni,morbose e non,capaci di determinare la malattia. Tra le secondarie possiamo distinguere forme derivate da patologie concomitanti, da fenomeni parafisiologici (gravidanza), da atti voluttuari e da interventi terapeutici chirurgici (vagotomia, colecistectomia, gastroresezione) e/o farmacologici.
Le patologie che possono facilitare l’insorgenza della MRGE o peggiorarne il quadro sono: l’obesità, le malattie endocrino-metaboliche (diabete mellito, ipotiroidismo), le collagenopatie (lupus eritematoso sistemico, sclerodermia, polimiosite/dermatomiosite), le neuropatie viscerali e sistemiche (pseudostruzione intestinale cronica, morbo di Parkinson), le malattie dell’apparato respiratorio (asma bronchiale, bronchite cronica) e gli stati ipersecretivi
quanto il fumo di sigaretta, attraverso l’azione rilassante della nicotina sui muscoli dello sfintere esofago-gastrico e tramite la riduzione delle prostaglandine (protettrici della mucosa), possa favorire l’insorgenza della MRGE. Stessa cosa dicasi per il consumo/abuso di alcol e di alimenti rilassanti il LES come i cibi ricchi di lipidi, cioccolata, bibite gassate o naturalmente alimenti acidi come i pomodori, gli agrumi, il caffè. I farmaci capaci di peggiorare o aumentare l’insorgenza della malattia possono agire in due maniere:
• riducendo la pressione del LES (calcio-antagonisti, nitrati, anticolinergici, dopamina, prostaglandine, antidepressivi, benzodiazepine, teofillina, progesterone, morfina, alfa e beta bloccanti);
• ledendo direttamente la mucosa (FANS, tetracicline, chinidina, chemioterapici, sali di Fe e K).
2.3.1 Fattori di rischio
Tutti gli studi riportano una prevalenza della pirosi retrosternale simile fra maschi e femmine. Dall’altro lato, però, i dati di studi endoscopici evidenziano il sesso maschile come un fattore di rischio per esofagiti da reflusso [8]. Studi recenti suggeriscono inoltre un’associazione fra l’età avanzata e sintomi più blandi di MRGE ma esofagiti più severe [9] (Fig. 4).
Fig. 4: la prevalenza di esofagite per sesso ed età (modificato da Sonnenberg et al 1997).
L’obesità è associata in modo statisticamente significativo con un rischio aumentato di sviluppare sintomi di MRGE, esofagiti erosive, esofago di Barrett e adenocarcinoma esofageo [10-12]. In particolare un BMI > 25 è associato con un aumento di 2,5-3 volte di queste presentazioni della MRGE. È molto probabile, quindi, che la prevalenza della MRGE seguirà l’aumento del BMI previsto per il futuro. Ad ogni modo il meccanismo causale di questa correlazione è sconosciuto.
L’infezione da Helicobacter pylori secondo alcuni Autori potrebbe svolgere un ruolo protettivo per il rischio di MRGE [13] poiché il batterio induce gastrite, sia a livello dell’antro sia del piloro, inducendo una diminuzione delle cellule parietali e quindi della loro secrezione acida. Infine due studi dimostrano la prevalenza di sintomi legati a reflusso in gemelli monozigoti rispetto ai dizigoti, suggerendo quindi una predisposizione genetica come fattore di rischio. I meccanismi genetici rimangono sconosciuti ma potrebbero essere correlati con un disordine della muscolatura liscia associato all’ernia iatale, bassa pressione del LES e alterata
2.3.2 Ernia jatale
Tra le alterazioni anatomiche correlate alla presenza di reflusso gastroesofageo va citata senza dubbio l’ernia iatale (Fig.5). L’ernia iatale da scivolamento è costituita dallo slittamento in direzione orale della giunzione gastroesofagea e del fondo gastrico attraverso uno iato esofageo incontinente. Il contributo dell’ernia iatale alla MRGE è controverso. Attualmente i dati epidemiologici e fisiologici confermano la sua importanza nei pazienti con esofagiti severe, stenosi peptiche o esofago di Barrett; tuttavia la maggioranza dei pazienti affetti da MRGE non presenta l’ernia e ciò implica che altri meccanismi giochino un ruolo più importante nella patogenesi dalla MRGE. In particolare se l’ernia è di piccole dimensioni, non ha nessun ruolo patogenetico; se invece ha dimensioni ragguardevoli, rappresenta un serbatoio di acido che tende a svuotarsi verso l’esofago e compromette le fibre muscolari longitudinali dell’esofago con conseguente peristalsi inefficace. Nei pazienti con ernia iatale il tono del LES si riduce per la mancanza della pressione intra-addominale e per la dissociazione fra lo sfintere diaframmatico e lo sfintere funzionale stesso, i TLESR aumentano e l’effetto della pinza diaframmatica sull’ernia riversa il suo contenuto acido nell’esofago toracico rendendolo più sensibile ai reflussi. Il reflusso è peggiore nei pazienti con un’ernia non riducibile [14].
Fig. 5: rappresentazione anatomica e radiografica dell’ernia iatale.
2.4 Patogenesi
La MRGE riconosce un meccanismo patogenetico multifattoriale.I fattori causali,siano essi primitivi che secondari,agendo sulle strutture preposte a garantire sia una adeguata protezione della mucosa esofagea che un coretto funzionamento del compartimento gastro-esofageo si rendono responsabili delle alterazioni anatomo-funzionali poste alla base della malattia, determinando uno squilibrio tra i cosiddetti fattori protettivi e quelli aggressivi. Tra i primi ricordiamo l’effetto tampone delle secrezioni salivari,la contiguità dello strato cellulare epiteliale(tight junctions),la capacità tampone intra ed extracellulare degli ioni idrogeno refluiti,il turn over cellulare,la produzione di muco e bicarbonato,l’attività peristaltica esofagea,la competenza dello sfintere esofageo inferiore e il suo “accoppiamento “ anatomico con la porzione crurale del diaframma (sfintere esterno) e infine un adeguato svuotamento
refluito,il suo volume l’attività della pepsina la contemporanea presenza di componenti duodenali,come bile ed enzimi pancreatici[15].
I fattori fisiopatologici che causano la MRGE possono essere divisi in due gruppi. Al primo gruppo appartengono quei fattori che determinano un aumentata esposizione dell’esofago al contenuto gastrico,come i tLESRs ,una ridotta pressione del LES,un aumentato tempo di svuotamento gastrico,al secondo quelli che aumentano il danno della mucosa esofagea o che incrementano la percezione sensitivo-viscerale del reflusso,come una ridotta clearance esofagea,una riduzione delle difese pre-epiteliali ,epiteliali e post-epiteliali o una ipersensibilità viscerale quale risultato di una disfunzione primitiva o secondaria delle vie di conduzione nervosa del dolore.[16].
Il tubo digerente possiede dei meccanismi di difesa dal reflusso che costituiscono la cosiddetta “barriera antireflusso” (Fig. 6). Da un punto di vista anatomo-funzionale i principali costituenti di tale barriera sono rappresentati dal LES, dalla membrana freno-esofagea di Laimer Bertelli, dallo iato esofageo e dall’incisura di His. Lo sfintere esofageo inferiore corrisponde a un segmento, di 3-4 cm, formato da un ispessimento asimmetrico delle fibre muscolari lisce dell’esofago distale che a riposo è tonicamente contratto (10-36 mmHg).
Il tono basale del LES è dovuto all’attività miogenica, modulata da influenze neurormonali eccitatorie e inibitorie (Fig. 7) e separa la pressione negativa intraesofagea endo-toracica da quella positiva intragastrica endo-addominale.
Fig. 7: I fattori che influenzano la pressione del LES, sfintere esofageo inferiore.
La membrana freno-esofagea trae origine dalla fascia sottodiaframmatica e si divide in due bracci a T che continuano con l’avventizia dell’esofago impedendo un’eccessiva retrazione verso l’alto dell’esofago stesso. Il pilastro mediale destro del diaframma circonda l’esofago
pressione durante i periodi d’incremento della pressione addominale, come nell’inspirazione, tosse, starnuti o nel piegarsi in avanti. Infine l’accentuata angolatura verso sinistra dell’esofago addominale (angolo di His) crea una piega della parete che sporge e si aggetta nella cavità dello stomaco, simile al lembo di una valvola.
Un sistema antireflusso è costituito anche dall’architettura istologica esofagea. La mucosa esofagea è composta da un epitelio squamoso pluristratificato non cheratinizzato le cui cellule presentano giunzioni intercellulari, pompe di membrana, sistemi tampone ed altri meccanismi per difendersi dai vari insulti patogeni [17].
2.4.1 Meccanismi del reflusso
I rilasciamenti transitori del LES (tLESRs: Transient Lower Esophageal Sphincter Relaxation) rappresentano dei rilasciamenti fasici transitori indipendenti da deglutizioni, eruttazione, nausea e vomito. Solitamente compaiono dopo i pasti (sono fisiologicamente presenti in numero di 3-6 durante il giorno), hanno una durata superiore a 10 secondi (maggiore di quella dei rilasciamenti indotti dalle deglutizioni) e sono accompagnati dall’inibizione del pilastro diaframmatico. La distensione gastrica, che aumenta il gradiente pressorio attraverso il LES, è considerata il fattore trigger dei tLESRs, spiegando perchè la maggior parte dei reflussi si presenta nel periodo postprandiale,piuttosto che in altri momenti [18]. Studi recenti hanno dimostrato che i tLESRs precedono quasi sempre l’apertura della giunzione esofago-gastrica, dimostrando che essi non rappresentano dei cambiamenti meccanici passivi, bensì dei riflessi neuronali vago-vagali, il cui stimolo attivante è rappresentato dall’attivazione dei tensocettori di parete gastrici stimolati dalla distensione gastrica stessa [19]. I tLESRs sono fisiologici e perciò, dopo un pasto, l’esofago sarà esposto a piccole quantità di acido, passate per gradiente pressorio, che saranno rapidamente eliminate dalla peristalsi e saliva. I tLESRs sembrano avere un ruolo fondamentale nella patogenesi
della MRGE quando aumentano di durata e di numero. In realtà alcuni studi manometrici non hanno evidenziato un’aumentata frequenza di questi rilasciamenti in pazienti con MRGE rispetto ai controlli sani, ma piuttosto un’associazione maggiore di tali episodi con reflusso acido nei pazienti affetti [20]. Il grado di apertura della giunzione gastroesofagea potrebbe essere un fattore chiave nel determinare reflussi con pH < 4 ma mancano valutazioni accurate a tale proposito. I TLESR sono responsabili di quasi tutti gli episodi di reflusso gastroesofageo in pazienti sani e del 70-90% nei pazienti con MRGE.
Circa il 5-10% dei reflussi avvengono durante i rilasciamenti del LES indotti dalle deglutizioni. In funzione dell’ importanza dei tLESRs come meccanismo principale nella genesi della malattia , i trattamenti farmacologici che riducono la frequenza dei tLESRs presentano un potenziale interessante come nuovi approcci terapeutici nei pazienti con MRGE. A tal proposito un elemento di notevole interesse è rappresentato dai neurotrasmettitori implicati nella genesi del riflesso vagale alla base de itLESRs [16]. Uno dei primi studi illustrante che i tLESRs sono un target farmacologico, ha mostrato una riduzione nel numero di accessi attraverso l’uso di atropina [21].
Simili risultati si sono ottenuti con l’utilizzo della morfina [22]. L’effetto della morfina è mediato dal decremento volumetrico dello stomaco prossimale, suggerendo che gli interventi farmacologici capaci di determinare tale effetto, possono controllare il reflusso mediato dai tLESRs [23-25]. Altrettanto interessante è parsa l’azione del neurotrasmettitore γ-acido-aminobutirrico ( GABA) in relazione al recettore specifico di tipo B, valutata mediante l’utilizzo di un suo agonista, il baclofen [26]. Il recettore metabotropico del glutammato, è stato inoltre implicato,in virtù della inibizione dei tLESRs e dei reflussi in modelli animali, a seguito dell’utilizzo di un antagonista del recettore metabotropico di tipo 5 dello stesso. [27].In ultima analisi sembrerebbe che anche l’ossido nitrico abbia un ruolo
importante nella genesi dei tLESRs, importanza testimoniata dalla riduzione dei reflussi a seguito di un pasto dopo la somministrazione dell’inibitore della NO sintasi L-NMMA [28].
In un piccolo numero di pazienti c’è una permanente bassa pressione del LES (< 10 mmHg), frequentemente associata a esofagiti severe o complicanze (Fig. 8). Un più ampio gruppo di pazienti subisce un “reflusso da stress” per una temporanea riduzione della pressione del LES [29].
Fig. 8: rappresentazione grafica di tre meccanismi responsabili del reflusso gastro-esofageo (RGE) e delle modificazioni che questi comportano a livello del pH esofageo, della pressione dello sfintere esofageo inferiore (SEI) e della pressione intragastrica.
Il secondo meccanismo importante deriva dalla compromissione della clearance esofagea attraverso la quale l’esofago tenta di allontanare con la peristalsi (primaria e secondaria), la secrezione di bicarbonati (alcalini e dunque contrastanti l’acido gastrico) e la forza di gravità, il materiale fisiologicamente refluito. Anche la produzione di saliva contribuisce a rialzare il pH esofageo combattendo l’azione nociva dell’acido gastrico.
Le patologie caratterizzate da xerostomia, come la sindrome di Sjögren, contribuiscono, infatti, ai sintomi della MRGE. Inoltre più la funzione peristaltica è compromessa e maggiore è la gravità della MRGE e la presenza di complicanze; malgrado ciò non è chiaro se sia l’esofagite a causare la debolezza muscolare o se un’alterazione misconosciuta della muscolatura liscia dell’esofago distale sia il fattore predisponente alla malattia. Il materiale acido gastrico posto a contatto con la mucosa esofagea tende a danneggiarla se vi sosta per un adeguato periodo; è dunque facile immaginare che un’azione di tipo ipocinetico della motilità esofagea possa contribuire ai sintomi della malattia garantendo al refluito un maggiore tempo di contatto con la mucosa esofagea.
Le malattie che frequentemente causano ipomobilità dell’esofago sono patologie del connettivo quali la sclerodermia. Inoltre il reflusso si manifesta più frequentemente quando non deve affrontare la forza gravitazionale e perciò sarà massimizzato in decubito clinostatico. Lo svuotamento gastrico rallentato è stato ipotizzato come altro meccanismo del reflusso. In realtà la maggior parte dei pazienti con MRGE non lo presenta; casi, però, di gastroparesi diabetica si associano a forme severe di MRGE. Inoltre il reflusso si manifesta più frequentemente dopo i pasti. Non è tuttavia chiaro se questo sia la causa o la conseguenza di un aumento del volume gastrico influenzato da numerosi altri fattori [17].
La localizzazione di una “tasca prossimale di acido” a livello del cardias predisporrebbe a reflussi acidi distali postprandiali. Dati recenti suggeriscono che la giunzione gastroesofagea potrebbe non risentire dell’effetto tampone del cibo, rimanendo molto acida (pH 1,6 circa) rispetto al corpo dello stomaco (pH 4.7) [30]. Infine l’importanza della resistenza tissutale è ancora scarsamente chiarita. L'esofago possiede una resistenza intrinseca al reflusso,che è articolata in tre linee di difesa: pre-epiteliale, epiteliale e post-epiteliale.
molto marginale nel processo di protezione della mucosa esofagea. Per esempio, quando il duodeno è continuatamente perfuso con una soluzione acida con PH pari a 2 lo strato superficiale della mucosa permane ad un Ph di 6-7,viceversa a livello esofageo si ha un brusco decremento a valori di 2-3 [31]. Ne deriva che le secrezioni delle ghiandole salivari giocano un ruolo importante nel ristabilire un PH fisiologico,attraverso l'azione di sostanze quali prostaglandine E2 ,EGF,TGF-α e mucina in esse contenute[32].Per quanto concerne l'epitelio esofageo il “difetto”principale risiede proprio nella sua natura. Recenti studi suggeriscono che il primo marker di lesione indotta dall’acido sia il danno alle tight junction intercellulari; ciò determinerebbe l’aumento della permeabilità cellulare all’acqua e agli elettroliti e la dilatazione degli spazi intercellulari rilevata alla microscopia elettronica. Queste microscopiche modificazioni potrebbero spiegare l’aumentata sensibilità al reflusso acido in pazienti con malattia da reflusso non erosiva [33].
2.4.2 Meccanismi aggressivi
Il materiale refluito, qualitativamente e quantitativamente, ha grande importanza nel determinare una lesione sulla mucosa esofagea, parimenti con il tempo di contatto del refluito con l’esofago stesso, come già affermato. I meccanismi aggressivi sono: la secrezione acida, il reflusso duodeno-gastrico e gli acidi biliari. Reflussi acidi (pH < 4.0) e prolungati si accompagnano più facilmente a esofagite rispetto a reflussi debolmente acidi e ripetuti. È da ricordarsi che il succo gastrico contiene enzimi digestivi (pepsina, tripsina) che senza dubbio potrebbero nuocere alla mucosa esofagea. La secrezione acida non è aumentata nei pazienti con MRGE e la pepsina, piuttosto che l’acido da solo, è critica per il danno alla mucosa.
Il reflusso duodeno-gastrico è considerato un altro elemento di danno perché contiene acidi biliari ed enzimi pancreatici, pericolosi anche in assenza di acido.
I sali biliari, in particolare, sono detergenti che possono danneggiare la membrana lipidica determinando il rilascio di mediatori come l’istamina e incrementando la penetrazione di ioni H+. Comunque i meccanismi lesivi del reflusso non acido sono scarsamente conosciuti data la ridotta capacità di distinguere questo tipo di reflusso in studi ambulatoriali. Oggi grazie all’avvento della pH-impedenziometria sembra possibile nel prossimo futuro cercare di colmare queste lacune [34].
MALATTIA DA REFLUSSO GASTROESOFAGEO NON
3.1
Definizione
Soltanto un 40% circa dei pazienti con pirosi retrosternale e/o rigurgito presenta erosioni visibili della mucosa esofagea distale dovute al reflusso gastroesofageo; il rimanente 60% circa rientra nel quadro di “malattia da reflusso non erosiva” (NERD: Non Erosive Reflux Disease). In accordo con i criteri di Montreal si definisce la NERD come una “sindrome da reflusso tipica (per la presenza di sintomi fastidiosi associati a reflusso) senza danno esofageo visibile all’endoscopia”[35]. Nel 2007 in occasione della Consensus Conference tenutasi a Vevey tale definizione è stata rivista e modificata come segue: “NERD è una sub-categoria di MRGE caratterizzata da sintomi fastidiosi correlati al reflusso in assenza di erosioni/rotture della mucosa esofagea visibili all’endoscopia convenzionale e senza una recente terapia acido-soppressiva”[36].
Fra i partecipanti al meeting c’è stato un accordo unanime nel ritenere che le terapie con inibitori di pompa protonica (PPI) o con antagonisti del recettore H2 dell’istamina (H2RA) possano interferire con la rilevazione delle erosioni all’endoscopia. Una review di Cochrane ha, infatti, mostrato che entrambi tali farmaci possono guarire l’esofagite e che, una volta guarita, fino al 20% dei pazienti è rimasto in remissione dopo un anno di follow-up [37].
I pazienti con NERD possono soffrire di sintomi severi come quelli dei pazienti con esofagite erosiva e l’impatto sulla qualità della vita può essere realmente invalidante [38].
La differenziazione tra la forma erosiva e non erosiva di MRGE è stata la conquista più importante degli ultimi dieci anni nella classificazione di questa malattia, tuttavia è necessario sottolineare che la NERD rappresenta un concetto generale: sottende cioè sottogruppi eterogenei di pazienti che differiscono significativamente fra loro in termini di presentazione e di fisiopatologia e, quindi, richiedono una gestione clinica non univoca.
A sostegno di una realtà molto sfaccettata è il fatto che questi pazienti rispondono meno bene alla terapia antisecretiva con gli inibitori di pompa protonica (PPI) rispetto a quelli con esofagite erosiva. La percentuale di minor efficacia è quantizzabile in un 20-30% [38].
Ciò spinse a effettuare studi fisiopatologici su larga scala nei pazienti con NERD e il risultato più eclatante fu che una percentuale fra il 37 e il 60% di essi non aveva un’aumentata esposizione esofagea all’acido. Pertanto Fass et al. [39] proposero una classificazione della NERD in tre sottogruppi sulla base dei risultati della pH-metria esofagea/24 ore, come segue:
• pazienti con anormale esposizione acida dell’esofago distale, del tutto comparabili a quelli con esofagite erosiva (vera NERD);
• pazienti con normale esposizione esofagea acida, ma con positivo rapporto tra sintomi ed eventi di reflusso acido (esofago ipersensibile);
• pazienti con sintomi da reflusso tipici, endoscopia normale, esposizione esofagea all’acido normale e associazione sintomo-reflusso negativa (pirosi funzionale).
I pazienti con “vera NERD” rispondono al trattamento antisecretivo molto bene e in maniera sovrapponibile a quelli con esofagite erosiva. Quelli con “esofago ipersensibile” possono ancora giovarsi di una terapia antisecretiva con PPI, presumibilmente a dosaggi più elevati di quelli standard, perché è necessario indurre una sorta di neurolisi capace di ridurre la risposta algica agli stimoli acidi periferici [40]. Nella redazione dei nuovi criteri di Roma III gli esperti dei disordini funzionali esofagei hanno inserito, nell’ambito della MRGE, i pazienti con esofago ipersensibile all’acido e hanno escluso quelli con pirosi funzionale, vista la mancanza di rapporto con ogni tipo di reflusso e la non risposta ai PPI [41].
Negli ultimi anni, grazie alla combinazione della pH-metria esofagea classica con l’impedenza, è stato possibile distinguere il reflusso acido da quello non-acido [42]; ciò ha
permesso di individuare un ulteriore sottogruppo di pazienti con esofago ipersensibile al reflusso non-acido in una percentuale del 12% circa dell’intera popolazione di pazienti con NERD studiati in assenza di ogni terapia antisecretiva (Savarino et al.).
In conclusione gli studi fisiopatologici e clinici più recenti sulla malattia non erosiva indicano la presenza di almeno quattro sottogruppi di pazienti: 1) pazienti con aumentata esposizione esofagea all’acido; 2) pazienti con esofago ipersensibile al reflusso acido; 3) pazienti con esofago ipersensibile al reflusso non-acido; 4) pazienti con pirosi funzionale. I primi tre sottogruppi rientrano pienamente nella MRGE, mentre il quarto non è da considerare più tale. Tale sub-classificazione della NERD spiega come la risposta ai PPI possa essere attesa solo in quei pazienti con “vera NERD” e in quelli con esofago ipersensibile all’acido. La terapia chirurgica è l’unica attualmente in grado di bloccare sia i reflussi acidi sia quelli non-acidi [43].
3.2 Epidemiologia
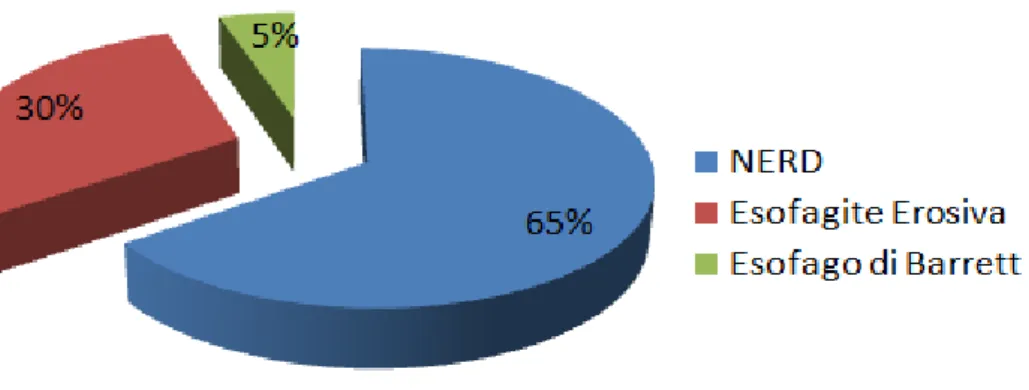
La prevalenza della NERD è stata stimata fra il 50% e il 70% della popolazione con MRGE. [7] (Fig. 9).
Fig. 9: rappresentazione grafica della prevalenza di NERD (malattia non erosiva), esofagite erosiva ed esofago di Barrett.
Studi epidemiologici rilevano che i pazienti con NERD presentano caratteri demografici differenti rispetto a quelli con esofagite erosiva: sono prevalentemente di sesso femminile, in genere molto magri, più giovani di circa una decade e presentano un’associazione meno forte con ernia iatale. Per quanto riguarda fumo, consumo di alcol, prevalenza e durata della pirosi retrosternale, stato dell’infezione da Helicobacter pylori e impatto della gravità della pirosi retrosternale sulla qualità di vita non sono state rilevate differenze significative [44].
3.2.1 Storia naturale
Inizialmente i pazienti con NERD sono stati considerati affetti da una forma di malattia più lieve e perciò trattati con cure meno intensive e meno prolungate. Tale visione era supportata da ricerche fisiologiche, anatomiche e istopatologiche. Studi dimostrano, infatti, che l’esposizione acida, determinata con la pH-metria delle 24ore, sia anormale solo nel 45% dei pazienti con NERD rispetto al 75% dei pazienti con esofagite erosiva e che il numero di reflussi registrati e la durata dell’esposizione acida siano significativamente più bassi nei pazienti con NERD. Similmente l’incidenza di una varietà di aspetti manometrici, noti per essere associati alla MRGE e la presenza di ernia iatale sono più frequenti in pazienti con esofagite erosiva che in quelli con NERD. Infine nella NERD, anche se macroscopicamente normale, con l’ausilio di cromo-endoscopia e markers istologici sono stati rilevati minimi cambiamenti verso un quadro di esofagite.
In seguito questo punto di vista è stato ritenuto scorretto poiché i pazienti con NERD presentano una sintomatologia e una riduzione della qualità di vita che può essere altrettanto invalidante quanto nei pazienti con malattia erosiva (ERD: Erosive Reflux Disease). Inoltre i pazienti con NERD possono essere più difficili da trattare rispetto a quelli con ERD e la ricaduta, entro sei mesi dal termine del trattamento acuto, presenta le stesse alte proporzioni.
Infine studi dimostrano alcune differenze nell’epidemiologia e forse nella composizione del materiale refluito in termini di acidità e gas [44].
La storia naturale della NERD è, comunque, tuttora sconosciuta; gli studi a riguardo sono pochi, datati e non ben condotti. Comunque, una review di tali studi indica che i pazienti con NERD potrebbero sviluppare la malattia erosiva con un tasso approssimativo di circa il 10% per anno [7].
3.2.2 Qualità di vita
I sintomi sono importanti ma non descrivono completamente l’impatto clinico della NERD che è marcatamente influenzato anche da altri fattori quali la percezione della malattia da parte del paziente, lo stato di benessere generale e la capacità di svolgere le azioni quotidiane. Una varietà di studi conferma che la MRGE eserciti un rilevante effetto negativo sulla qualità di vita (Qol: Quality of life) indipendentemente dalla presenza o assenza di lesioni organiche sulla mucosa dell’esofago. Infatti, sia la forma erosiva che quella non erosiva della MRGE presentano una simile frequenza e gravità dei sintomi di reflusso e simili livelli di distress psicologico sebbene la correlazione fra il distress psicologico e la gravità dei sintomi sia più forte nei pazienti con NERD che in quelli con esofagite erosiva.
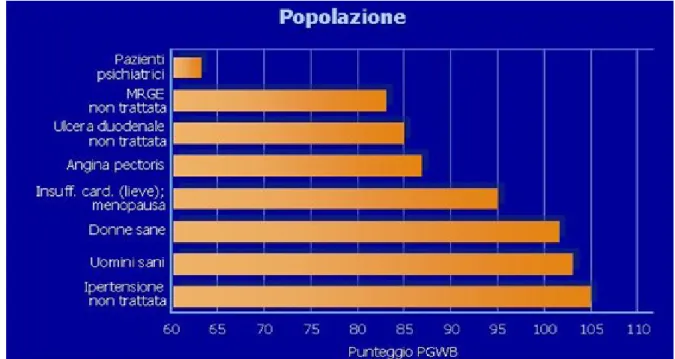
L’impatto avverso della MRGE sul benessere psicologico generale è più rilevante di quello esercitato da altre condizioni patologiche generalmente considerate più severe, includendo angina pectoris e lieve scompenso cardiaco cronico (Fig. 10).
Fig. 10: impatto della MRGE, non trattata, sulla qualità di vita rispetto ad altre condizioni patologiche e no. PGWB (Psycological General Well Being)
L’abbassamento della QoL correla sia con la severità sia con la frequenza dei sintomi di MRGE. In particolare, alcuni dati preliminari suggeriscono che la MRGE durante le ore notturne abbia un impatto più forte sulla QoL rispetto alle manifestazioni diurne e anche che sindromi digestive concomitanti e manifestazioni atipiche di MRGE possano contribuire al deterioramento della QoL degli individui affetti [45].
La QoL può essere valutata usando un questionario specifico per la malattia o un questionario generico; quest’ultimo permette di comparare l’impatto della terapia nella NERD con le cure di altre malattie sebbene la sensibilità di queste domande sia minore rispetto a quelle del questionario specifico. La soddisfazione dei pazienti nei confronti del trattamento è un aspetto importante, raramente misurato, che assume particolare rilevanza per i pazienti che assumono terapie “on demand” nei trials sulla NERD. La soddisfazione del paziente è un aspetto multidimensionale che dipende anche dalle aspettative del paziente [37].
3.3 Ipotesi eziopatogenetiche
Circa il 50% dei pazienti con NERD continua a manifestare sintomi anche durante la terapia antisecretiva con PPI. Questo dato ha spinto i ricercatori ad ampliare le conoscenze sulla patogenesi della NERD. Numerosi meccanismi sono stati quindi proposti per spiegare la generazione dei sintomi in questi pazienti e sulla base di questi è stata creata la seguente
classificazione dellaMRGE [46](fig.11)
* Nella forma erosiva il danno è proporzionale all’esposizione acida.
Fig. 11: classificazione della MRGE basata sulla patogenesi. I meccanismi implicati possono essere secondari a stimoli acidi e non acidi; quelli non acidi includono gli stimoli chimici, meccanici e sensoriali e i fenomeni immunologici (Tauseef Ali et al. [46])
Fass et al. hanno evidenziato anche altri meccanismi come responsabili della refrattarietà della
NERD ai PPI [47] :
− compliance al trattamento con PPI; − dosaggio improprio;
− reflusso acido residuo; − comorbidità psicologiche;
− miscellanea (ridotta biodisponibilità dei PPI, rapido metabolismo dei PPI, resistenza ai PPI,
− malattie intestinali funzionali concomitanti).
Stimoli chimici
È molto probabile che i sintomi dovuti sia al reflusso debolmente acido che a quello duodenogastro-esofageo, che contiene bile, siano correlati con l’ipersensibilità esofagea. Nei pazienti refrattari a una dose giornaliera doppia di PPI è stato rilevato un rimpiazzo della pirosi retrosternale a favore del rigurgito. Un ampio studio multicentrico con l’ausilio della pH-impedenziometria ha mostrato che l’11% dei pazienti, con NERD refrattari, aveva un Symptom Index (SI) positivo per il reflusso acido e il 37% positivo per reflusso non-acido.
Il meccanismo con cui il reflusso debolmente acido causa sintomi non è del tutto chiarito. Sono state proposte due spiegazioni: la distensione dell’esofago per un aumentato volume del reflusso e l’ipersensibilità ai reflussi debolmente acidi. Per quanto riguarda la prima ipotesi non esistono evidenze che la confermino. Recentemente molti studi hanno dimostrato come l’estensione prossimale dei reflussi debolmente acidi (un possibile marker indiretto del loro volume) sia il più importante determinante della loro sintomaticità [48;49]. Dall’altro lato, però, l’estensione prossimale di questi reflussi può rimanere anche del tutto asintomatica e
stabilire, quindi, una soglia individuale risulta impossibile. Tutuian et al. hanno mostrato che, oltre all’estensione prossimale, tale tipologia di reflussi è principalmente a composizione mista (gas e liquido). Uno studio preliminare ha suggerito che la zona di transizione fra la muscolatura liscia e striata sia più sensibile agli stimoli meccanici rispetto all’esofago distale composto soltanto da muscolatura liscia [50;51]. Il reflusso di bile e il reflusso non-acido sono due fenomeni completamente distinti come dimostra un recente studio in cui sono stati utilizzati simultaneamente Bilitec e impedenziometria. Risulta, invece, che la maggior parte dei reflussi di bile avvenga concomitantemente con episodi di reflusso acido e si ritiene che l’acido sia il fattore dominante responsabile dei sintomi ma che anche gli acidi biliari siano potenzialmente coinvolti. È stato dimostrato, inoltre, che i PPI portano una soppressione acida completa ma non garantiscono l’eliminazione del reflusso duodenogastro-esofageo, quindi la perfusione dei sali biliari con un pH non-acido può ancora determinare pirosi retrosternale. L’esposizione della mucosa esofagea di conigli a soluzioni debolmente acide contenenti acidi biliari (situazione comparabile a quella di pazienti on PPI) aumenta la permeabilità della mucosa e induce DIS [47].
Ipersensibilità
Come precedentemente accennato, uno dei meccanismi con cui i reflussi debolmente acidi si suppone diano sintomi è l’ipersensibilità. La maggior parte dei pazienti in cui i sintomi sono associati a reflussi debolmente acidi non presentano un numero di reflussi aumentato, ciò suggerisce l’ipersensibilità dell’esofago a questo tipo di reflusso [52].
Inoltre, se la frequenza dei reflussi debolmente acidi è simile fra pazienti con successo alla terapia con PPI e quelli in cui la terapia ha fallito, significa che il fallimento dei PPI è un fenomeno di ipersensibilità esofagea a questo tipo di reflussi [47].
Esofagite eosinofila
La relazione fra l’esofagite eosinofila e MRGE è sconosciuta, sebbene un recente studio dichiari che il reflusso acido o non-acido sia un elemento significativo nella patogenesi di questa esofagite [53].
3.3.1
Meccanismi patogenetici
Studi fisiologici in pazienti con NERD hanno rivelato minime anormalità [54] (Tab. 1). Questi pazienti tendono ad avere normali sia la pressione a riposo del LES sia la clearance acida dell’esofago, hanno lievi alterazioni della motilità del corpo esofageo e una bassa esposizione dell’esofago all’acido che è minima nelle ore notturne.
Caratteristiche fisiologiche NERD Esofagite erosiva
P LES a riposo Normale Normale-basso
P LES a riposo < 10 mmHg Raro Non raro
Anormalità motilità esofagea Lieve Moderato a severo
Ampiezza della contrazione distale ridotta
Lieve Moderato a severo
% del tempo totale con pH < 4
Poco aumentato Moderatamente aumentato
Clearance acida dell’esofago Normale Lieve a moderatamente
anormale
Esposizione acida dell’esofago nella notte
Poco aumentata Moderatamente aumentata
Tab. 1: confronto fra le caratteristiche fisiologiche dei pazienti con NERD rispetto a quelli con esofagite erosiva. LES, sfintere esofageo inferiore (Fass R. [44]).
Inoltre non ci sono differenze nella secrezione acida dello stomaco fra i due gruppi di pazieni[44]. Cameron ha confrontato la frequenza di ernia iatale dimostrando che solo il 29% dei pazienti con NERD ha l’ernia rispetto al 71% dei pazienti con ERD [55]. Questo
suggerisce che i rilasciamenti transitori del LES siano probabilmente il meccanismo predominante nella patogenesi del reflusso acido nei pazienti con NERD [56].
Ruolo eziopatogenetico dell’acido
Per capire come la pirosi retrosternale sia un sintomo acido-correlato si sottolineano alcuni aspetti:
• gli ioni idrogeno sono le più piccole molecole conosciute;
• il materiale che refluisce contiene un’enorme concentrazione di ioni idrogeno che produce un forte gradiente per la loro diffusione dal lume, attraverso il tessuto, verso il sangue (conseguentemente si crea una condizione molto efficiente nel far passare piccole molecole
• attraverso le giunzioni intercellulari danneggiate fino ai nocicettori);
• le afferenze vagali posseggono gli ASIC che registrano modificazioni anche molto modeste in termini di acidità e portano all’attivazione e all’aumento della pirosi retrosternale.
Il danno delle giunzioni intercellulari permette, inoltre, all’acido cloridrico (HCl) di accedere a una parte molto vulnerabile dell’epitelio squamoso che è la membrana basolaterale. La membrana apicale delle cellule è altamente impermeabile all’acido ma non quella basolaterale. L’ingresso di acido nella cellula avvia un processo di distruzione e permette l’evoluzione dalla NERD all’ERD (Fig. 12).
Fig. 12: ruolo dell’acido nella patogenesi del sintomo in presenza o meno di esofagite (modificato da Orlando R.2006) [57].
Uno dei meccanismi che rende la membrana basolaterale così vulnerabile all’acidità è lo scambiatore cloro-bicarbonato. Questo scambiatore ionico trasporta l’eccesso di cloro all’interno della cellula e il bicarbonato fuori secondo un gradiente formatosi per l’aumentata acidità nello spazio intercellulare. Questo processo equivale all’assorbimento di HCl, poiché il Cl- reagisce con l’H+ intracellulare rimasto dopo la scissione dell’acido carbonico operata dall’anidrasi carbonica. A supportare tale meccanismo si hanno i risultati ottenuti con l’utilizzo di una terapia acido-soppressiva. Maggiore è il controllo dei livelli di acidità e più i pazienti vanno incontro a risoluzione sia dei segni della malattia erosiva che, come recentemente dimostrato, della presenza dei DIS [57].
Il ruolo del processo infiammatorio nella progressione da NERD a ERD
Come precedentemente accennato, i pazienti con NERD potrebbero sviluppare la malattia erosiva con un tasso approssimativo di circa il 10% per anno. La transizione da uno stadio all’altro può, perciò, essere dipendente da un fattore che non è presente nella
maggioranza dei pazienti. Questo fattore probabilmente riguarda il potere trasformante del processo infiammatorio, un processo altamente dipendente dall’impronta genetica e che determina chi rimane con una malattia non erosiva e chi migra a una forma di esofagite erosiva. In seguito al danno all’epitelio squamoso, indotto dall’esposizione acida, si genera una cascata infiammatoria. I componenti di tale cascata includono citochine come IL-6, IL-1β e IL-8. Quest’ultima quando presente in alte concentrazioni richiama i neutrofili che producono, a loro volta, perossido d’idrogeno, prostaglandine e fattore attivante le piastrine. Questi prodotti sono importanti perché determinano una disfunzione neuromuscolare che indebolisce il LES e altera la peristalsi; entrambi questi aspetti promuovono il danno da acido aumentando il numero dei reflussi e prolungando la durata della presenza dell’acido nell’esofago tramite la riduzione della clearance [57].
Ipersensibilità viscerale
Rispetto alla suddivisione in sottogruppi della NERD, come vista in precedenza, la categoria di pazienti con “esofago ipersensibile” è quella in cui l’ipersensibilità viscerale (VH: Visceral Hypersensitivity) gioca il ruolo patogenetico più rilevante. È stato ipotizzato che i contributi dati dall’esposizione acida e dall’ipersensibilità viscerale siano inversamente correlati rispetto allo spettro di disordini che riconosce: esofagite erosiva, NERD e patologia funzionale. Intendendo cioè un progressivo incremento nell’esposizione acida progredendo dai disordini funzionali all’esofagite erosiva (viceversa con l’ipersensibilità viscerale) e sottolineando come nei pazienti con NERD entrambi gli aspetti giochino un ruolo di equiparabile importanza (Fig. 13).
Fig. 13: rappresentazione schematica dell’ipotesi sui contributi dati da esposizione acida e ipersensibilità viscerale allo spettro dei disordini esofagei. ERD, malattia erosiva; NERD,
malattia non erosiva; FOD, disordine esofageo funzionale (Knowles CH, Aziz Q. [58]).
Diversi meccanismi cooperano in varia misura nella patogenesi dell’ipersensibilità viscerale: la sensibilità periferica, centrale e il “sistema neuropsicoimmune”. Quest’ultimo consiste nei cambiamenti, delle funzioni cognitive ed emotive, mediati dalle connessioni neuronali discendenti dall’asse ipotalamo-ipofisi specialmente come risposta allo stress [58].
Sensibilizzazione periferica
Come risposta a un eccessivo stimolo algogeno o a un danno tissutale sono rilasciati molti mediatori dell’infiammazione come ATP, bradichinine, prostaglandine, istamina e ioni H+. Questi mediatori hanno l’effetto comune di ridurre la soglia di trasduzione di molti canali cationici (nocicettori) espressi sui terminali periferici delle fibre A-delta, mielinizzate, e C, non-mielinizzate, deputate al trasporto anche d’impulsi dolorifici. La via finale comune alla generazione di un potenziale d’azione nei nocicettori e dunque all’algesia è l’attivazione dei canali del sodio [59]. Questi canali sono attivati in sequenza da una riduzione nella negatività
del potenziale di membrana a riposo e ciò può avvenire quando c’è un ingresso di cationi in risposta a mediatori dell’infiammazione, incluso l’abbassamento del pH. Nei disordini acido-correlati ci sono molti canali sensibili all’abbassamento di pH: canali ionici sensibili all’acido (ASIC), i recettori vanilloidi di sottotipo 1 (TRPV1) e recettori ionotrofici purinergici (P2X) [60]. I meccanismi che determinano la sensibilizzazione dei nocicettori (acido incluso) sono:
• l’abbassamento della soglia di trasduzione per la fosforilazione di canali ionici, mediata dall’attivazione intracellulare di protein-chinasi in risposta al rilascio di cAMP da parte delle G-protein;
• upregulation dell’espressione di canali ionici (dimostrata su biopsie) in risposta a fattori di crescita con un trasporto retrogrado dal corpo cellulare al terminale nervoso; • interazioni neuroimmuni bidirezionali, specialmente il rilascio neuronale di sostanza-P
che attiva le mast cells a rilasciare il fattore di crescita neuronale (NGF).
È possibile che anche la pepsina e altre proteasi, oltre all’acido, siano in grado di sensibilizzare le terminazioni nervose. Numerosi studi hanno cercato di chiarire se i pazienti con MRGE abbiano effettivamente una sensibilizzazione periferica, definita come una riduzione nella soglia del dolore a stimoli intraluminali come l’esposizione acida.
Nei pazienti con MRGE l’ipersensibilità viscerale è stata confermata nei riguardi di stimoli chimici (HCl) [61-62]. La sensibilità meccanica in risposta alla distensione ottenuta con un palloncino è stata trovata, in genere, normale o paradossalmente ridotta nei pazienti con esofagiti erosive. L’ipersensibilità al calore (ma non al freddo) è stata dimostrata in pazienti con ERD. È stato visto inoltre che pazienti con NERD sono più sensibili a reflussi meno acidi. Uno studio con un gruppo misto fra disordini funzionali dell’esofago e NERD ha
esposizione acida. Questi risultati dimostrano nella NERD una VH uguale o aumentata rispetto a pazienti con ERD, ma forse minore che non nei disordini funzionali.
La dimostrazione della VH è stata ottenuta su volontari sani dopo esposizione dell’esofago distale all’acido. Questi soggetti sono stati quindi studiati come modelli di NERD, la visualizzazione endoscopica della mucosa ha evidenziato, infatti, eritemi ma non erosioni e ciò dimostra che l’esposizione acida provoca VH anche in presenza di integrità della mucosa [58].
Il meccanismo della sensibilizzazione acida in pazienti con NERD va ancora chiarito. In tutte le aree del tratto gastrointestinale i terminali dei neuroni, sia intrinseci che estrinseci, sono localizzati nella lamina propria e non penetrano l’epitelio, sono così protetti da fattori aggressivi presenti nel lume. È stato quindi ipotizzato che la secrezione basolaterale di sostanze neuroattive, ad esempio la serotonina, in risposta alla stimolazione luminale, porti all’attivazione dei terminali. Nel caso delle ERD è evidente che ulcerazioni/erosioni dell’epitelio siano responsabili dell’esposizione diretta dei terminali neuronali agli ioni H+. Nella NERD la sensibilizzazione dei nocicettori può essere facilitata da un basso grado d’infiammazione della mucosa o dalla presenza di spazi intercellulari dilatati (DIS)[63-65], questi ultimi determinano, infatti, un’aumentata permeabilità paracellulare e facilitano l’esposizione all’acido. Per quanto riguarda l’infiammazione, gli studi su citochine e biopsie rivelano che pazienti con NERD potrebbero avere lievi cambiamenti infiammatori della mucosa non visibili all’endoscopia [66-68].
Sensibilizzazione centrale
Potenziali d’azione ripetitivi dalla periferia attivano anche segnali intracellulari a cascata nei neuroni del corno spinale dorsale; questo amplifica le risposte sia algogene (iperalgesia) sia a stimoli innocui (allodinia). Tali amplificazioni sono dovute al rilascio
presinaptico di numerosi neurotrasmettitori, come sostanza P e glutammato, che aumentano il calcio intracellulare e l’attivazione calcio-dipendente delle protein chinasi A e C responsabili della fosforilazione dei recettori dell’N-metil-D-aspartato (NMDA). Questi recettori subiscono un cambiamento nella cinetica che riduce il blocco voltaggio-dipendente dal magnesio e aumenta la responsività al glutammato. La sensibilizzazione centrale è stata dimostrata su volontari sani sottoposti a stimoli acidi nell’esofago distale (modelli di NERD).
Questa iperalgesia secondaria è stata attenuata dall’utilizzo di antagonisti dei recettori di tipo 1 per prostaglandine E2 ed è stata sia prevenuta che fatta regredire dall’utilizzo di ketamina, un antagonista recettoriale dell’NMDA [58].
Interazioni psiconeuroimmuni
Nella MRGE c’è la percezione generale che gli stress psicologici inducano o potenzino i sintomi. Fass et al. hanno dimostrato, utilizzando un “listening task” dicotomico, che gli stress acuti di laboratorio aumentano la sensibilità esofagea all’esposizione acida sia nei pazienti con ERD che NERD. Esercizi di rilassamento, invece, hanno mostrato di diminuire sia il bruciore retrosternale sia la sensibilità all’acido.
È stato recentemente ipotizzato che lo stress induca un aumento della permeabilità esofagea e dei DIS. Uno studio su roditori ha dimostrato che lo stress ma non l’esposizione ad acido e pepsina, induca cambiamenti nella permeabilità in vitro. Questo studio ha evidenziato che quando gli animali erano stressati si aveva un incremento delle mast cells nella sottomucosa, della permeabilità esofagea e anche dei DIS. Questi effetti erano potenziati quando stress e acido-pepsina erano somministrati insieme. Gli autori sostengono che l’aumento della permeabilità correlata ai DIS può essere dovuta all’infiammazione data dai mediatori liberati con la degranulazione delle mast cells, come dimostrato in altre parti del
corticotropina (CRH) e, recentemente, il sottotipo 2 del recettore per CRH è stato identificato nella mucosa esofagea del ratto, suggerendo che il CRH e le mast cells possano essere implicate nel regolare l’attività secretoria, la motilità e altri cambiamenti nella mucosa.
Nella NERD il ruolo dell’infiammazione è stato rivisto nel 2000 da Hoshihara et al. che hanno proposto una modifica della classificazione di Los Angeles per l’esofagite (Tab.2)
Classificazione endoscopica delle esofagiti secondo Los Angeles
Grado A Una o più lesioni mucose di dimensioni 5 mm, separate da pliche mucose
Grado B Almeno una lesione mucosa di dimensioni 5 mm, confinata fra pliche senza
coinvolgerne l’apice
Grado C Almeno una lesione mucosa che si estende lungo due o più pliche ma non è circonferenziale (< del 75% della circonferenza)
Grado D Lesione mucosa circonferenziale
Tab. 2: classificazione di Los Angeles delle esofagiti.
In particolare hanno suggerito che il grado 0 (mancanza di erosioni, suggestivo di NERD) venga suddiviso nel grado M, che rappresenta cambiamenti minimi (arrossamenti o zone biancastre irregolari) senza rotture della mucosa, e grado N, che rappresenta una mucosa normale. Uno studio di Kanazawa et al. dimostra che i pazienti con grado M hanno livelli più alti di IL8 rispetto a pazienti con grado N e ai controlli sani (ciò suggerisce la presenza di eterogeneità nei pazienti con NERD in termini di risposta immune e infiammatoria). Hanno ipotizzato, inoltre, che i livelli elevati di IL8 determinino la chemiotassi dei neutrofili al sito d’infiammazione e ciò porterebbe stress ossidativo, danno tissutale ed esposizione dei terminali nervosi ai mediatori del dolore.
I ricercatori hanno esaminato anche il ruolo della disfunzione autonomica nei pazienti con MRGE, registrando un’alta incidenza di anormalità del sistema parasimpatico nei pazienti
con esofagite erosiva. Recentemente è stato registrato un tono vagale a riposo più basso in pazienti con ERD rispetto a quelli con NERD. Ad ogni modo l’esatto significato della relazione fra MRGE e disfunzione autonomica deve essere ancora decifrato [58].
3.3.2 Alterazioni anatomo-patologiche
La definizione di NERD enfatizza l’importanza di un risultato endoscopico “normale”. Recenti studi, con l’ausilio di un esame endoscopico con magnificazione d’immagine e alta risoluzione, dimostrano, in realtà, la presenza di minimi cambiamenti nella mucosa della giunzione squamo-colonnare di questi pazienti. Tali cambiamenti riguardano macchie vascolari sopra la linea Z, una superficie mucosale villosa e isole di epitelio squamoso sotto la linea Z. Comunque, le implicazioni cliniche di questi rilevamenti devono essere ancora chiarite e soprattutto risentono di un’elevata variabilità iter-osservatore. [69-71].
Inoltre, negli ultimi 30 anni, a livello microscopico sono state identificate anormalità, nei pazienti con NERD, che includono: iperplasia delle cellule basali, allungamento delle papille, presenza di infiltrati infiammatori (linfociti, neutrofili, eosinofili), edema e necrosi cellulare. Nonostante ciò questi parametri istologici non possono essere utilizzati come elementi diagnostici nella NERD perché rilevabili anche in volontari sani, presentano, cioè, una sensibilità molto bassa e anche una specificità non alta [72]. Solo recentemente è stata riconosciuta la più importante lesione nella NERD: la “dilatazione degli spazi intercellulari” (DIS) nell’epitelio squamoso stratificato dell’esofago. Tale dilatazione si evidenzia perfettamente con la microscopia elettronica e si manifesta come aree di colore bianco riempite con acqua e sale. Questi spazi sono molto meno evidenti nei pazienti con un epitelio esofageo sano. I DIS riflettono un danno alla giunzione intercellulare: ciò permette a livelli di acidità adesso presenti negli spazi intercellulari ma considerati innocui quando presenti nel
effetti, a un aumento della sintomatologia caratterizzata da pirosi retrosternale. Studi hanno dimostrato, infatti, la presenza sui neuroni afferenti vagali di una varietà di canali fra cui i canali ionici sensibili all’acido (ASIC). Gli ASIC possono rispondere sia a livelli di pH alti come 7.0 sia bassi come 5.0; tali livelli sono considerati patologici solo se presenti negli spazi intercellulari [57].
La valutazione dei sintomi con interviste strutturate o questionari è un punto centrale per la diagnosi di MRGE. L’algoritmo più utilizzato per la diagnosi e il trattamento della MRGE è il seguente [46] (Fig.14):
Fig. 14: algoritmo standard per la diagnosi e il trattamento della MRGE. EGD, esofagogastroduodenoscopia; PPI, inibitori di pompa protonica (Tauseef Ali et al. [46]).
La valutazione dei sintomi tipici, come la pirosi retrosternale e il rigurgito, rappresenta il più semplice approccio alla malattia. La specificità di questi sintomi è elevata (pirosi 89%; rigurgito 95%), mentre la sensibilità è bassa (pirosi 38%, rigurgito 6%), quindi a fronte di una capacità nel definire la malattia questo metodo non consente un’efficace individuazione dei
casi di MRGE [73]. Sono disponibili diversi mezzi strumentali e farmacologici per la diagnosi di MRGE. Di seguito sono riportati i più frequentemente utilizzati.
PPI test
Una rapida sintomatica risposta a PPI in pazienti con diagnosi presuntiva di MRGE è comunemente considerata validante per la diagnosi. È un buon test diagnostico ad alta accuratezza e non invasività. Il PPI test è differente dal trattamento empirico con PPI che si attua per 6-8 settimane nei pazienti con pirosi retrosternale non complicata. Il test consiste nell’ottenere una risposta terapeutica ai PPI somministrati per almeno 2 settimane a dosaggi doppi rispetto allo standard (fino a 40-80 mg di omeprazolo). Si attua nei pazienti < 50 anni e con sintomi tipici. Purtroppo la risposta è definita individualmente dai pazienti e manca quindi un vero e proprio parametro di riferimento [74].
Esofagogastroduodenoscopia
L’endoscopia è negativa nei casi di assenza di lesioni visibili che, però, possono nascondere una positività microscopica. Infatti, fino al 70-80% dei pazienti endoscopicamente negativi in realtà porta i segni microscopici di esofagite. È la presenza di erosioni che dirime la diagnosi; segni quali edemi ed eritemi da soli non possono bastare perché presenti anche in altre patologie. In aggiunta a ciò, data l’invasività dell’esame, spesso esso non viene eseguito in pazienti con sintomi conclamati; questi pazienti sono avviati immediatamente alla terapia con PPI, con diagnosi quindi esclusivamente clinica.
Le indicazioni a eseguire un’endoscopia, come indagine di 1° livello, in un paziente con sospetto di MRGE sono: la presenza dei cosiddetti “sintomi atipici” (ad esempio asma, dolore toracico, raucedine, tosse) o di “sintomi d’allarme” (ad esempio anemia, calo
con disfagia (cause neoplastiche, esofagite severa, esofago di Barrett o ernia iatale). Inoltre si esegue, almeno una volta, in caso di recidiva sintomatologica e nel follow up dell’esofago di Barrett. È un esame di 1° livello perché, oltre alla diagnosi differenziale detta prima, permette di eseguire biopsie e interventi terapeutici (dilatazioni, laser, fotodinamica) [74].
Nella MRGE refrattaria la sensibilità dell’endoscopia nel dimostrare elementi correlati alla malattia è bassa per la prevalenza, in questo gruppo, di pazienti con NERD [75]. Bisogna considerare che un recente uso dei PPI possa mascherare la presenza di un danno della mucosa precedente all’inizio della terapia anti-reflusso [76]. L’endoscopia può servire a rivelare o escludere alternative diagnostiche che possano spiegare i sintomi come la sindrome di Zollinger-Ellison, esofagite iatrogena e malattie dermatologiche che coinvolgano l’esofago. Inoltre può identificare l’esofagite eosinofila e la persistenza di un’ulcera peptica. La pirosi retrosternale refrattaria può essere dovuta ancora ad anormalità microscopiche della mucosa esofagea evidenziabili con l’endoscopia magnificata. Similmente questi pazienti possono mostrare anormalità all’esame istologico come i DIS [77].
Un recente studio suggerisce che i pazienti con NERD, refrattari ai PPI, abbiano una persistenza dei DIS [78]. In questi pazienti altri componenti del reflusso possono essere responsabili del mantenimento sia dei DIS che dei sintomi. Inoltre l’esposizione sperimentale della mucosa dell’esofago a soluzioni debolmente acide contenenti acidi biliari (simile a cosa potrebbe accadere in pazienti con NERD “on PPI”) può provocare l’aumento della permeabilità esofagea e anche dei DIS [79].
Manometria
Presenta una scarsa specificità e sensibilità nella diagnosi di MRGE ma svolge un ruolo importante per la localizzazione del LES necessaria per l’esecuzione della pH-metria e pH-impedenziometria e anche per la valutazione della motilità esofagea al fine di individuare
l’eventuale presenza di una malattia del connettivo o di disturbi ipertensivi della motilità esofagea come l’acalasia o lo spasmo esofageo diffuso [74]. Inoltre valuta l’eventuale presenza di uno sfintere esofageo inferiore deficitario. Possibili indicazioni per l’esecuzione della manometria sono: dolore toracico simil anginoso, anomalie motorie, sospetto clinico di collagenopatia e valutazione pre- e post-operatoria (Fig. 15).
Fig. 15: tracciato manometrico normale. Pharynx, faringe; UES, sfintere esofageo superiore; Esophageal body, corpo dell’esofago; LES, sfintere esofageo superiore.
pH-metria esofagea delle 24 ore
Ha rappresentato per diverso tempo il test più sensibile per la diagnosi di reflusso (sensibilità 90%, specificità 95%). Attualmente è stata superata in accuratezza dalla pH-impedenziometria intraluminale multicanale che consente di identificare il tipo di reflusso caratterizzandone sia la chimica sia la fisica. Nella pH-metria convenzionale viene introdotto un sondino per via trans-nasale che attraverso le coane e la faringe giunge in esofago; il







![Fig. 12: ruolo dell’acido nella patogenesi del sintomo in presenza o meno di esofagite (modificato da Orlando R.2006) [57].](https://thumb-eu.123doks.com/thumbv2/123dokorg/7546802.108867/36.892.214.721.110.440/ruolo-acido-patogenesi-sintomo-presenza-esofagite-modificato-orlando.webp)