UNIVERSITA’ DEGLI STUDI DI PISA
Facolta’ di Medicina e Chirurgia
Scuola di Specializzazione Anestesia e Rianimazione
Direttore Prof. Francesco Giunta
Tesi di Specializzazione:
“Transversus Abdominis Plane block nella gestione del
dolore postoperatorio a seguito di prostatectomia
radicale”
Candidato Relatore Dr. Angelini Tommaso Dr. Buzzigoli Stefano
Dr. Melai Ettore
Anno Accademico 2010/2011
INDICE
Introduzione
pag 1
Transversus Abdominis Plane Block
pag 7
Anatomia
pag 8
Tecnica
pag 9
Indicazioni e dosaggio
pag 14
Studio Clinico
pag 15
Materiali e Metodi
pag 15
Risultati
pag 18
Discussione
pag 23
Bibliografia
pag 25
INTRODUZIONE
Il carcinoma della prostata rappresenta attualmente in molti paesi occidentali uno dei tumori piu’ frequenti nel sesso maschile. Nei paesi della comunita’ europea il tasso di incidenza e’ 55 casi per 100000 e quello di mortalita’ e’ di 22,6 decessi per 100000. Il rischio di ammalarsi e’ 3,9% considerando un’ eta’ massima di 74 anni, mentre quello di morte e’ 1,2%.(1)
In Italia il carcinoma prostatico rappresentava fino a qualche anno fa il secondo tumore più frequente, dopo quello del polmone, attualmente esso rappresenta il piu’ frequente (circa 20% di tutti tumori diagnosticati); nel 2011 erano attesi circa 42.000 nuovi casi. Il carcinoma prostatico ha mostrato negli ultimi decenni una costante tendenza all’aumento, particolarmente intorno agli anni 2000 in concomitanza con la maggiore diffusione del test del PSA quale strumento per la diagnosi precoce. Da cio’ deriva che e’ atteso un moderato e costante aumento anche per i prossimi decenni, con un’incidenza stimata di circa 43.000 casi nel 2020 e di circa 50.000 nel 2030.
Per quanto riguarda la mortalita’, il carcinoma della prostata rappresenta la terza causa di morte per cancro dopo il polmone ed il colon‐retto: nel 2002 ci sono stati 7.419 decessi per cancro della prostata che corrispondono circa all’8,1% del totale delle morti per neoplasia. (2,3,4,5,6). Questi dati
sono confermati anche dal recente rapporto tumori del 2011 in cui il tasso di mortalita’ per questa neoplasia si attesta intorno all8% con un trend in diminuizione di circa ‐1% per anno. La sopravvivenza a 5 anni dei pazienti con carcinoma prostatico, non considerando la mortalità per altre cause, è attualmente attestata all’88% in costante e sensibile crescita.
L’ eziologia del carcinoma prostatico rimane piuttosto oscura, probabilmente e’ multifattoriale ed e’ il risultato di una complessa interazione tra fattori genetici ed ambientali. La terapia chirurgica si basa sull’ asportazione in blocco di prostata e vescicole seminali e successiva anastomosi vescico‐uretrale, esso inoltre e’ solitamente preceduto da una linfadenectomia pelvica. L’intervento venne descritto per la prima volta all’inizio del 20° secolo da Young (8) che utilizzò l’approccio perineale, qualche anno dopo fu descritto l’ approccio retropubico (9) ma e’ dal 1982, grazie alla descrizione di Walsh e Donker dell’anatomia del complesso venoso dorsale e del decorso dei fascicoli neurovascolari, che ha preso l’avvio l’era della “prostatectomia radicale nerve sparing” (10). Ad oggi l’intervento chirurgico e’ l’unico che ha dimostrato una riduzione della mortalità globale e tumore‐specifica, una riduzione del rischio di metastasi e della progressione locale di malattia, rispetto al trattamento conservativo. In generale è ritenuto candidabile ad intervento di prostatectomia radicale con intenti curativi il paziente con neoplasia clinicamente localizzata
(≤T2b), con aspettativa di vita di almeno 10 anni e condizioni generali soddisfacenti. Gli approcci chirurgici possono essere “open” (approccio retropubico o perineale) oppure a cielo chiuso (laparoscopico o robotico). La prostatectomia radicale nerve sparing retropubica viene effettuata attraverso una incisione mediana ombelico‐pubica; superati i piani muscolari si procede solitamente alla linfoadenectomia pelvica di stadiazione, quindi si procede all’ asportazione della prostata le cui fasi si possono riassumere nei seguenti punti: 1) sezione dei legamenti pubo‐prostatici 2) legatura del complesso venoso dorsale 3) sezione dell’uretra 4) mobilizzazione della prostata delle vescicole seminali e sezione dei vasi deferenti per via retrograda (durante questo step la tecnica può modificarsi in funzione dell’intento nerve sparing o meno) 5) sezione della giunzione prostato‐vescicale 6) eventuale ricostruzione del collo vescicale 7) posizionamento del catetere vescicale ed anastomosi vescico‐uretrale. La prostatectomia radicale è considerata un intervento di chirurgia maggiore e come tale non è scevro da complicanze. Su un campione di oltre 11.000 pazienti la mortalità entro 30 giorni dall’intervento è stata dello 0.5% e l’insorgenza di complicanze è stata del 20.4%. L’età oltre ad essere
associata all’insorgenza di complicanze chirurgiche si dimostra correlata a complicanze respiratorie e cardiache.
Le complicanze dell’intervento si possono suddividere in tre gruppi: 1) intra‐operatorie (emorragia intraoperatoria), 2) post‐operatorie precoci cioe’ fino a 30 giorni dopo l’intervento chirurgico (perforazione parete rettale, lesioni ureterali, stenosi vescico‐uretrale, trombombolia, complicanze vascolari, infezione ferita, linforrea) 3) post‐operatorie tardive (incontinenza urinaria e impotenza sessuale.(7)
La condotta anestesiologica intraoperatoria puo’ avvalersi di varie strategie: anestesia generale, anestesia subaracnoidea, anestesia peridurale, anestesia combinata subaracnoidea‐peridurale o anestesia integrata generale‐peridurale. La scelta della tecnica dipende da vari fattori tra cui: tipologia paziente, preferenze dell’anestesista, durata prevista per intervento, equipe chirurgica. Trattandosi di un’ intervento chirurgico maggiore un ruolo importante e’ rivestito da una buona gestione del periodo postoperatorio specie per quanto concerne l’analgesia, questo per consentire una ripresa piu’ rapida di mobilizzazione e rialimetazione riducendo cosi’ la degenza ospedaliera e ridurre le complicanze postoperatorie. (11)
Varie possono essere le opzioni analgesiche postoperatorie tra cui: infusione di anestetici locali tramite catetere peridurale controllata dal
paziente(PCEA) o meno, infusione di oppiacei tramite pompa elastomerica o PCA, terapia analgesica ad orario; ciascuna di esse con vantaggi e svantaggi. In questo scenario si inserisce un’ulteriore possibilita’ quale l’infusione di anestetico locale a livello del piano trasverso dell’addome anche detto TAP (Transversus Abdominis Plane) di cui daremo una breve descrizione.
“TRANSVERSUS ABDOMINIS PLANE BLOCK”
Il blocco anestetico della parete addominale anteriore offre un’ eccellente analgesia in caso di interventi chirurgici sull’addome in cui il dolore deriva dall’ incisione di cute e muscolatura della parete addominale anteriore. Questo blocco viene ottenuto attraverso l’ iniezione di anestetico locale a livello dello spazio intrafasciale che esiste tra i muscoli obliquo interno e trasverso dell’addome anche noto come “Transversus Abdominis Plane” (TAP). Questa tecnica, descritta da Rafi nel 2001 (12), prevedeva l’identificazione del triangolo lombare del Petit e l’iniezione di anestetico locale a questo livello. La tecnica e’ stata poi ripresa da McDonnel nel 2006 (13) e da allora si sono susseguiti vari studi specie con l’ausiio dell’ ecografia.
ANATOMIA
L’innervazione della parete addominale antero‐laterale deriva dai rami anteriori dei nervi spinali da T7 a L1. Questi rami formano i nervi intercostali (T7‐T11), il nervo sottocostale (T12) ed i nervi ileoipogastrico (L1) ed ileoinguinale (L1). I nervi intercostali una volta fuoriusciti dallo spazio intercostale corrono tra i muscoli obliquo interno e trasverso fino ad arrivare al muscolo retto dove terminano come rami cutanei: essi forniscono l’ innevazione motoria al muscolo piramidale e retto e provvedono all’ innervazione sensitiva della parte costale del diaframma, della pleura parietale relativa e del diaframma. T7 fornisce innervazione sensitiva per l’ ipogastrio e T10 per la zona ombelicale.
Anche i nervi sottocostale, ileoipogastrico ed ileoinguinale corrono a livello dello spazio neurovascolare denominato TAP e forniscono innervazione sensitiva per la regione cutanea glutea ed ipogastrica (n. ileoipogastrico) e per la regione cutanea supero‐mediale della coscia ed inguinale. (n. ileoinguinale).
Recenti studi su cadavere (14, 15) hanno rivelato alcuni punti importanti per la buona esecuzione del “TAP block” ovvero che esiste una fascia tra i muscoli obliquo interno e trasverso al cui interno scorrono i nervi e che esiste a livello del TAP una comunicazione tra i nervi, in particolare T9‐L1, a formare un vero e proprio plesso nervoso. Infine e’ stato osservato come i
nervi da T6 a T9 entrino nel TAP medialmente rispetto alla linea ascellare anteriore ed in particolare T6 entra subito lateralmente alla line alba ed i nervi da T7 a T9 ad una distanza progressivamente maggiore dalla linea; dall’ altro lato i nervi da T9 a L1 corrono nel TAP lateralmente rispetto alla linea ascellare anteriore e questo potrebbe spiegare la ragione per la quale il TAP block risulta piu’ utile nella chirurgia del basso addome. (16,17) Si puo’ comunque affermare che spesso i nervi da bloccare sono nel TAP a livello della linea medio‐ascellare.
TECNICA
Il blocco del TAP prevede la deposizione di anestetico locale nello spazio tra il muscolo obliquo interno e trasverso dell’addome in modo da fornire analgesia unilaterale a cute, muscoli, e peritoneo parietale della parete addominale anteriore da T7 a L1. Per fare questo esistono due possibilita’ cioe’ usare un approccio che si basa su reperi cutanei “alla cieca” oppure un approccio ecografico.
Tecnica “alla cieca”
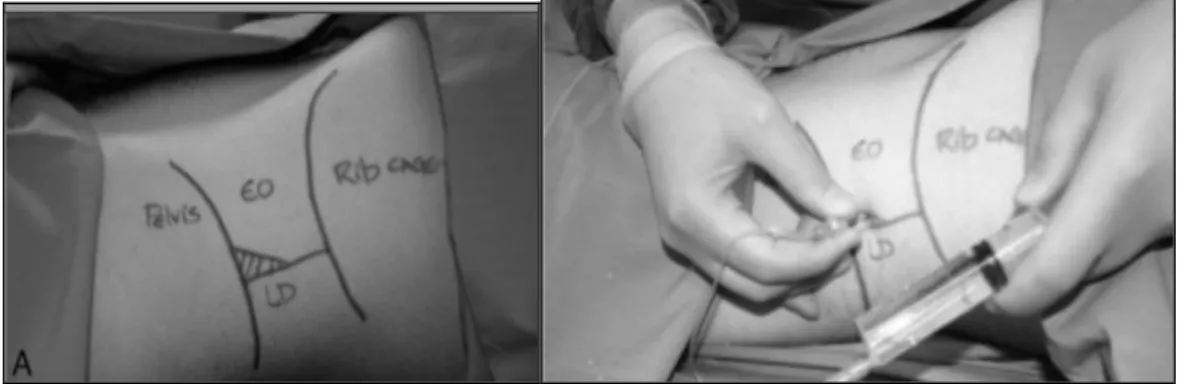
Questo tipo di approccio si basa sull’ identificazione del triangolo lombare del Petit (Fig 1) che e’ delimitato in basso dalla cresta iliaca, anteriormente dal margine posteriore del muscolo obliquo esterno e posteriormente dalmargine laterale del muscolo grande dorsale. Il sito di puntura si trova subito al di sopra della cresta iliaca e posteriormente alla linea medio ascellare all’ incirca al centro del suddetto triangolo. L’ago e’ inserito perpendicolarmente alla cute e nel suo attraversamento delle strutture muscolari si dovrebbero Figura 1 Triangolo Petit, tecnica inserimento ago (13)
percepire un primo “pop” che rappresenta l’ ingresso nella fascia dell’ obliquo esterno e un secondo “pop” al momento in cui si entra nel piano fasciale tra muscolo obliquo interno e trasverso.(Fig2). A questo punto previa aspirazione negativa di sangue viene iniettato l’ anestetico locale (12, 13).
Figura 2 (31)
Il triangolo non e’ facilmente identificabile in tutti i pazienti specie in quelli obesi e da studi anatomici e’ emerso come spesso si localizzi piu’ posteriormente rispetto a quanto descritto da Rafi; inoltre in alcuni casi i nervi da bloccare non entrano nel TAP a livello del triangolo con il rischio di una cattiva riuscita del blocco. Inoltre questo tipo di approccio espone a un rischio maggiore di complicanze quali: iniezione intraperitoneale, puntura ed ematoma intestinale (19), paresi femorale (20), ematoma epatico (21).
Tecnica ecoguidata
Il TAP block eseguito con tecnica ecografica (22) e’ considerato un blocco di livello base per la facilita’ con cui possono visualizzare le strutture di interesse a livello dell’addome. Il paziente e’ posto supino e la sonda, di tipo lineare e ad alta frequenza, viene posta trasversalmente sull’addome al livello dela linea medioascellare a meta’ tra le cresta iliaca e il marginecostale inferiore.(Fig 3) Con una
Figura 3
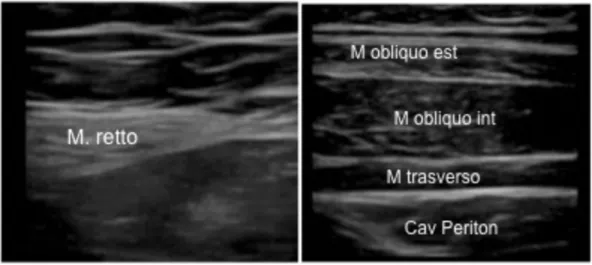
scansione a questo livello dovrebbe essere possibile identicare le tre strutture muscolari dell’addome che dal’esterno all’interno sono: muscolo obliquo esterno, interno e trasverso. Piu’ in superficie si trova cute e sottocute mentre in profondita’ sono visibili la cavita’ peritoneale e le anse intestinali. Puo’ essere di ausilio partire con una scansione trasversale a livello della linea alba dove e’ facilmente visualizzabile il muscolo retto dell’ addome (unico muscolo visibile a questo livello), a questo punto ci si porta lateralmente fino alla comparsa delle tre strutture muscolari.(Fig 4)
L’ ago (22G, 100 mm, pencil point) viene inserito utilizzando un approccio “in plane” rispetto la trasduttore in direzione antero‐posteriore e a 2‐3 cm dal margine della sonda (Fig 5), in questo modo tutte le parti dell’ ago (corpo e punta) risultano essere ben visibili
Figura 4. Anatomia ultrasonografica
nel loro tragitto attraverso le strutture muscolari. Per la buona riuscita del blocco e’ necessario che la punta dell’ ago e quindi la deposizione dell’anestetico locale avvenga tra i muscoli obliquo interno e trasverso, l’operatore deve vedere lo “spread” ipo‐anaecogeno dell’ anestetico che separa le due fasce muscolari (Fig 6).
Figura 5
Hebbard (23) ha descritto un approcio piu’ anteriore al TAP a livello sottocostale al fine di ottenere un blocco dei rami T8‐T9. Questo approccio
“sottocostale” permette un’ analgesia alla parte sovraombelicale dell’addome mentre l’approccio classico e’ utilizzabile per una chirurgia sotto‐ombelicale . Figura 6 Spread anestetico locale
INDICAZIONI E DOSAGGIO ANESTETICO LOCALE
Il TAP block e’ stato descritto come di valido ausilio nella gestione del dolore postoperatorio a seguito di vari interventi chirurgici addominali quali:resezione intestinale, appendicectomia, colecistectomia laparoscopica, prostatectomia radicale, chirurgia renale, addominoplastica con o senza liposuzione, taglio cesareo, isterectomia, prelievo di osso dalla cresta iliaca (24‐34). I vari studi presenti descrivono come, nel paziente che riceve il TAP, sia ridotto il consumo postoperatorio di oppiacei, si abbia un migliore punteggio VAS e si riducano le complicanze legate ad oppiacei.
Per cio’ che riguarda il dosaggio non esistono dati univoci che indichino quale sia il migliore, i vari studi presenti differiscono sia in termini di tipo di anestetico locale che di volume e concentrazione. Young(35) in una recente review indica come nei casi in cui viene utilizzato un volume pari o superiore a 15 ml si abbiano i risultati migliori. Una recentissima review del 2012 (36) in cui sono stati presi in considerazione 18 studi randomizzati e controllati per un totale di 1236 pazienti, ha valutato l’efficacia analgesica in base al tipo di chirurgia, dose e volume di anestetico locale, il timing del blocco e la tecnica di blocco. Gli autori sono giunti ala conclusione che sono necessari ulteriori trials per rispondere in maniera definitiva a queste domande.
STUDIO CLINICO
Scopo del nostro studio e’ valutare l’efficacia del TAP block eseguito per via eco guidata nell’assicurare analgesia postoperatoria per l’intervento di prostatectomia radicale retro pubica.
MATERIALI E METODI
Sono stati arruolati pazienti che dovevano essere sottoposti a chirurgia prostatica radicale elettiva. I pazienti sono stati divisi in due gruppi: uno di studio e uno di controllo.
Nel gruppo di studio, previa ottenimento consenso e premedicazione con Midazolam, il TAP Block e’ stato eseguito per via ecografica utilizzando una sonda lineare ad alta frequenza (5‐10 MHz Sonosite S‐nerve) e un ago da 100 mm (22 G Quinke da ENS). Identificato il TAP, sotto visione diretta sono stati iniettati 30 ml di una miscela formata da Levobupivacaina 5mg/ml e Clonidina 75 mcg per lato.
Tutti i pazienti hanno ricevuto un’anestesia generale standard con monitoraggio standard. L’induzione e’ stata eseguita con Propofol (2 mg/kg) e Fentanest (100 mcg), miorisoluzione con Rocuronio (0,5 mg/kg) e mantenimento con Sevofluorano (1,5‐2%). Tutti i pazienti hanno ricevuto profilassi PONV con Ondasetrone (4 mg) e analgesia intraoperatoria con Paracetamolo 1 gr e Morfina (0,1 mg/kg). Nel postoperatorio e’ stata predisposta una PCA morfina (0,5 mg/ml, bolo 1 mg, lock out 8 min e limite 4 h 20 mg se eta’< 70 aa e 15 mg se eta’>70 aa).
Per ogni paziente sono stati registrati su apposita scheda (Fig.7) i seguenti dati: durata intervento; perdita ematica; parametri clinici (PA, FC FR e SpO2): preoperatorio, all’incisione chirurgica, ogni 20 min, al risveglio, dopo 6h e dopo 24h;Scala di Valutazione Verbale o VRS (0=no dolore, 1=dolore lieve, 2=dolore moderato,3=dolore forte,4=dolore atroce) al risveglio, a 6h e dopo 24h; Scala Analogica Visuale o VAS (0‐10, sia a riposo che al movimento) al risveglio, a 6h e dopo 24h; consumo morfina a 6h e a
24h; numero di boli da PCA richiesti/infusi a 6h e a 24 h; PONV (0=no nausea ne vomito, 1=nausea, 2=vomito) al risveglio a 6h e a 24h: prurito (0=assente, 1=presente); livello sedazione (0= paz non risvegliabile, 1=pz risvegliabile solo a chiamata, 2=paz completamente sveglio); mobilizzazione e rialimentazione.
I dati inerenti alle caratteristiche del paziente, al consumo di morfina sono riportati come media e deviazione standard, i dati di VRS e VAS come media, deviazione standard e mediana, mentre PONV, rialimentazione e mobilizzazione come tassi di incidenza. I dati sono stati analizzati utilizzando il test t di Student. Figura 7 Scheda rilevazione dati.
RISULTATI
Nel nostro studio sono rientrati 21 pazienti: 11 pazienti nel gruppo di controllo e 10 in quello di studio.
Tutti i pazienti (ASA I‐III) sono stati sottoposti a prostatectomia radicale retro pubica che ha previsto un’incisione ombelico‐pubica. I gruppi erano comparabili in termini di eta’, peso, altezza e durata intervento senza differenze statisticamente significative tra i due. (Tabella 1). Tabell a 1. Caratteristiche campione
Non si sono registrate differenze statisticamente significative per quanto riguarda i parametri emodinamici eccettuati i valori di pressione arteriosa media intraoperatori che sono risultati ridotti nel gruppo di studio (tabella 2.)
Nel gruppo di studio abbiamo assistito ad una significativa riduzione del consumo di morfina a 24h (Figura 8) cosi’ come ad un miglior punteggio VAS (Figura 9) durante tutto il periodo osservazionale. (tabella 3,4)
Gruppo di Controllo Gruppo di studio Eta’ (aa) 67,6 ± 6,41 66,2± 6,69 Peso (Kg) 78 ± 11,03 84,3 ± 13,5 Altezza (cm) 171 ± 4,63 171 ± 7,2 Durata intervento (min) 76,6± 13,01 75,5 ± 17,7
Durante il medesimo periodo anche il consumo di morfina si e’ rivelato ridotto nel gruppo che ha ricevuto il TAP block. Gruppo di controllo Gruppo di studio PAM Intraop. (mmHg} 91,6±3,48 80±5,76* PAM Postop. (mmHg) 95,4±5,30 92,4±3,13 Frequenza cardiaca intraop. (batt/min) 61,9±12,9 60,5±10,4 Frequenza cardiaca postop. (batt/min) 74,38±15,1 69,02±6,39 Frequenza respiratoria intraop. (atti/min) 10,9±1,34 11,4±1,52 Frequenza respiratoria postop. (atti/min) 12,80±0,47 12,4±0,72 Tabella 2: Parametri clinici *Dati significativi per p<0,05 Gruppo di controllo Gruppo di studio Consumo morfina risveglio (mg) 0,8± 0,8 0,1±0,3* Consumo morfina 6h (mg) 4,5±2,46 2,2±1,9* Consumo morfina 24h (mg) 11,3±5,2 6±2,78* Tabella 3: Consumo morfina: *Dati significativi per p<0.05
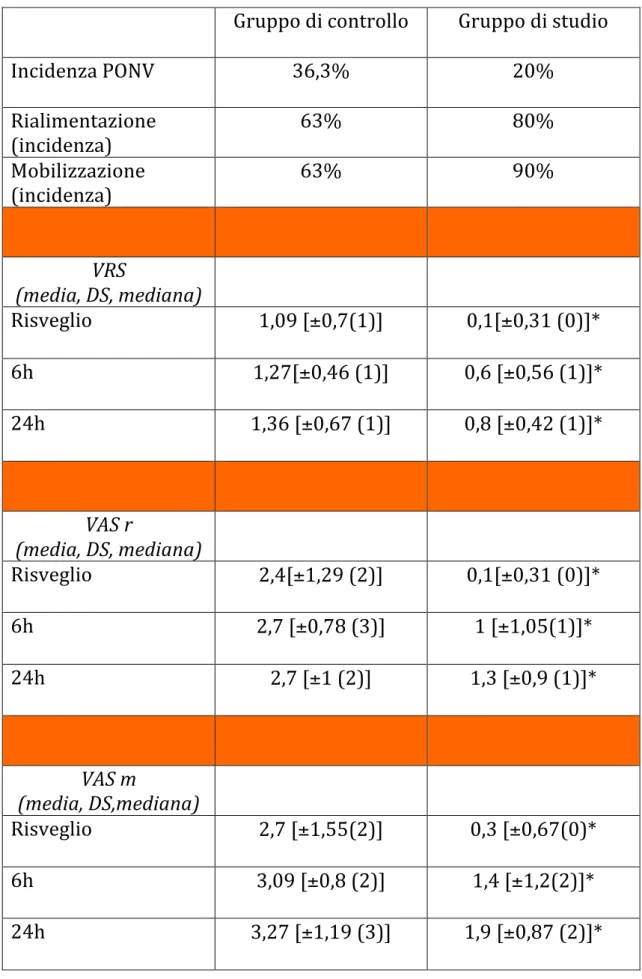
Figura 8 Consumo morfina Abbiamo poi registrato l’ incidenza di PONV che si e’ dimostrata ridotta nel gruppo di studio (20% vs 36,3%) anche se la numerosita’ del campione non consente di ottenere risultati statisticamente significativi. Inoltre un dato interessante risiede nelle percentuali di mobilizzazione e rialimentazione a 24 h che sono risultate essere piu’ alte nel gruppo “TAP”: 90% vs 63% e 80% vs 63% rispettivamente (Figura 10, tabella 3).
Tabella 4: *dati significativi per p<0,05 Gruppo di controllo Gruppo di studio Incidenza PONV 36,3% 20% Rialimentazione (incidenza) 63% 80% Mobilizzazione (incidenza) 63% 90% VRS (media, DS, mediana) Risveglio 1,09 [±0,7(1)] 0,1[±0,31 (0)]* 6h 1,27[±0,46 (1)] 0,6 [±0,56 (1)]* 24h 1,36 [±0,67 (1)] 0,8 [±0,42 (1)]* VAS r (media, DS, mediana) Risveglio 2,4[±1,29 (2)] 0,1[±0,31 (0)]* 6h 2,7 [±0,78 (3)] 1 [±1,05(1)]* 24h 2,7 [±1 (2)] 1,3 [±0,9 (1)]* VAS m (media, DS,mediana) Risveglio 2,7 [±1,55(2)] 0,3 [±0,67(0)* 6h 3,09 [±0,8 (2)] 1,4 [±1,2(2)]* 24h 3,27 [±1,19 (3)] 1,9 [±0,87 (2)]*
Figura 9. Andamento VAS
Figura. 10
DISCUSSIONE
Il blocco del piano trasverso dell’addome rappresenta una tecnica sicura, nei pazienti trattati non si sono verificate complicanze. Da un punto di vista analgesico il TAP si configura come una valida tecnica per controllare il dolore postoperatorio a seguito di prostatectomia radicale come dimostrato dalla riduzione nel consumo di morfina e dal migliore punteggio VAS sia a riposo che al movimento. Non si puo’, e non era nostra intenzione, asserire che si tratti di una tecnica superiore rispetto ad altre opzioni come ad esempio il posizionamento di un catetere peridurale che, a nostra avviso, rappresenta il gold standard per la gestione sia intra‐ che post‐operatoria di questi pazienti. Tuttavia il sempre maggiore numero di pazienti che utilizzano farmaci anticoagulanti ed antiaggreganti e l’ entrata in
commercio di nuove molecole (es. Dabigatran o Rivaroxaban) possono rendere controindicato un blocco centrale. In questi casi e laddove esistano controindicazioni assolute al posizionamento del catetere peridurale, il TAP block puo’ essere una valida opzione analgesica alternativa. Bisogna poi considerare che stanno emergendo sempre maggiori evidenze (37) che indicano come l’uso di oppiacei causi un aumento di incidenza di ripresa di malattia tumorale a lungo termine. L’utilizzo di tecniche di anestesia locoregionale, quindi, non solo rappresenta una buona scelta per la gestione del periodo perioperatorio ma potrebbero risultare una buona strategia a lungo termine.
BIBLIOGRAFIA
1) LINEE GUIDA AIOM 2004 2) Ferlay J, Bray F, Pisani P, Parkin DM: GLOBOCAN 2002 Cancer Incidence, Mortality and Prevalence Worldwide. IARC CancerBase No. 5, version 2.0 IARCPress, Lyon, 2004. 3) Parkin DM, Whelan SL, Ferlay J, Teppo L, Thomas DB (eds): Cancer Incidence in five Continents. IARC Publication No.155, IARCPress, Lyon 2002. 4) Gronberg H: Prostate Cancer Epidemiology. Lancet Oncol.; 361:859‐64, 2003. 5) Crocetti E, Capocaccia R, Casella C, De Lisi V, Ferretti S, Foca F, Guzzinati S, Mangone L, Rosso S, Oggiano M, Pascucci C, Stracci F, Tumino R, Vitarelli S, Zoccolo L: I tumori in Italia – Rapporto 2006. Incidenza, mortalità e stime. Epidemiologia e Prevenzione. Suppl. 2, 2006 6) Rapporto AIRTUM, “ I numeri del cancro 2011” 7) Linee guida AURO 2008 “Carcinoma prostatico:diagnosi, stadiazione e terapia” 8) Young H. Radical perineal prostatectomy. Johns Hopkins Hosp Bull 1905;16:315‐ 321. 9) Memmelaar J, Millin T. Total prostatovesiculectomy; retropubic approach. J Urol 1949;62:340‐348. 10) Walsh PC, Donker PJ. Impotence following radical prostatectomy: insight into etiology and prevention. J Urol 1982;128:492‐497. 11) Miller. Anestesia sesta edizione. Elsevier 12) Rafi A. Abdominal field block: a new approach via the lumbar triangle. Anaesthesia 2001; 56: 1024‐ 26. 13) McDonnell JG, O’Donnell B, Curley G, Heffernan A, Power C, Laffey JG. The analgesic efficacy of transversus abdominis plane block after abdominal surgery: a prospective randomized controlled trial. Anesth Analg. 2007;104:193‐197.29. 14) Rozen WM, Tran TM, Ashton MW, Barrington MJ, Ivanusic JJ, Taylor GI. Refining the course of the thoracolumbar nerves: a new understanding of the innervation of the anterior abdominal wall. Clin Anat. 2008;21:325‐333. 15) Jankovic Z, du Feu FM, McConnel. Transversus abdominis plane block: location of triangle of Petit and adiacent nerves. Anesth Analg. 2009;109:981‐ 985. 16) Hebbard P. Subcostal transversus abdominis plane block under ultrasound guidance. Anesth Analg 2008;106(2):674. 17) Shibata Y, Sato Y, Fujiwara Y, et al. Transversus abdominis plane block. Anesth Analg 2007;105(3):883; author reply 883. 18) Jankovic Z, Ahmad N, Ravishankar N, Archer F. Tranversus Abdominis plane block:how safe is it? Anesth Analg 2008;107:1758‐9 19) Frigon C, Mai R, Valois‐Gomez T, Desparmet J. Bowel hematoma following an iliohypogastric‐ileoinguinal nerve block. Pediatric Anesth 2006;16:993‐6 20) Rosario DJ, Jacob S, LuntleyJ, Skinner PP, Raferty AT. Mechanism of femoral nerve palsy complicating percutaneous ilioinguinal field block. Br J Anesth 1997;78:314‐6 21) Farooq M, Carey M. A case of liver trauma with a blunt regional anesthesia needle while performing transversus ab‐ dominis plane block. Reg Anesth Pain Med 2008; 33: 274.
22) Hebbard P, Fujiwara Y, Shibata Y, Royse C. Ultrasound‐ guided transversus abdominis plane (TAP) block. Anaesth Intensive Care 2007; 35: 616–7. 23) Hebbard P. Subcostal transversus abdominis plane block under ultrasound guidance. Anesth Analg 2008; 106: 674–5. 24) B. D. O’Donnell, J. G. McDonnell, and A. J. McShane, “The Transversus Abdominis Plane (TAP) block in open retropubic prostatectomy,” Regional Anesthesia and Pain Medicine, vol. 31, no. 1, article 91, 25) A. Chetwood, S. Agrawal, D. Hrouda, and P. Doyle, “Laparo‐ scopic assisted transversus abdominis plane block: a novel insertion technique during laparoscopic nephrectomy,” Anaes‐ thesia, vol. 66, no. 4, pp. 317–318, 2011. 26) N. Bharti, P. Kumar, I. Bala, and V. Gupta, “The efficacy of a novel approach to transversus abdominis plane block for postoperative analgesia after colorectal surgery,” Anesthesia and Analgesia, vol. 112, no. 6, pp. 1504–1508, 2011. 27) A. Araco, J. Pooney, F. Araco, and G. Gravante, “Transversus abdominis plane block reduces the analgesic requirements after abdominoplasty with flank liposuction,” Annals of Plastic Surgery, vol. 65, no. 4, pp. 385–388, 2010[33] . 28) Jankovic, S. G. Pollard, and M. M. Nachiappan, “Continuous transversus abdominis plane block for renal transplant recipients,” Anesthesia and Analgesia, vol. 109, no. 5, pp. 1710–1711, 2009. 29) D. Belavy, P. J. Cowlishaw, M. Howes, and F. Phillips, “Ultrasound‐guided transversus abdominis plane block for analgesia after Caesarean delivery,” British Journal of Anaesthesia, vol. 103, no. 5, pp. 726–730, 2009. 30) McDonnell JG, Curley G, Carney J, et al. The analgesic eff icacy of transversus abdominis plane block after cesarean delivery: a randomized controlled trial. Anesth Analg. 2008;106:186‐191. 31) Carney J, McDonnell JG, Ochana A, Bhinder R, Laffey JG. The ransversus abdominis plane block provides effective postoperative analgesia in patients undergoing total abdominal hysterectomy. Anesth Analg. 2008;107:2056‐2060. 32) Petersen PL, Mathiesen O, Torup H, Dahl JB. The transversus abdominis plane block: a valuable option for postoperative analgesia? A topical review. Acta Anaesthesiol Scand. 2010;54:529‐535 33) Niraj G, Searle A, Mathews M, et al. Analgesic eff icacy of ultrasound‐guided transversus abdominis plane block in patients undergoing open appendicectomy. Br J Anaesth. 2009;103:601‐605. 34) Ra Y, Kim C, Lee G, Han J. The analgesic effect of the ultrasound‐guided transverse abdominis plane block after laparoscopic cholecystectomy. Korean J Anesthesiol. 2010;58:362‐368. 35) Mark J. Young, Andrew W. Gorlin, Vicki E. Modest, Sadeq A. Quraishi. Clinical Implications of the Transversus Abdominis Plane Block in Adult. Anesth Res Pract 2012;2012:731645.Epub 2012 Jan 19. 36) Faraj W. Abdallah, MD, Vincent W. Chan, MD, FRCPC, and Richard Brull, MD, FRCPC. Transversus Abdominis Plane Block: The Effects of Surgery, Dosing, Technique, and Timing on Analgesic Outcomes A Systematic Review Reg Anesth Pain Med.2012 Feb 10. [Epub ahead of print] 37) Biki B, Mascha E, Moriarty D, et al. Anesthetic technique for radical prostatectomy surgery affects cancer recurrence. Anesthesiology 2008;109:180– 187.