1
Indice
pagina
- Introduzione 3
- Capitolo 1 Il Sistema Sanitario Nazionale 1.1 Il Servizio Sanitario 7
1.2 Evoluzione storico-legislativa del S.S.N. 10
1.3 Legge n°833/1978 (S.S.N.) 12
1.4 Innovazioni introdotte dal D.Lgs n° 502/92 e dal D.Lgs 517/93 15
1.5 Riforma Bindi: D.Lgs n°229/99 19
- Capitolo 2 La gestione per funzioni e per processi 2.1 I principi base dell’organizzazione 21
2.2 Raggruppamento per funzione 30
2.3 Indicazioni al cambiamento 31
- Capitolo 3 La visione per processi in sanità: La metodologia del P.d.p. 3.1 Cenni storici sui percorsi assistenziali 34
3.2 Definizione ed articolazione dei processi professionali e del percorso assistenziale 36
3.3 Vantaggi del percorso assistenziale 40 3.4 Svantaggi del percorso assistenziale 43
3.5 Il percorso del paziente e i suoi obiettivi 44
3.6 Il Ciclo del miglioramento continuo 46
2
3.8 La scheda base del Pdp ed i suoi elementi costitutivi 50
Conclusioni 70 Bibliografia 72 Allegato
3
Introduzione
Agli inizi deli anni novanta il Sistema Sanitario Nazionale (SSN) è stato oggetto di un profondo cambiamento che si è sostanziato nella riforma attuata mediante il decreto legislativo (Dlgs) n° 502/92 e sue successive integrazioni e modifiche. Tale riforma ha determinato un processo di cambiamento non lineare, che non ha coinvolto tutte le aziende sanitarie allo stesso modo ma che è rappresentativo di una vitalità e reattività delle organizzazioni sanitarie. In questo contesto normativo due concetti appaiono definitivamente acquisiti: il contenimento della spesa sanitaria e
l’adeguamento dei servizi offerti alle nuove e più complesse esigenze della domanda. Nel contempo viene introdotto il piano di decentramento e di regionalizzazione che aumenta le competenze attribuite alle regioni in materia sanitaria. Nel ridisegnare l’assetto istituzionale del sistema, la riforma introduce una dose di concorrenzialità regolata al fine di perseguire maggiore efficacia e qualità dei servizi, riconoscendo al paziente libertà nella scelta della struttura a cui rivolgersi, così da garantirne la centralità quale fruitore del servizio e l’economicità della gestione. L’economicità, intesa come congruenza tra risorse ed obiettivi, comporta la responsabilizzazione delle aziende sanitarie nei confronti dei risultati conseguiti nella gestione. Da questo ne deriva un ulteriore elemento della riforma: la nuova e diversa forma giuridica assegnata alle strutture operative del sistema cui è riconosciuta personalità giuridica di diritto pubblico. Per il legislatore la maggiore dotazione di autonomia aveva come finalità principale quella di rendere le strutture più autonome sotto il profilo organizzativo, gestionale ed economico. Onde evitare che l’azione aziendale fosse determinata solo da
4
parametri economici (costi/ricavi), si è sentita l’esigenza di sviluppare strumenti e logiche di misurazione dei fenomeni gestionali, ad integrazione di quelli già esistenti, più coerenti con le finalità e le caratteristiche delle aziende sanitarie e di produrre informazioni che permettessero ai dirigenti sanitari di intervenire sulla gestione per raggiungere gli obiettivi fissati. In diverse realtà si è assistito alla diffusione di approcci coerenti con un’ottica per processi più consona rispetto al bisogno del paziente; tale visione, ponendo al centro l’utente, considera la completa presa in carico dello stesso più che la semplice prestazione erogata. La tradizionale visione per settori o funzioni considera l’azienda come un insieme di entità autonome e scarsamente collegate fra loro. L’approccio per processi, invece, tende a valorizzare l’organizzazione come soggetto complesso, unitario e
caratterizzato da un insieme di processi da coordinare ed integrare. Si tratta di passare da un modello funzionale, che consente di conoscere costi
sostenuti e ricavi conseguiti, ad un modello nuovo, che consente di
riconoscere il legame esistente tra i diversi processi finalizzati alla risoluzione di differenti patologie e di focalizzare l’attenzione sia sui risultati conseguiti sul paziente, sia sulla funzionalità dell’organizzazione. L’idea di fondo
consiste nel progettare un sistema che evidenzi il processo assistenziale seguito dal paziente e le singole attività utilizzate, allo scopo di risolvere specifici problemi di salute. Tale approccio assume la denominazione di “percorso assistenziale del paziente”(Pdp). Rispetto ad altre forme di
gestione per processi, i Pdp hanno il vantaggio di dare importanza ai criteri di appropriatezza professionale degli interventi e agli esiti di salute e di richiamare l’attenzione sul fatto che il vero prodotto di una organizzazione sanitaria non sono le prestazioni (output), ma gli esiti (outcome).
Questo elaborato è articolato in tre capitoli. Nel primo capitolo è descritto il processo di creazione e sviluppo di un particolare servizio: il Servizio
5
Sanitario Nazionale (SSN). Nel secondo capitolo viene messo a confronto il modello della gestione per funzioni con quello per processi, individuandone i relativi punti di forza e di debolezza. La gestione per funzioni, che prevede il coordinamento tra le diverse attività d’impresa mediante il sistema
gerarchico, da un lato garantisce la specializzazione delle mansioni e la creazione di economie di scala dentro le unità funzionali, dall’altro si focalizza più sui mezzi che sui fini, generando lunghi tempi di risposta. Viceversa, la gestione per processi, tramite la creazione di unità
autosufficienti, in grado di gestire particolari flussi di lavoro, può garantire maggiore flessibilità ed efficienza nel raggiungimento degli obiettivi. In definitiva, il modello classico basato su una logica funzionale, fonda le sue radici sulla centralità dell’ospedale e sul contenimento della spesa, mentre l’organizzazione per processi pone l’attenzione sulla centralità
dell’utente/cliente piuttosto che sulla singola prestazione erogata. Il
Percorso del Paziente (Pdp) si inquadra nell’ottica della gestione per processi come elemento rappresentativo della centralità dell’utente/cliente, fruitore del servizio sanitario. Nel terzo capitolo viene, infine, analizzato l’iter del Pdp con i relativi vantaggi e svantaggi, focalizzandosi sugli strumenti e le tecniche metodologiche per la rappresentazione e la gestione dei processi sanitari.
Il Pdp è un approccio metodologico di riprogettazione delle modalità di offerta ed erogazione dei servizi sanitari a partire dall’analisi delle attività effettivamente fornite agli utenti, in un’azienda sanitaria, in un dato
momento storico. Questo approccio ha risvolti vantaggiosi per gli utenti in quanto favorisce la continuità degli interventi, l’integrazione tra unità organizzative e, talvolta, tra organizzazioni diverse; permette di sviluppare versioni di Pdp che consentono agli utenti di conoscere il contenuto e i tempi di erogazione degli interventi, quindi, li rende consapevoli dei risultati che si possono aspettare. Questa metodologia consente di individuare la
6
migliore pratica osservata e misurata ed ha come obiettivo quella di renderla prassi.
In conclusione i Pdp possono essere ritenuti uno strumento atto al miglioramento continuo dell’assistenza in ambito sanitario.
7
Primo Capitolo
Il Sistema Sanitario Nazionale
1.1 Il Servizio Sanitario
Il “sistema salute” identifica l’insieme dei fattori che hanno un ruolo nel determinare la salute degli individui e delle popolazioni, nel senso ampio di benessere sociale, psichico e fisico, secondo la definizione
dell’Organizzazione Mondiale della Sanità. I fattori determinanti sono:
Biologici: legati alla costituzione genetica, fisica ed evolutiva dell’individuo;
Comportamentali: legati alle abitudini di vita (igieniche, alimentari) che sono fortemente influenzati dall’ambiente sociale e culturale dell’individuo;
Ambientali: legati al in cui l’individuo vive, sia fisico (inquinamento, clima) sia sociale (reddito, condizioni di lavoro, diffusione della scolarizzazione);
sanitari: legati al sistema dei servizi sanitari disponibili. E’ nel cercare di mettere in relazione “salute ed economia” che gli economisti considerano due aspetti:
1. la salute è il bene più prezioso a disposizione di ciascuno e deve essere fatto tutto il possibile per mantenerla;
8
2. i servizi sanitari sono costretti ad affrontare un problema di risorse limitate: se i costi continuano a crescere la salute non può più essere un bene a disposizione di tutti.
Negli ultimi anni si è assistito ad un’esplosione di costi che ha richiesto un gran numero di interventi legislativi volti a riformare il sistema e a ridurre il tasso di crescita della spesa pubblica nel settore sanitario. Le organizzazioni sanitarie rientrano nell’ambito delle aziende di servizi e devono focalizzare la loro attenzione sulle esigenze dei fruitori/consumatori; devono, quindi, individuare ed analizzare i bisogni attuali, ma anche potenziali, del mercato che intendono soddisfare. Nella maggioranza dei casi i fruitori non sono in grado, per l’elevata complessità e specializzazione delle discipline socio-sanitarie, di definire chiaramente i problemi che incidono sulle loro
condizioni di equilibrio psico-fisico. I bisogni sanitari, nella maggior parte dei casi, sono così definiti dai medici di famiglia che assistono con continuità i
fruitori, indirizzandoli , poi, verso le strutture sanitarie specialistiche1 o altro.
Essendo problematico definire esattamente i bisogni socio-assistenziali, si
può, semplificando, creare una classificazione di questi in macro-bisogni2:
macro-bisogni di prevenzione che racchiudono i bisogni di salute sia dell’individuo che della collettività; si sostanziano
nell’esigenza di prevenire il verificarsi della perdita delle condizioni di equilibrio psico-fisico della persona. Tali macro-bisogni si soddisfano attraverso la predisposizione di servizi di profilassi e prevenzione con un contenuto specifico di carattere sanitario (vaccinazioni) o di carattere informativo -educativo sui comportamenti da osservare;
1
Ovretveit J.; (1996), La qualità nel servizio sanitario, Edise, Napoli.
2
Duncan W.J., Ginter P.M., Swayne, (1992), Management of health care organizations, PWS-Kent Publishing, Boston.
9
macro-bisogni di diagnosi e cura che abbracciano la maggioranza dei bisogni di salute dei fruitori; questi si
sostanziano nell’esigenza di ristabilire le condizioni di equilibrio psico-fisico alterati da stati di malattia. L’azione da porre in essere per soddisfare tali macro-bisogni è l’erogazione, in
regime di ricovero o ambulatoriale, di servizi sanitari di diagnosi e cura;
macro-bisogni di riabilitazione inerenti i bisogni di salute che si sostanziano nell’esigenza di reintegrare le condizioni di
equilibrio psico-fisico alterate da uno stato di malattia, o di conservare le condizioni di equilibrio compromesse da malattie croniche.
Individuati i macro-bisogni socio-assistenziali, bisogna definire l’intensità con cui questi sono presenti, o possono presentarsi, nel mercato. A tal proposito
si distinguono molteplici situazioni d’intensità di bisogno3:
- situazione di massimo bisogno, in cui il servizio sanitario può anche essere imposto;
- situazione di rilevante bisogno, in cui nell’erogazione del servizio sanitario si porrà l’attenzione soprattutto ai fattori che facilitano l’accesso alla fruizione;
- situazione di normale bisogno, in cui il servizio sanitario sarà erogato su richiesta dei fruitori, ponendo attenzione anche alle componenti accessorie del servizio:
- situazione di minor bisogno, in cui il servizio sanitario sarà erogato su richiesta dei fruitori ed eventualmente differenziato per rispondere meglio alle diverse esigenze.
10
1.2. Evoluzione storico-legislativa del S.S.N.
Nell’ordinamento italiano il sistema sanitario è” il complesso delle funzioni e delle attività assistenziali svolte dai servizi sanitari regionali, dagli enti e istituzioni di rilievo nazionale e dallo Stato, volte a garantire la tutela della salute, come diritto fondamentale dell’individuo ed interesse della
collettività, nel rispetto della dignità e della libertà della persona umana” (art. 1 del D.Lgs 502/92).
Il S.S.N. è un sistema pubblico con carattere universalistico che garantisce l’assistenza sanitaria a tutti i cittadini. Lo stesso è finanziato attraverso la fiscalità generale e le entrate dirette, derivanti dai ticket sanitari e dalle prestazioni a pagamento. Attraverso il S.S.N. si attua l’art. 32 della
Costituzione italiana che sancisce il diritto alla salute di tutti i cittadini. Prima dell’istituzione del S.S.N. in Italia il sistema era basato sugli Enti Mutualistici . Ciascun ente era competente per una determinata categoria di lavoratori, che fruivano dell’assicurazione sanitaria per provvedere alle cure mediche e ospedaliere proprie e dello loro famiglia; tale assicurazione veniva finanziata con i contributi versati da loro stessi e dai loro datori di lavoro. Il diritto alla salute era correlato, quindi, non all’essere cittadino ma all’essere lavoratore (o suo famigliare) con conseguenti casi di mancata copertura e sperequazioni tra gli stessi assistiti data la disomogeneità delle prestazioni assicurate dalle varie casse mutue. Nel 1958 con la legge n° 259, il secondo governo Fanfani
istituì in Italia il Ministero della Sanità4 scorporandolo dal Ministero degli
Interni.
4
Il ministero della Sanità ha mutato il nome in Ministero della Salute, con la L. n°317/2001.
11
Con la L. 132/1968(cosiddetta “legge Mariotti”), viene riformato il sistema degli ospedali, sino ad allora gestiti da enti di assistenza e beneficienza, trasformandoli in enti pubblici e disciplinandone l’organizzazione, la classificazione in categorie, le funzioni nell’ambito della programmazione nazionale e regionale ed il finanziamento. La L. n°386/1974 estinse i debiti accumulati dagli enti mutualistici nei confronti degli enti ospedalieri, sciolse i consigli di amministrazione delle mutue, disponendone il commissariamento, e trasferì i compiti, in materia di assistenza ospedaliera, alle regioni.
(D.Lgs n°300/1999), con il conseguente accorpamento del Ministero della Salute nel Ministero del Lavoro, della Salute e delle Politiche Sociali. Con la L. n°172/2009 si è provveduto allo scorporo del Ministero della Salute dal predetto Ministero del Lavoro, della Salute e delle Politiche Sociali e alla contestuale
12
1.3. Legge n°833/1978 (S.S.N.)
Il S.S.N. italiano è stato istituito il 23/12/1978 con la L. n°833; la scelta dell’adozione di un sistema che collocava in ambito pubblico la tutela della salute, confermava l’impegno assunto in tale settore dal Paese già in ambito costituzionale. I principi ispiratori di tale legge sono strettamente connessi al dettato costituzionale all’art, 32: ”La Repubblica tutela la salute come
fondamentale diritto dell’individuo e interesse della collettività e garantisce cure gratuite agli indigenti. Nessuno può essere obbligato ad un determinato trattamento sanitario se non per disposizione di legge. La legge non può in nessun caso violare i limiti imposti dal rispetto della persona umana”.
Attraverso l’istituzione di un sistema sanitario pubblico lo Stato si proponeva di dare concreta realizzazione al precetto costituzionale di tutela della salute come diritto dell’individuo ed interesse della collettività intera. La missione attribuita al S.S.N. era, infatti, ravvisabile nell’art. 2 della L. n°833/78, nella “tutela del diritto alla salute dei cittadini mediante la prevenzione delle malattie e degli infortuni in ogni ambito di vita e di lavoro, la diagnosi e la cura della malattie, qualsiasi ne sia la causa, la fenomenologia, la durata e la
riabilitazione dagli stati di invalidità e di inabilità somatica e fisica”5.
La legge di riforma istituiva un modello si sistema sanitario ancora più garantista rispetto a quanto derivante dal dettato dell’art. 32 della
Costituzione. Prevedeva, infatti, una tutela della salute di tipo universalistico e il finanziamento del relativo costo era assegnato al bilancio dello Stato attraverso l’istituzione di un fondo sanitario nazionale. La realizzazione delle
5
Bonechi L., De Risi P., (1998), Qualità & Sanità. La Qualità nell’ospedale-azienda, Edizioni Nuovo Studio Tecna, Roma, pag. 10.
13
finalità assegnate al sistema era di competenza dello Stato, delle Regioni e degli Enti territoriali. Allo Stato erano attribuite competenze di carattere generale come la determinazione (con il concorso delle Regioni) degli obiettivi della Programmazione Sanitaria Nazionale, diretta ad assicurare uniformi condizioni di salute a tutti i cittadini, la redazione del Piano
Sanitario Nazionale ( previsto dallo art. 53 della L. 833/78), la ripartizione del Fondo Sanitario Nazionale tra le Regioni e le varie funzioni amministrative e di coordinamento, tra cui quella realizzata a favore delle regioni. Alle Regioni furono attribuite “le funzioni legislative in materia di assistenza sanitaria ed ospedaliera, nel rispetto delle leggi dello Stato”; le stesse provvedevano al coordinamento dei servizi sanitari offerti ed all’elaborazione dei Piani Sanitari Regionali, sulla base delle caratteristiche della popolazione e del territorio di propria competenza. Le Regioni avevano il compito di assicurare la corrispondenza tra i costi dei servizi e i relativi benefici, garantendo la migliore utilizzazione delle risorse finanziarie. Agli Enti territoriali, in
particolare ai Comuni, erano attribuite tutte le funzioni in materia sanitaria non di competenza dello Stato o delle Regioni. Tali funzioni dovevano essere espletate attraverso degli organismi di nuova istituzione: le Unità Sanitarie Locali (USL), definite dalla legge di riforma all’art. 15: “strutture operative dei comuni, singoli o associati e delle comunità montane, che nel loro ambito territoriale dovevano assolvere i doveri del S.S.N.”
Il modello del S.S. universalistico entrò rapidamente in crisi per diversi motivi; i più rilevanti furono il progressivo aumento della spesa sanitaria e l’insoddisfazione dei cittadini per i livelli qualitativi delle prestazioni rese. Per l’onere a carico dello Stato non erano definiti né limiti né vincoli e ciò originò un processo di deresponsabilizzazione: i cittadini, svincolati da qualsiasi meccanismo di controllo dei prezzi, ampliavano sempre più la loro domanda di servizi sanitari e le strutture locali deputate all’erogazione dei servizi,
14
vedevano ripianati i loro deficit dallo Stato, con effetti negativi sul livello di efficienza nell’utilizzo delle risorse. La preoccupante situazione si evidenziò nel decennio fra il 1981 e il 1992: la spesa sanitaria aumentò in modo
rilevante e la sua incidenza sul Prodotto Interno Lordo (PIL) passò dal 5,2% al 6,4%. La necessità di dover contenere la spesa sanitaria era, inoltre, collegata all’insufficiente livello qualitativo dei servizi sanitari percepito dai cittadini. L’insoddisfazione dei cittadini era amplificata anche dall’esistenza di
disparità nei livelli qualitativi dei servizi garantiti dalle diverse Regioni. Il miglioramento delle condizione socio-economiche, il cambiamento culturale, lo sviluppo scientifico determinavano, infine, una domanda di qualità sempre maggiore.
15
1.4. Innovazioni introdotte dal D.Lgs n°502/92 e dal
D.Lgs n°517/93
Dal 1992 nel nostro Paese è stato avviato un vasto e continuo processo di ridefinizione dell’assetto istituzionale ed organizzativo del sistema sanitario pubblico. Il riassetto dello stesso si collocava all’interno di un processo di riconfigurazione organizzativa che investiva gran parte del sistema della pubblica amministrazione. Il riassetto strutturale era orientato da un
principio guida, l’equità nella fruizione dei servizi e nel loro finanziamento, e da due criteri base, la managerialità nella gestione del servizi e la
regionalizzazione del sistema. La riforma della sanità (D.Lgs 502/92), con le sue successive modifiche e integrazioni, si pone gli obiettivi del
contenimento della spesa sanitaria e dell’adeguamento dei servizi offerti alle nuove e più complesse esigenze della domanda. Cambiano le modalità di governo del sistema nel suo complesso e si sposta il fulcro dello stesso verso il basso, ossia verso le Regioni e le strutture operative, modificando in modo rilevante la configurazione complessiva del sistema. Si parla di
regionalizzazione del sistema perché aumentano e si sviluppano le competenze attribuita alle Regioni in materia sanitaria. Il D.Lgs 502/92, successivamente integrato e modificato dal D.Lgs 517/93, attribuisce alle Regioni il potere di guida e controllo delle strutture sanitarie pubbliche di propria competenza territoriale; è riconosciuta la loro funzione di
programmazione(con il Piano Sanitario Regionale che deve Uniformarsi al Piano Sanitario Nazionale), di organizzazione, di indirizzo gestionale, di controllo e di verifica dei servizi sanitari nell’ambito territoriale di propria competenza. Risultano, inoltre, competenti nell’individuazione degli ospedali
16
di rilievo nazionale e di alta specializzazione, che vengono trasformati in aziende. All’aumento delle funzioni e delle competenze corrisponde poi uno sviluppo delle responsabilità dell’ente territoriale in termini di copertura di eventuali deficit delle aziende sanitarie. La riforma introduce una dose di concorrenzialità regolata al fine di perseguire maggiore efficacia e qualità dei servizi e riconoscere al paziente libertà nella scelta della struttura alla quale rivolgersi. Ciò comporta il riconoscimento di soggetti privati, profit e non profit, in possesso di particolari requisiti professionali, strutturali ed organizzativi nel novero degli erogatori finanziati dal sistema pubblico. Al
fine di implementare il le strutture operative di una nuova forma giuridica6.
È così che le strutture di offerta conformi a determinati requisiti divengono “aziende” (ASL e Aziende Ospedaliere) cui è riconosciuta personalità
giuridica di diritto pubblico. Nella visione del legislatore la dotazione di autonomia comporta una velocizzazione dei processi decisionali,
responsabilizza la dirigenza ed il management, rende, quindi, le strutture più autonome sotto il profilo organizzativo, gestionale ed economico. l'adozione del modello aziendale favoriva la focalizzazione dell’attenzione su due
aspetti:
la centralità del cittadino fruitore del servizio; l’economicità della gestione.
La prima è garantita assicurando una costante attenzione alla qualità dei
servizi offerti7. Tale attenzione è favorita dal metodo di “verifica e revisione
della qualità delle prestazioni” e dalla predisposizione di un sistema8 di
6
Le strutture che possono “trasformarsi in aziende” sono le USL, gli ospedali di alta specializzazione o di rilievo nazionale, i policlinici universitari, i presidi ospedalieri che operano in strutture di pertinenza delle università, i presidi ospedalieri in cui esiste la prevalenza del corso formativo del triennio clinico della facoltà di medicina e chirurgia, le strutture destinate a centro di riferimento della rete dei servizi di emergenza.
7
La centralità del cittadino è garantita nell’ambito della riforma anche attraverso l’attribuzione della piena libertà di scelta tra strutture pubbliche e private per la soddisfazione del suo bisogno assistenziale.
17
indicatori di qualità dei servizi e delle prestazioni sanitarie che considerano aspetti quali la personalizzazione ed umanizzazione dell’assistenza, il diritto all’informazione ed alle prestazioni alberghiere in modo da realizzare il costante adeguamento delle prestazioni e delle strutture sanitarie alle esigenze dei cittadini. La seconda, intesa come congruenza tra risorse ed
obiettivi9, comporta la responsabilizzazione delle aziende sanitarie nei
confronti dei risultati conseguiti nella gestione posta in essere. Il
raggiungimento delle condizioni di economicità della gestione è comprovata dalla tenuta di idonei strumenti contabili, quali: la contabilità analitica per centri di costo, il bilancio pluriennale di previsione, il bilancio annuale di previsione, il budget. L’obiettivo di contenimento della spesa sanitaria favorisce l’abbandono del criterio secondo cui il finanziamento del sistema avveniva in base al costo storico, con operazioni di ripianamento a piè di lista; la nuova modalità di finanziamento è fondata sul valore delle
prestazioni erogate classificate con il criterio, di provenienza statunitense, dei DRG(Diagnosis Related Groups) o anche detto ROD (Raggruppamenti Omogenei di Diagnosi). Tale sistema rientra nell’ambito dei sistemi detti prospettici, basati cioè su una tariffa predeterminata prima dell’erogazione dei servizi che remunera, con uno standard, tutti i costi relativi alle
prestazioni sanitarie erogate ad un fruitore durante il suo ricovero in ospedale. La nuova modalità di pagamento, introdotta nel nostro sistema sanitario dal primo gennaio 1995, ha come suo fondamento una
classificazione di tipo iso-risorse finalizzata all’individuazione di gruppi di pazienti-ricoveri significativi dal punto di vista clinico (case-mix), per i quali vi sia una sostanziale omogeneità per quanto attiene le prestazioni sanitarie erogate e quindi l’entità delle risorse utilizzate. Quale variabile dipendente è utilizzata una misura di risorse: la degenza. Come variabili indipendenti, che
18
sono fondamentalmente di natura clinica-tassonomica, età, sesso, diagnosi, interventi e modalità di dimissione. Sulla scorta dei gruppi così individuati, i singoli ricoveri vengono classificati sulla base delle informazioni fornite dalla
Scheda di Dimissione Ospedaliera (SDO)10. Il sistema di finanziamento
basato sui DRG rappresenta uno stimolo per il raggiungimento delle condizioni di efficienza, sia a livello di sistema che a livello di singolo ospedale, perché rappresenta un incentivo al razionale utilizzo dei fattori produttivi che consentirebbero di ottenere un pareggio o addirittura un utile tra l’ammontare dei costi di gestione sostenuti e i ricavi ottenuti attraverso i finanziamenti. Inoltre rappresenta uno stimolo all’aumento del numero dei ricoveri che a sua volta influisce positivamente sulla riduzione delle giornate di degenza e sulle liste di attesa. Tale sistema, però, comporta anche dei rischi: la ricerca affannosa dell’efficienza gestionale ed organizzativa può
indurre la aziende ospedaliere a concentrare la propria offerta11 sui ricoveri
con tariffe più convenienti, ad aumentare i ricoveri o i trasferimenti impropri ed a ridurre alcuni servizi necessari. Le problematiche più critiche che sono scaturite dal riassetto del sistema sono legate all’introduzione di un sistema di mercato, all’aziendalizzazione delle strutture di offerta e alla profonda innovazione della modalità di finanziamento delle prestazioni.
10
Langiano T., (1997), DRG strategie, valutazione, monitoraggio. Il pensiero scientifico, Roma.
11
Taroni F., Nonis M., (1996), “Il pagamento a prestazione: introduzione al sistema di classificazione dei ricoveri per ROD/DRG e impatto sul SSN”, in Mecosan, n° 18.
19
1.5. Riforma Bindi: D.Lgs 229/99
Con il D.Lgs 229/99 il processo di riforma del sistema subisce una forte accelerazione. La riforma-ter conferma i principi ispiratori del S.S.N. e mantiene inalterati i principi fondanti della L. 833/78 istitutiva del S.S.N:
uguaglianza, globalità, territorialità.
Con la Legge Bindi si disegna un nuovo ruolo del S.S.N.: esso assume il compito di operare un raccordo e un’armonizzazione dei servizi sanitari a livello regionale.
Alle Regioni compete principalmente la responsabilità di assicurare il sistema di garanzie di promozione della salute e di prevenzione, cura e riabilitazione nei livelli essenziali di assistenza (LEA). Allo Stato compete la responsabilità di vigilare sulla l’applicazione , in tutto il territorio nazionale, dei LEA. Con la riforma-ter si introduce poi l’esclusività del rapporto (scelta impiego
pubblico/privato) ossia l’obbligo di esclusività nel rapporto di lavoro dei medici, assunti a partire dal 01/01/2000, nei confronti delle strutture del SSN. Per i medici in servizio è prevista la possibilità di scegliere tra l’attività libero/professionale svolta all’esterno della struttura (forma privata) o all’interno nell’ambito della struttura di appartenenza (intramoenia). Per la Formazione degli operatori sanitari, intesa come formazione permanente e aggiornamento professionale, è prevista l’istituzione, presso il Ministero della Salute, di una Commissione Nazionale per la formazione continua in medicina ”ECM”. Per l’erogabilità dei servizi da parte del SSN e del SSR viene
20
introdotto il principio dell’appropriatezza: questo è l’espressione della qualità tecnica della prestazione sanitaria e si traduce nel grado di utilità della prestazione stessa rispetto alla soluzione del bisogno sanitario. L’art.3 della riforma-ter introduce l’atto aziendale di diritto privato e attribuisce alle aziende, oltre che personalità giuridica pubblica, anche capacità
imprenditoriale, e stabilisce che la loro organizzazione e funzionamento siano disciplinati con atto aziendale di diritto privato; in questo modo tali aziende risultano essere del tutto assimilabili ad aziende private. L’atto aziendale definisce la struttura organizzativa e il piano strategico aziendale ed è adottato secondo norme del codice civile e non più in base a regole e modalità tipiche della Pubblica Amministrazione. Infine il Collegio dei
Revisori viene sostituito nelle sue funzioni dal Collegio Sindacale che assume la responsabilità della verifica amministrativa dell’azienda sotto il profilo contabile e della vigilanza sull’osservanza della legge.
21
Secondo Capitolo
La gestione per funzioni e per processi
2.1. I principi base dell’organizzazione
La divisione del lavoro porta alla distribuzione dei compiti ed al conseguente aumento della produttività; però, senza una specifica e oculata azione di raggruppamento e di coordinamento le unità operative e le varie parti del sistema aziendale si troverebbero ad operare in modo separato, contraddicendo così l’esigenza di integrazione dell’azienda in funzione degli obiettivi programmati. La progettazione di
un’organizzazione efficace implica, quindi, una preliminare divisione del lavoro ed una successiva azione finalizzata a coordinare i diversi compiti “separati”. Uno dei principali studiosi di analisi e progettazione
organizzativa è il canadese Henry Mintzberg che individua cinque
meccanismi di coordinamento12:
- l’adattamento reciproco che consegue il coordinamento
attraverso il semplice processo della comunicazione informale; con questo meccanismo il controllo del lavoro resta nelle mani di chi lo esegue;
- la supervisione diretta in cui si consegue il coordinamento attraverso una persona che assume la responsabilità del lavoro di altri, dando loro ordini e controllando le loro azioni;
- la standardizzazione dei processi di lavoro in cui si specificano o si programmano i contenuti del lavoro (es. istruzioni di
montaggio gioco);
22
- la standardizzazione degli output in cui si specificano i risultati del lavoro (es. la legatoria sa che le pagine che riceve da una parte si adatteranno perfettamente alle copertine che riceve da un’altra parte);
- la standardizzazione delle capacità dei lavoratori che si fonda sulla specificazione del tipo di formazione richiesto per eseguire il lavoro. Comunemente la formazione del lavoratore ha luogo prima che egli venga assunto da un’azienda. L’università e la scuola trasmettono e fanno interiorizzare ai futuri lavoratori i programmi di lavoro e, nel contempo, anche le basi del
coordinamento. Questi meccanismi dovrebbero essere considerati come gli elementi di base dell’organizzazione, il
collante che tiene insieme un’azienda.13Le organizzazioni
nascono per raggiungere obiettivi che i singoli individui da soli non sono in grado di ottenere; per questo sono costituite da una pluralità di persone che insieme operano per il
raggiungimento di un obiettivo comune. La presenza di una pluralità di persone, con abilità e capacità differenti, determina la necessità di dividere il lavoro; è opportuno, però, che il
lavoro, una volta diviso, sia ricongiunto ad unità per raggiungere l’obiettivo finale dell’organizzazione. Dopo aver diviso il lavoro si dispone di un numero diverso di persone presumibilmente più o meno specializzate nello svolgimento di alcune attività. Il passo successivo è chiedersi come metterle insieme per facilitare il
coordinamento.14il raggruppamento favorisce il coordinamento
13
Mintzberg H., (1985), op. cit.
14 Ai vari livelli di raggruppamento corrispondono i livelli di autorità, esercitata dall’organo di comando
(superiore) nei confronti degli organi del livello immediatamente inferiore (subordinati) che, a loro volta, possono essere organi operativi o organi di comando. Un livello gerarchico è costituito dagli organi di pari grado, collocati lungo la linea gerarchica, che non dipendono gerarchicamente gli uni dagli altri.
23
perché favorisce l’utilizzo dei meccanismi di coordinamento; esso rappresenta, infatti, un modo fondamentale per coordinare il lavoro (dirigere, coordinare e controllare il lavoro di cento persone è certamente più difficile che farlo per dieci. Il raggruppamento facilita quindi il coordinamento perché: - introduce un sistema di supervisione comune fra posizioni e
unità organizzative. Ad ogni unità organizzativa è preposto un manager e tutte le posizioni che fanno parte della stessa unità sono sottoposte allo stesso manager. Il manager diviene così responsabile per tutte le attività dell’unità stessa. È così che si introduce nell’organizzazione il meccanismo di coordinamento della supervisione diretta;
- obbliga posizioni e unità organizzative a condividere risorse comuni (i membri di un’unità hanno un budget comune e
condividono le risorse fisiche come impianti e attrezzature); per condividere le risorse i membri di un’unità sono spesso costretti a utilizzare gli stessi spazi fisici. Aumentano quindi le
comunicazioni informali e si promuove così un altro meccanismo di coordinamento: l’adattamento reciproco; - dà luogo ad indici comuni di performance. Nella misura in cui i
membri o le sotto-unità di unità condividono risorse comuni, i costi possono essere rilevati congiuntamente, e se concorrono a produrre lo stesso prodotto o servizio, anche gli output possono essere misurati congiuntamente. Gli indici comuni di costo e di valutazione degli output rappresentano un ulteriore incentivo a coordinare la loro attività attraverso la standardizzazione degli output.
24
Risulta però evidente che il raggruppamento favorisce un forte coordinamento all’interno di una stessa unità ma crea problemi di coordinamento fra le unità (inter-unità) perché :
le comunicazioni si concentrano all’interno delle unità, isolando i membri di un’unità dai membri delle altre unità;
le unità organizzative si differenziano in termini di orientamento verso gli obiettivi, prospettiva temporale, focalizzazione e grado di
formalizzazione della struttura. Tale considerazione appare evidente se consideriamo, ad esempio, due unità/dipartimenti, quello di
produzione e quello di ricerca e sviluppo. Il primo sarà orientato verso l’obiettivo dell’efficienza, avrà una prospettiva temporale di breve termine, porrà l’attenzione sui processi e presenterà una struttura burocratica; il secondo sarà orientato alla creatività, avrà una prospettiva temporale di lungo termine, porrà l’attenzione sulle persone e presenterà una struttura più informale.
Fig. 1- La differenziazione tra unità e dipartimenti (Tratto da: www.comunicazione.uniroma1.it)
Unità/Dipartimento di Produzione
Unità/Dipartimento di Ricerca e Sviluppo
Obiettivi Efficienza Creatività
Prospettiva temporale
Breve termine Lungo termine
Focalizzazione Processi Persone
Struttura Burocratica Informale
Su quali basi è possibile raggruppare le posizioni in unità di primo grado e le unità di primo grado, in unità di grado più elevato?
25
Le basi più comunemente considerate sono sei:
1) le conoscenze e le capacità. Le posizioni possono essere
raggruppate in base alle conoscenze e alle capacità specialistiche che le persone portano sui compiti. Ad esempio negli ospedali si mettono insieme i chirurghi in un reparto, gli psichiatri in un altro ecc;
Fig. 2 – Raggruppamento in base alle conoscenze e alle capacità
Tratto da: www.comunicazione.uniroma1.it
2) i processi di lavoro e le funzioni. Le unità possono essere fondate sul processo utilizzato o sull’attività svolta dal lavoratore. In un dipartimento infermieristico, ad esempio, si può distinguere tra
Direttore
Medicina Pediatria Anestesia Radiologia Chirurgia
Neurologia Cardiologia Dermatolo gia Ematologia Diagnostica Terapeutica Medicina nucleare Dentale Generale Toracica Plastica Oncologia Nefrologia
26
gestione del personale, la programmazione, il controllo di gestione e la formazione;
Fig. 3 – Raggruppamento in base ai processi di lavoro e alle funzioni
3) il tempo. Le unità organizzative possono essere costituite in base al momento in cui l’attività viene svolta. Unità diverse svolgono lo stesso lavoro nello stesso modo, ma in tempi diversi; ad esempio i turni in un presidio ospedaliero;
4) gli output. Le unità organizzative vengono costituite sulla base dei prodotti o dei servizi forniti; ad esempio la suddivisione per linee di prodotti;
Fig. 4 – Raggruppamento in base agli output
5) la clientela. Le unità organizzative vengono distinte in base alle diverse tipologie di cliente con cui devono trattare; ad esempio gli
Coordinatore Infermieristico
Gestione del personale Programmazione Controllo di gestione Formazione
Direttore Presidio Ospedaliero
Area chirurgica
Pre-ospedalizzazione Sala operatoria
interventi
27
ospedali hanno, in alcuni paesi, corsie diverse per i pazienti a pagamento e per quelli assistiti dal servizio pubblico;
6) la località geografica. I gruppi possono essere costituiti in base alle zone geografiche nelle quali l’azienda opera; ad esempio si può considerare la suddivisione in unità organizzative del Servizio Sanitario della Regione Toscana (S.S.R.T.).
Fig. 5 – Raggruppamento in base alla località geografica
Le sei modalità di raggruppamento possono essere ricondotte a due modalità principali:
S.S.R.Toscana
Responsabile S.S.R.T.
Estav Nord-Ovest Estav Centro Estav Sud-Est
A.Usl Lucca A.Usl Pisa Pi A.Usl Massa e Carrara A.Usl Livorno A.Usl Versilia A.Usl Prato Pra A.Usl Pistoia a A.Usl Empoli A.Usl Firenze A.Usl Siena A.Usl Arezzo A.Usl Pistoia A.O.U Senese A.O.U. Meyer A.O.U. Careggi A.O.U. Pisana
28
il raggruppamento in base al mercato, che comprende le unità
costituite in base agli output, ai clienti e alla località geografica15;
il raggruppamento funzionale che comprende le unità costituite in
base alle conoscenze e capacità, ai processi di lavoro e alle funzioni.
Il raggruppamento in base al tempo ricade in entrambe queste categorie16.
Per scegliere le basi di raggruppamento delle posizioni e delle unità organizzative, bisogna prendere in considerazione le interdipendenze, ovvero il condizionamento che una posizione/unità riceve dal
comportamento di un’altra o di più posizioni/unità. Uno studio organizzativo di grande rilievo avente ad oggetto le interdipendenze è quello di H.
Mintzberg (1985). Secondo lo studioso canadese esistono quattro tipologie di interdipendenze:
1. le interdipendenze nei flussi di lavoro. Quando flussi di lavoro ben definiti vengono suddivisi fra diverse unità organizzative, il
coordinamento diviene molto più difficile;
2. le interdipendenze nei processi di lavoro. Le interdipendenze legate alla specializzazione favoriscono il raggruppamento funzionale. Il raggruppamento di più specialisti di uno stesso ambito disciplinare in una stessa unità organizzativa favorisce l’apprendimento reciproco e promuove il loro sviluppo specialistico;
3. le interdipendenze di scala. In questo caso le unità organizzative vengono costituite in modo tale da raggiungere dimensioni sufficientemente ampie da permettere loro di operare in modo efficiente;
4. le interdipendenze nei rapporti sociali. Questo criterio riguarda i rapporti sociali che ad una attività si accompagnano.
15
Il termine mercato riguarda sia gli istituti con finalità di profitto che gli istituti no profit. 16
29
La progettazione di ogni macrostruttura deriva alla fine da un compromesso fra i fattori “oggettivi” rappresentati dall’interdipendenza nel flusso di
lavoro, dall’interdipendenza di processo e dalle interdipendenze di scala, da un lato, e i fattori “soggettivi” rappresentati dalle personalità e dai bisogni sociali dell’altro.
Quando le interdipendenze più rilevanti, in termini di coordinamento e costi di comunicazione, sono quelle nei flussi di lavoro si tende a raggruppare per mercato; quando le interdipendenze più rilevanti risultano essere quelle nei processi, di scala e nei rapporti sociali, allora si tende a raggruppare per funzione.
30
2.2. Raggruppamento per funzione
Il raggruppamento su base funzionale (conoscenze, capacità, processi o funzioni) riflette un interesse prevalente verso le interdipendenze di processo e di scala. Operando un raggruppamento su base funzionale l’azienda raggruppa le risorse umane e materiali trasversalmente rispetto i diversi flussi di lavoro. La struttura funzionale favorisce la specializzazione delineando percorsi di carriera per gli specialisti all’interno del loro campo di attività, permette loro di essere diretti da una persona appartenente al loro campo di specializzazione e li mette insieme così da favorire le interazioni sociali. Tale tipo di raggruppamento favorisce la creazione di economie di scala all’interno delle unità funzionali e consente lo sviluppo di conoscenze e capacità specialistiche ed approfondite. Il raggruppamento funzionale
permette, quindi, all’organizzazione di conseguire obiettivi funzionali ed è da preferire in presenza di un solo o pochi prodotti/servizi. Le stesse
caratteristiche del raggruppamento funzionale ne indicano anche i difetti: crea enfasi più sui mezzi che sugli scopi; gli indici di performance non sono facilmente misurabili (se non si raggiunge l’obiettivo non si potrà sapere se la responsabilità è della produzione o delle vendite); risultano lenti i tempi di risposta di fronte ai cambiamenti ambientali; può causare un accumulo di decisioni al vertice e il sovraccarico della gerarchia; porta ad uno scarso coordinamento orizzontale tra le unità organizzative; si traduce in una minore innovazione ed implica una visione parcellizzata degli obiettivi organizzativi17.
17
31
2.3. Indicazioni al cambiamento
Il modello classico, fondato su un’ottica funzionale, prevede che il
coordinamento tra le diverse attività dell’organizzazione venga svolto dalla gerarchia ed ammette la segmentazione degli obiettivi e delle aree d’azione delle varie funzioni, le quali devono tendere a massimizzare la propria
efficienza a livello di unità funzionale e non a livello complessivo. Da sempre, nell’organizzazione ospedaliera, la frammentazione culturale
(specializzazioni scientifiche) ha determinato una frammentazione organizzativa degli ospedali che ancora oggi seguono, negli schemi
progettuali, il criterio della competenza e quindi il modello funzionale. Tale modello si basa sulla centralità dell’ospedale e sul contenimento della spesa. Pertanto, mentre concorda con le logiche dell’organizzazione del lavoro del professionista, risulta spesso dissonante rispetto alle esigenze del paziente. L’adozione del modello classico presenta, inoltre, alcune disarmonie
considerando i mutamenti avvenuti nelle strutture sanitarie di offerta, come:
evoluzioni tecnico medico-chirurgiche (cataratta, laparoscopia, terapie tumorali):
Evoluzione tecnologica ed organizzativa (possibile assistenza ed ospedalizzazione domiciliare, telemedicina);
Limiti economici sempre più accentuati; Aumento dei sovra-sistemi rilevanti; Ricerca dell’equità e della solidarietà.
Oggi nel Sistema Sanitario Nazionale tale modello risulta insufficiente anche a garantire livelli di efficienza accettabili per una serie di mutamenti
32
- invecchiamento della popolazione; - aumento della speranza di vita;
- aumento della consapevolezza del paziente; - aumento delle malattie croniche;
- aumento delle malattie legate al modello di vita; - aumento della disabilità;
- aumento degli anni di vita con disabilità.
Sulla base delle evidenze riscontrate, negli studi che hanno per oggetto l’analisi e la progettazione organizzativa delle strutture ospedaliere, si è sviluppata l’idea di sovrapporre al modello classico una visione per processi al fine di limitare le dissonanze che nel tempo si sono evidenziate.
L’organizzazione per processi prevede che, all’interno dell’azienda, siano identificati specifici elementi, i processi appunto, composti ognuno da attività facenti capo ad unità funzionali diverse (Modello gerarchico), progettati per produrre un risultato specificato per un particolare cliente (interno o esterno), quindi per un bisogno particolare. Pertanto si ritiene opportuno ricorrere ad un’ottica per processi, consonante rispetto al
bisogno del paziente, che tenga conto della centralità dell’utente/paziente e che consideri la completa presa in carico del paziente piuttosto che la
semplice prestazione erogata. Un processo può essere definito
semplicemente come un insieme di attività che trasformano input in output che hanno valore per i clienti (interni/esterni). Il processo è costituito da una
sequenza di attività correlate e finalizzatead uno specifico risultato finale; le
attività sono ripetitive, apportano valore aggiunto ed utilizzano risorse umane e materiali. Un output di processo presenta maggior valore se dimostra maggior qualità e/o migliore capacità di servizio (valutabile dal cliente del processo) e se avviene con minori tempi e costi. Un processo viene in genere rappresentato attraverso un diagramma di flusso, che
33
individua il suo percorso e le sue attività, lungo le funzioni attraversate. “Come si fa a realizzare un prodotto? Quali attività devo compiere ed in quale sequenza per ottenere un risultato? Un processo è la risposta a queste domande. Infine il concetto di processo è un concetto dinamico, cinetico, rappresenta il fare, tanto che…. L’azienda stessa è l’insieme dei suoi
processi”18. La gestione per processi rappresenta, quindi, un fondamentale
strumento in grado di favorire il coordinamento e di sviluppare un approccio focalizzato sui risultati. Tale tipologia di gestione può servire ad aumentare la congruità tra le attività svolte, i mutamenti dell’ambiente e le finalità
dell’azienda.
34
Terzo capitolo
La visione per processi in sanità: l’adozione
della metodologia del Percorso del Paziente
3.1. Cenni storici sui percorsi assistenziali
I percorsi assistenziali sono comparsi in un periodo relativamente recente, insieme all’affermarsi della Managed care. Quest’ultima nasce negli Stati Uniti negli anni trenta del secolo scorso, quando le compagnie petrolifere, le società per la realizzazione delle opere pubbliche e l’industria estrattiva mineraria, cominciarono ad avvertire la necessità di contrattare con le organizzazioni sanitarie pacchetti predefiniti di prestazioni per propri
dipendenti19. I primi percorsi assistenziali si ispirarono alla tecnica dei
“critical pathways” (percorsi critici) usati nel mondo industriale per ottimizzare i tempi di lavoro. Il percorso critico venne definito come la sequenza di attività, dall’ordine dei materiali ai fornitori sino alla consegna
del prodotto, che dà luogo ad una durata minima del percorso produttivo.20
Nel contesto sanitario, agli analisti risultò presto evidente che i percorsi assistenziali potevano servire non solo a migliorare l’efficienza, la continuità delle cure e a ridurre la variabilità, ma anche a favorire l’applicazione delle
conoscenze scientifiche al fine di migliorare l’efficacia degli interventi21. Allo
sviluppo dei percorsi assistenziali hanno dato un notevole contributo gli studi sulla variabilità delle prestazioni sanitarie. Le prime ricerche furono condotte
19
Robinson R., Steiner A., (1998), Managed health care, Buckingam, Open University Press.
20
Morosini P., Perraro F., (2001), Enciclopedia della gestione di qualità in sanità, Centro Scientifico Editore.
35
da E. Glover, psichiatra e psicoanalista inglese, che nel 1938 notò come, in alcuni distretti scolastici inglesi, più della metà dei bambini fosse sottoposta ad interventi di tonsillectomia mentre in altri distretti tale percentuale calava e risultava inferiore al 10%. Negli ultimi anni, un esauriente studio sulla
variabilità in sanità, nel contesto italiano, è stato condotto da Morosini e
Palumbo (2004)22. Lo studio ha focalizzato la sua attenzione sulle differenze
che si riscontrano tra i servizi sanitari erogati nelle differenti aree del paese, nelle diverse aziende e all’interno delle stesse aziende. Gli autori
riscontrarono che i principali fattori di variabilità risultavano:
la diversa disponibilità di risorse sanitarie, ad esempio di
professionisti;
l’influenza delle “scuole mediche”;
l’incertezza professionale, ossia l’assenza di certezze sulla superiorità
di un intervento rispetto ad un altro.
La tematica relativa all’incertezza professionale è stata oggetto di studi approfonditi e notevoli progressi sono stati fatti dal 1981, quando l’Institute of Medicine stimò che non più del 15% degli interventi sanitari fosse basato su prove di efficacia. Attualmente questa percentuale si aggira
probabilmente attorno al 70%23
22
Morosini p., Palumbo G., (2004), Variabilità nei servizi sanitari, Centro Scientifico Editore, Torino.
23
Ellrodt G., Cook D.J., Lee J., Cho M., Hunt D., Weingarten S., (1997), Evidence- Based disease management, Department of Medicine, Cedars-Sinai Medical Center, University of California, Los Angeles, UCLA School of Medicine, USA.
36
3.2. Definizione ed articolazione dei processi
Professionali e del percorso assistenziale
Per processi professionali si intendono quelli in cui sono preminenti le
attività dei professionisti sanitari. In ambito sanitario può essere considerato “processo” l'intera gestione di una malattia, dal primo contatto con il
paziente fino alla conclusione del follow-up; si può considerare processo, o meglio micro processo, anche solo una piccola parte di esso come la
semplice accettazione in reparto. Il processo può essere a sua volta suddiviso in attività elementari o compiti come, per esempio, l'accompagnamento dei nuovi pazienti al loro letto o la prescrizione dei primi esami diagnostici. La gestione dei processi professionali può quindi riguardare:
singole prestazioni ospedaliere; singole prestazioni extra ospedaliere;
problemi di salute inerenti le attività ospedaliere (ambulatoriali, di ricovero ordinario, di ricovero diurno);
problemi di salute inerenti le attività svolte nei servizi di assistenza primaria o territoriali (medici di medicina generale, pediatri di libera scelta, consultori, ecc.);
problemi di salute che coinvolgono sia la medicina territoriale che quella ospedaliera.
Interventi di valutazione e miglioramento di specifiche prestazioni possono essere utili, ma è preferibile considerare approcci più ampi, sistemici, capaci
37
di interessare contemporaneamente più prestazioni e più dimensioni (qualità professionale, organizzativa e relazionale). Tra i diversi approcci il più diffuso
è quello basato sullo sviluppo ed attuazione dei percorsi assistenziali24
approccio che si colloca nell'ambito del Desease Management. Il filone di studi noto come Desease Management si propone di rendere il più possibile omogenea, coordinata e comprensiva l'assistenza rivolta ad un problema di
salute25. È possibile, quindi, definire il percorso assistenziale come il macro
processo che corrisponde all'intera gestione di un problema di salute. Lo stesso si può considerare come un ampliamento del percorso diagnostico-terapeutico; con il termine assistenziale, infatti, si includono nello studio anche quelle attività rivolte all'assistenza della persona per la cura di sé e per supportarla nel caso di disabilità fisiche, psicologiche e sociali.
“Il percorso assistenziale è uno strumento di management sanitario che contiene la sequenza spaziale e temporale delle attività da svolgere, sulla base delle conoscenze tecnico-scientifiche e delle risorse organizzative, professionali e tecnologiche a disposizione”26.
Una diversa definizione di percorso assistenziale è quella fornita da Federico Lega: “l'iter complessivo che il paziente segue per risolvere il suo problema di salute. Descrive il percorso organizzativo, clinico e le attività necessarie per fornire assistenza ad un gruppo di pazienti omogenei per diagnosi o sintomi, a un precisato livello di qualità”27.
I percorsi assistenziali, più conosciuti come clinical o critical pathways, possono essere definiti come piani multi-disciplinari ed inter-professionali
24 Di Stanislao F., Noto G., (1999), Sviluppo organizzativo quality-oriented. Un quadro concettuale ed una ipotesi di lavoro per
le Aziende Sanitarie, in Mecosan, n°31, pag.23-36.
25 Fairfield G., Hunter D J., Mechanic D., Rosleff F., (1997) Managed care. Origins, principles and evolution, BMJ 314:1832-6.
26 Casati G., Panella M., Di Stanislao F., Vichi M.C., Morosini P., (2005), Progetto Formazione Qualità ISS, ARM,MS, Manuale 1 Terza edizione, Roma-Ancona.
27 Lega F., (2001), Logiche e strumenti di gestione per processi in sanità. Il caso dell'azienda ospedaliera L. Sacco di Milano, McGraw-Hill, Milano.
38
relativi ad una specifica categoria di pazienti, costruiti in un determinato contesto locale, la cui attuazione è valutata mediante indicatori di processo e
di esito28. Essi coinvolgono più unità specialistiche e più professionisti, in
tempi diversi e successivi. I percorsi assistenziali hanno lo scopo di eliminare il più possibile i ritardi e gli sprechi, di contenere le variazioni non necessarie nei trattamenti, di assicurare la continuità ed il coordinamento
dell'assistenza, di ridurre al minimo i rischi per i pazienti e di migliorare gli esiti. Per un buon percorso assistenziale è necessario che:
vi sia un approccio interprofessionale e multidisciplinare;
le raccomandazioni professionali siano il più possibile basate sulle
evidenze scientifiche;
vi sia l’adattamento e la condivisione locale del piano;
il percorso sia suddiviso in fasi di durata definita;
sia specificata la sequenza degli atti dei professionisti coinvolti(chi
deve fare, che cosa, quando) nelle diverse fasi;
sia valutata l’attuazione del percorso mediante validi indicatori di
processo e possibilmente anche di esito;
sia promosso il coinvolgimento degli utenti.
I percorsi assistenziali possono, quindi, considerarsi come quegli strumenti di coordinamento ed integrazione auspicati da Zangrandi (2003) per “favorire la continuità del trattamento, la formazione degli operatori e l’individuazione delle migliori modalità per l’utilizzazione delle risorse”29. L’opportunità dello sviluppo e dell’applicazione di percorsi assistenziali è stata sostenuta anche dal comitato di esperti (Commettee on the Quality of Health Care in
America) convocato dal prestigioso Institute of Medicine americano. La
28 Woolf S.H., (1990) Practice guidelines: a new reality in medicine. Recent developments, Arch Intern Med 9, 1811-1818. 29
39
relazione redatta dal comitato sottolineava che in soli 10 anni più di 70 pubblicazioni, su prestigiose riviste mediche, documentavano l’esistenza di rilevanti variabilità e di gravi problemi di qualità nei servizi sanitari americani e raccomandava lo sviluppo di percorsi assistenziali il più possibile basati sulle evidenze scientifiche, almeno per le condizioni più comuni.
40
3.3. Vantaggi del percorso assistenziale
Molti sono i miglioramenti che derivano dall’adozione dei percorsi
assistenziali nella gestione delle organizzazioni sanitarie e numerose sono le aree che possono beneficiare del progresso. Certamente i percorsi
assistenziali hanno il vantaggio di favorire la continuità degli interventi e l’integrazione tra unità organizzative e, talvolta, tra organizzazioni diverse. È così che possono diminuire anche gli inconvenienti per i pazienti nelle fasi più critiche dei percorsi. La ricostruzione ed analisi dei percorsi assistenziali permette, inoltre, di identificare lentezze ed attese riducibili, attività poco utili o troppo costose, ripetizioni e rischi evitabili. La scomposizione
dell’intero percorso assistenziale in fasi obbliga a chiarire i criteri clinici ed organizzativi applicati per inserire o “arruolare” l’utente in una fase e per “trasferirlo” alla fase successiva. Rispetto ad altre forme di gestione per processi l’applicazione dei Pdp ha il vantaggio di dare importanza ai criteri di appropriatezza professionale degli interventi e agli esiti di salute, quindi, di richiamare l’attenzione sul fatto che il vero “prodotto” di un’organizzazione sanitaria non è la prestazione (output), ma l’esito (outcome). Una più ampia diffusione dei Pdp è stata favorita dall’ondata dell’EBM (Evidence Based Medicine) o medicina basata su prove di efficacia, che ha reso più disponibili e più accettabili rassegne sistematiche e linee guida che tengono conto delle evidenze scientifiche. I Pdp impattano fortemente sulla pratica clinica e, in alcuni casi, sulla costruzione delle linee guida per tre motivi:
1. la metodologia dei percorsi coinvolge, nel loro sviluppo, tutti i professionisti che li dovranno applicare, il che favorisce la loro adesione;
41
2. la multidisciplinarità dei gruppi di lavoro favorisce la comprensione dei ruoli e delle responsabilità di ciascun processo. Nei gruppo di lavoro sono rappresentate, infatti, tutte le professionalità che sono implicate nel trattamento della patologia inerente il percorso in questione. Lo scambio di informazioni e di punti di vista tra i partecipanti porta ad una maggiore comprensione dei ruolo e delle responsabilità di
ciascuno nel Pdp, oltre a fornire occasioni di apprendimento30. Inoltre
la partecipazione integrata di personale medico, infermieristico, amministrativo, sociale, ecc. protegge dal rischio che la stesura dl Pdp possa essere manipolata in modo corporativo da un unico gruppo
professionale31;
3. l’orientamento multi-assiale, che considera contemporaneamente le esigenze di appropriatezza, efficacia, efficienza continuità,
tempestività, equità, integrazione e soddisfazione degli utenti, ha un’influenza evidente sulla qualità della pratica clinica.
I Pdp favoriscono anche lo sviluppo di sistemi informativi finalizzati alla rilevazione di indicatori relativi, non solo ai volumi di attività e ai costi, ma anche ai processi professionali e agli esiti. Con l’adozione dei percorsi si riscontrano
1. vantaggi in ambito medico-legale ed assicurativo. Ci sono aziende che hanno ottenuto una riduzione dei premi assicurativi per avere
adottato Pdp attenti alla gestione dei rischi, medici assolti da accuse di imperizia e negligenza perché sono stati in grado di dimostrare di avere seguito un percorso assistenziale.
2. vantaggi per gli utenti. È possibile, infatti, sviluppare versioni di Pdp che consentono ai pazienti di sapere in dettaglio e i tempi degli
30
Bradshaw M.J., (1999), Clinical pathways: a tool to evaluate clinical learning, J Soc Pediatr Nurs, 4(1):37-40.
42
interventi (ad es. cominciare la fisioterapia in seconda giornata dopo l’intervento chirurgico, alzarsi in terza giornata) ed anche di essere consapevoli dei risultati che si possono aspettare.
Le versioni dei Pdp per gli utenti rappresentano uno strumento di attuazione della parola “informato” e “trasparenza”. Tali versioni potrebbero contenere la sintesi del percorso, il nome dei professionisti referenti (case manager) e il questionario finale di soddisfazione. Dall’applicazione dei Pdp ci si può
attendere una rilevante diminuzione della variabilità ingiustificata nei comportamenti dei professionisti sanitari e un conseguente aumento della produttività. I Pdp possono essere considerati, quindi, uno strumento per migliorare l’efficienza nell’uso di risorse scarse senza compromettere la
qualità professionale dell’assistenza, che può, invece, migliorare32.
32
Wall D.E., Proyect M.M., (1998), Critical pathway development guide. “A team-oriented approach for developing critical pathways. Precept Press, Chicago.
43
3.4. Svantaggi del percorso assistenziale
I Pdp, nonostante i notevoli vantaggi correlati alla loro applicazione,
presentano anche alcune difficoltà. Una delle maggiori difficoltà è legata al fatto che i professionisti sanitari ritengono che l’adozione dei Pdp porti ad una perdita di flessibilità ed autonomia e ad una medicina tipo “libro di ricette di cucina”, poco sensibile alle caratteristiche individuali del singolo paziente (standardizzazione). In realtà le raccomandazioni professionali di un buon percorso assistenziale dovrebbero essere quelle più accreditate in base alle evidenze scientifiche, ma:
lo sono per la media dei pazienti che presentano la condizione in
esame e non per tutti indistintamente. Il singolo professionista è autorizzato, non solo, a scostarsi dalle raccomandazioni, ma , anzi, deve farlo, se pensa che le stesse non siano adatte al caso particolare; l’importante è che lo dichiari e ne spieghi le motivazioni;
i Pdp devono essere considerati sempre provvisori, soggetti a verifiche
e a continui aggiornamenti.
Inoltre, talvolta, i Pdp possono comportare inizialmente, per la singola organizzazione, notevoli cambiamenti e costi aggiuntivi, come è avvenuto nella Regione Marche con l’applicazione del percorso sulla gastroenterite pediatrica che ha implicato l’istituzione di posti letto di osservazione
pediatrica nei pronto soccorso33
33
Morosini p., Di Stanislao F., Casati G., Panella M., (2005), Qualità professionale e percorsi assistenziali,
manuali di formazione per la valutazione e il miglioramento della qualità professionale, Quarta edizione,
44
3.5. Il Percorso del paziente e i suoi obiettivi
Il Pdp è un approccio metodologico di riprogettazione delle modalità di offerta ed erogazione dei servizi sanitari a partire dall’analisi delle attività effettivamente fornite ai pazienti, in una Azienda Sanitaria, in un dato momento storico. Questo approccio metodologico consente di ridisegnare i processi aziendali in una logica di miglioramento incrementale e continuo: l’esame della relazione cliente-fornitore, che lega tutte le attività in flussi orientati all’utente finale, permette di riconoscere le attività critiche che rendono il processo lento, complicato, ridondante. Lo studio delle attività, elementi dei processi, diviene la base per la riprogettazione del processo
stesso34. I Pdp sono una modalità di rappresentazione e gestione dei processi
sanitari che si applicano tanto all’iter del paziente in ambito ospedaliero che a quello territoriale, rappresentando parti di un iter complessivo di analisi e
gestione della patologia di cui il paziente è portatore35.
I suoi obiettivi sono:
fornire al paziente il miglior servizio possibile, anche attraverso la comunicazione di quanto lo attende;
favorire i processi di integrazione e coordinamento tra unità che partecipano congiuntamente alle realizzazione di un Pdp;
valorizzare il ruolo professionale degli operatori, nella prospettiva dello sviluppo della figura del case manager (responsabile del percorso).;
34
Casati G., Vichi M., (2002), Il percorso Assistenziale del paziente in ospedale, McGraw-Hill, Milano.
45
individuare eventuali punti critici del percorso per i quali può essere necessario intraprendere interventi di riprogettazione organizzativa che consentano di aumentare i livelli di efficacia e di efficienza.
46
3.6. Il ciclo di miglioramento continuo
Un buon Pdp va continuamente ripensato e aggiornato alla luce delle difficoltà di applicazione, dei risultati ottenuti e di nuove eventuali
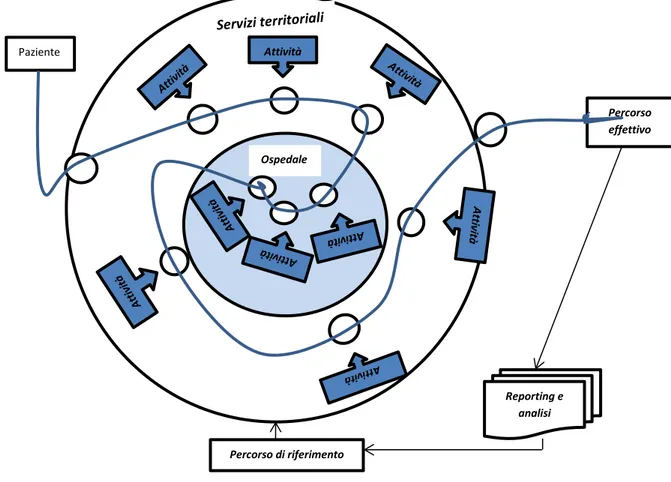
acquisizioni. L’avvio del ciclo di miglioramento continuo, attraverso il Pdp, si basa sul confronto sistematico tra i percorsi effettivamente gestiti (percorsi effettivi) e un parametro di riferimento articolato, a sua volta, nella forma di percorso (percorso di riferimento).
Fig. 6 – Rappresentazione del ciclo di miglioramento continuo (tratto da Casati G., Vichi C., 2002 op. cit.) Paziente Ospedale Attività Percorso effettivo Percorso di riferimento Reporting e analisi
47
Tale modello prende avvio dalla rilevazione delle azioni, attività e prestazioni prodotte da strutture sanitarie, territoriali e ospedaliere, rispetto ad uno specifico paziente, al fine di operare un confronto, non necessariamente sul singolo caso trattato, tra i percorsi effettivi e il percorso di riferimento (il migliore rilevato nella realtà esaminata). Differenze tra percorsi effettivi e di riferimento sono, entro determinati limiti, assolutamente fisiologiche.
Queste ultime possono essere determinate dalle caratteristiche specifiche del paziente che rendono unico ogni processo sanitario. Le differenze possono essere, inoltre, create dalle mutevoli condizioni operative e
organizzative nelle quali ciascun soggetto erogatore si trova ad operare. Gli scostamenti registrati contribuiscono all’affinamento progressivo e
all’evoluzione del percorso di riferimento. Le evidenze generate dall’analisi dei percorsi effettivi possono determinare un ripensamento del percorso di riferimento, indicando l’introduzione di nuove attività o l’eliminazione di attività che non generano valore. Allo stesso modo, possono comportare la modificazione della collocazione temporale di un’attività e/o la
modificazione delle responsabilità nella gestione ed erogazione di talune attività36.
48
3.7. Linee guida, protocolli e Pdp
Il PSN 1998 – 2000 e la successiva legge di riforma n°229/99 identificavano nelle linee guida e nei relativi percorsi diagnostici-terapeutici alcuni degli strumenti del SSN per promuovere l’efficacia e l’appropriatezza clinica. Allo scopo di attribuire alle linee guida un ruolo strategico nel processo di
miglioramento della qualità dell’assistenza nel SSN e di indirizzarne
l’elaborazione e l’utilizzo nella pratica, nasceva il “Programma Nazionale per le linee guida” elaborato dall’Agenzia per i Servizi Sanitari Regionali.
Analogamente, negli ultimi anni, diverse scuole di pensiero hanno
individuato alcuni approcci metodologici al fine di rappresentare i processi assistenziali nelle loro diverse modalità. Alcune di queste sottolineano la centralità del confronto con le raccomandazioni basate sulle evidenze scientifiche, ritenendo fondamentalmente la revisione dell’aspetto clinico; altre, invece, affrontano il problema dal punto di vista più organizzativo e sottolineano l’importanza del miglioramento incrementale del processo, adottando un continuo confronto fra la best practice, effettivamente in atto, e ciò che potrebbe essere fatto a determinate condizioni di risorse presenti. Gli strumenti proposti per l’analisi dei processi possono essere
sostanzialmente differenti, puntando a obiettivi del tutto diversi, come nel
caso delle linee guida, dei protocolli e dei percorsi dei pazienti37. Le linee
guida e i protocolli, che sono definiti seguendo un approccio top-down, pongono l’enfasi sugli aspetti della pratica clinica, hanno un approccio
prescrittivo e del tutto staccato dalle specificità delle diverse realtà aziendali. Nonostante ciò, sono strumenti utilissimi, come riferimento, per il confronto sull’appropriatezza della pratica e per mettere in discussione prassi